下呼吸道诺卡菌病诺卡菌菌种分布和耐药情况分析*
胡晏宁,王利君,鲁炳怀△
1.北京大学中日友好临床医学院,北京 100029;2.中日友好医院临床微生物感染实验室,北京 100029;3.清华大学临床医学院北京清华长庚医院检验科,北京102218
诺卡菌为革兰阳性需氧放线菌,多个诺卡菌菌种可引起临床患者感染[1]。临床相关的诺卡菌感染主要是通过吸入获得的,所以多表现为肺诺卡菌病。目前肺诺卡菌病的诊断仍然有挑战性,这使得肺诺卡菌的真实感染率很可能被大大低估。此外,由于诺卡菌有生长缓慢的特点,加之缺乏可快速、准确鉴别临床标本中诺卡菌的分子生物学检测的方法,诺卡菌的微生物学诊断率较低[1-2]。诺卡菌生长时间多为3~14 d,因此如果临床医生诊断为疑似诺卡菌病但未告知微生物实验室,实验室可能会遗漏该种病原体。诺卡菌菌属的分类仍在持续更新[3]。基质辅助激光解吸电离-飞行时间质谱(MALDI-TOF MS)和测序等新技术有助于诺卡菌菌种级别的鉴定。甲氧苄啶-磺胺甲噁唑(TMP-SMZ)在肺诺卡菌感染患者的治疗中有至关重要的作用。如果感染较为严重扩散到了肺外其他组织器官,建议临床医生应在药敏试验结果的指导下进行不同抗菌药物的联合治疗,初始治疗方案中应包括TMP-SMZ,联合治疗方案可以选择利奈唑胺、阿米卡星或β-内酰胺类药物等。目前已批准的可用于需氧放线菌体外药敏试验的微量肉汤稀释法为12种抗菌药物提供了判读折点[4]。既往研究表明,大多数诺卡菌菌株对TMP-SMZ、利奈唑胺和阿米卡星的耐药率较低,对大环内酯类、阿莫西林-克拉维酸、第三代头孢菌素、碳青霉烯类和其他药物的耐药药物性特征则具有种属特异性[5-7]。
近年来本研究团队持续关注诺卡菌感染的情况[8-9]。诺卡菌菌种的分布和敏感性特征可能在不同地域之间有较大差异,以及随着时间的推移有显著的变化[5,7,10],因此应进行持续监测。本回顾性研究纳入了在中日友好医院收集的106例患者分离的108株引起肺诺卡菌病的诺卡菌菌株,并分析了其菌种分布和抗菌药物耐药谱。
1 材料与方法
1.1菌株来源 本研究收集了2019年10月至2022年11月中日友好医院从下呼吸道感染的肺诺卡菌病标本中检出的108株非重复性诺卡菌临床菌株(106例诺卡菌病患者),这些菌株未被纳入以往的研究中[8-9]。本研究方案已得到中日友好医院的伦理审查委员会的批准(2020-102-K66)。
1.2菌种鉴定 采用菌落形态、涂片镜检、MALDI-TOF MS和 Sanger 测序方法对诺卡菌菌种进行鉴定[8]。同时将-80 ℃冻存的诺卡菌菌株在哥伦比亚血平皿(英国OXOID公司)上于35~37 ℃下传代培养48~72 h,直至菌落生长良好,形态典型。根据标准化革兰和(或)改良抗酸染色、菌落形态辨别及MALDI-TOF MS鉴定以确认新鲜培养菌落的种属。如果MALDI-TOF MS未能将其鉴定至种,则将使用 ABI 3730 DNA 分析仪通过 16S rRNA 基因测序进行鉴定。根据CONVILLE等[3]指定的诺卡菌种属和种属复合群定义诺卡菌种属的分类。
1.3抗菌药物敏感性试验 根据生产商说明书,使用微量肉汤稀释法(Sensititre Rapmyco微量稀释板,美国赛默飞世尔科技公司)进行最小抑菌浓度(MIC)的测量。受试药物包括15种抗菌药物,即TMP-SMZ、亚胺培南、利奈唑胺、阿米卡星、克拉霉素、阿莫西林-克拉维酸、头孢吡肟、头孢西丁、头孢曲松、环丙沙星、多西环素、米诺环素、莫西沙星、替加环素、妥布霉素。使用星形诺卡菌ATCC19247作为质量控制菌株。结果将根据美国临床和实验室标准协会[4]对诺卡菌的药敏试验的判读标准进行解释。部分抗菌药物无耐药折点,不进行敏感与耐药率的分析。
1.4统计学处理 使用WHONET5.6软件记录并分析上述抗菌药物的MIC结果,并分析MIC50和MIC90的分布情况。
2 结 果
2.1106例诺卡菌患者的人口统计学特征和诺卡菌菌种分布 从106例肺诺卡菌病患者中共分离出108株诺卡菌菌株,入组患者的年龄在15~86岁,平均为56.4岁,其中有50.0%(53/106)的患者年龄在65~86岁,只有1.9%(2/106)的患者年龄在15~18岁。男性患者占44.3%(47/106)。此外,在108株分离株中,从痰液中检测出诺卡菌67株(62.0%),从支气管肺泡灌洗液(BALF)中检测出32株(29.6%),从肺组织中检测出6株(5.6%),从胸腔积液中检测出3株(2.8%)。
如图1所示,108株诺卡菌分离株鉴定出10种菌种。排名前3位的诺卡菌菌种分别是皮疽诺卡菌38株(35.2%)、盖尔森基兴诺卡菌35株(32.4%)和脓肿诺卡菌12株(11.1%)。这些最常被分离出的诺卡菌种占总株数的78.7%(85/108)。
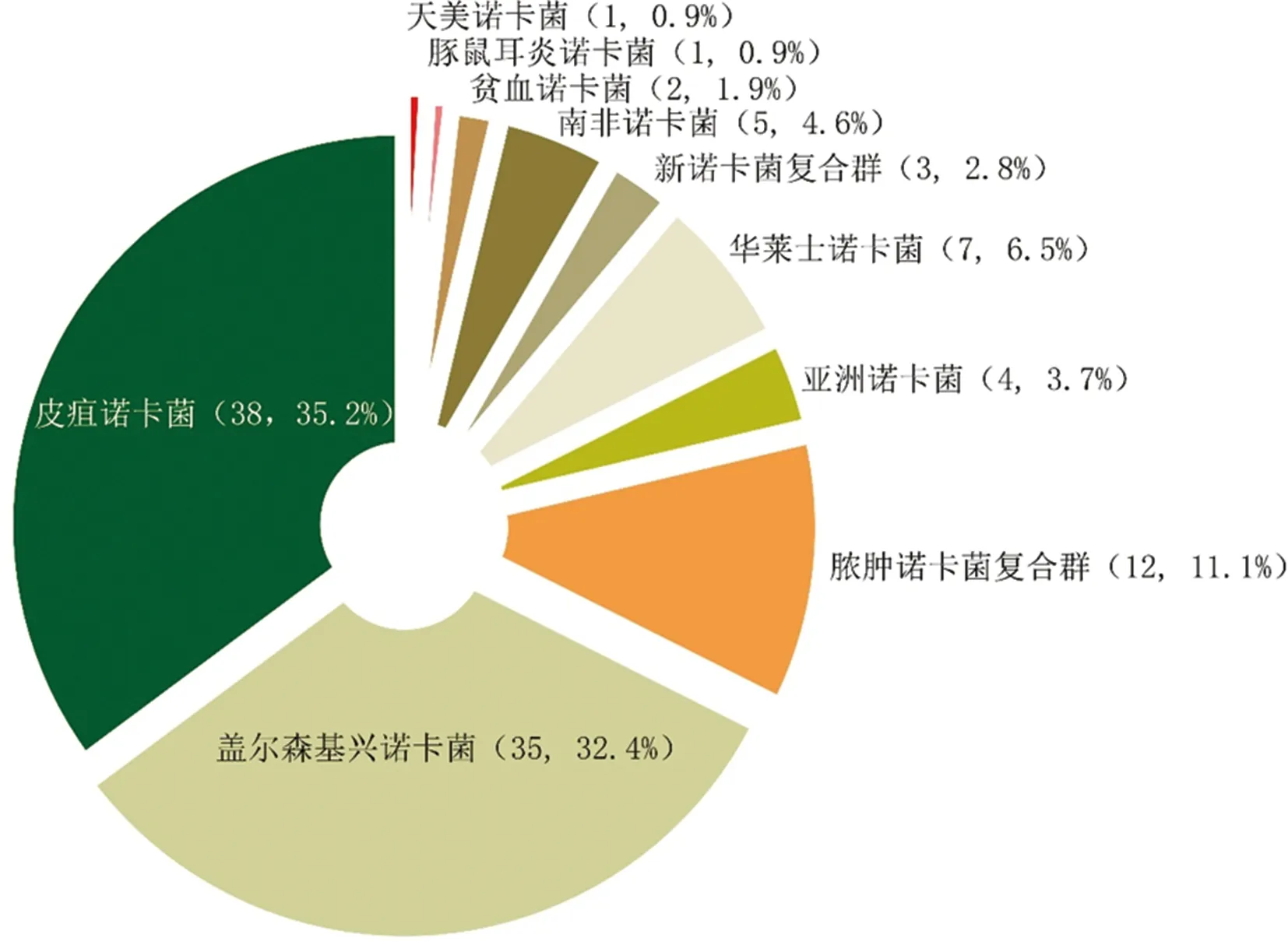
图1 中日友好医院诺卡菌病患者的诺卡菌菌属的菌种分布
2.2合并两种诺卡菌感染患者的临床特征 106例患者中有2例患者同时检出两种诺卡菌菌种。病例1:65岁男性,有20年吸烟史,患小细胞肺癌4个月,于2021年4月入住中日友好医院。患者在接受了4个周期的化疗后咳黄色脓痰。采集患者的痰标本和BALF,痰标本在血平板上培养出了盖尔森基兴诺卡菌和皮疽诺卡菌,BALF标本仅检出盖尔森基兴诺卡菌。病例2:72岁女性,因支气管扩张和肺部感染而就诊。其BALF的革兰染色和改良抗酸染色的镜检结果均显示为分支状、串珠状杆菌。常规血平板培养也有铜绿假单胞菌的生长。痰标本与BALF标本通过BACTEC MGIT BD 960培养系统培养均鉴定出脓肿诺卡菌和盖尔森基兴诺卡菌。为进行比较,将这两例诺卡菌合并感染患者与以往研究中[11-12]的两例合并感染患者的人口统计学特征列于表1中。

表1 4例合并两种诺卡菌感染患者的临床特征
2.33例肺移植患者的临床特征 肺移植患者的临床特征列于表2中。其中有两例感染皮疽诺卡菌,另1例合并感染结核分枝杆菌和新诺卡菌。在本研究期间,本院肺移植受者共有303例,其诺卡菌病感染率为1.0%(3/303)。

表2 3例肺移植患者的临床特征
2.4抗菌药物敏感性特征 所有诺卡菌菌株均对利奈唑胺呈现100.0%敏感,仅有2.6%(1/38)的皮疽诺卡菌对TMP-SMZ耐药。但60.0%(3/5)南非诺卡菌、2.7%(1/37)皮疽诺卡菌和80.0%(4/5)华莱士诺卡菌显示对阿米卡星耐药。108株诺卡菌对常用的磺胺类药物替代品阿莫西林/克拉维酸和米诺环素的敏感率分别为33.9%、42.6%。本研究中的诺卡菌菌株对大环内酯类药物,例如对克拉霉素的耐药率则高达67.6%;而对β-内酰胺类抗菌药物例如碳青霉烯类药物和第3代头孢菌素的敏感率和耐药率则有高度的种属特异性。
皮疽诺卡菌作为呼吸道标本中最常被检测到的诺卡菌菌种,其对克拉霉素和头孢曲松的耐药率分别为94.7%、65.8%。但其对氟喹诺酮类药物的耐药率较低,对环丙沙星的耐药率为15.8%,对莫西沙星的耐药率则为0.0%。见表3。

表3 下呼吸道感染主要诺卡菌菌种对15种抗菌药物的药敏谱及MIC值
3 讨 论
诺卡菌病是一种由诺卡菌感染引起的机会性感染性疾病[1]。诺卡菌可感染免疫力低下人群,也可以感染免疫功能正常的人群,不同诺卡菌菌种感染可表现为不同的临床特征[1,13]。但诺卡菌病最常累及人体的部位是肺部,通常是由呼吸道吸入诺卡菌而获得感染[1,14]。目前关于从中国肺诺卡菌病患者中分离出的诺卡菌菌种分布及其对抗菌药物敏感性情况的实验室和临床数据较少[8,15]。
同时,由于缺乏高效、便捷的诊断方法,诺卡菌临床微生物学检测与诊断仍然是一个挑战。诺卡菌在常规培养基上生长通常需要3~14 d,一般可在3~5 d后观察到形态典型的菌落。诺卡菌生长缓慢的特点使得常规实验室检测方法检测效果不佳,因此诺卡菌病有很大可能会被漏诊甚至误诊[2]。在诺卡菌病患者中不同细菌的混合感染是很常见的,诺卡菌可以与其他细菌或真菌同时感染宿主,而这会进一步拉低诺卡菌的检出率[2,11]。而在过去的十几年中,因为免疫抑制状态人群的增加与对该菌认识的加深,诺卡菌病病例数大幅增加[16]。
目前的研究已证实超过50种诺卡菌菌种可导致人类诺卡菌病[3,17]。本研究结果表明皮疽诺卡菌、盖尔森基兴诺卡菌和脓肿诺卡菌是最常分离的3种菌种,这也与之前的研究结果一致[9]。其中皮疽诺卡菌是主要的致病性菌种,可引起播散性诺卡菌病[2]。
实体器官移植受者(SOTR)由于其自身T细胞介导地对外来微生物的免疫应答反应被削弱,因此往往更易感染诺卡菌[16-17]。在SOTR中,诺卡菌感染率最高的是肺移植受者,其部分原因可能为呼吸道吸入是诺卡菌感染的主要途径,因此与其他器官移植受者相比,肺移植受者的免疫抑制情况更严重。本研究所在的中日友好医院是我国最大的肺移植中心之一,与之前的数据一致的是,肺移植受者的诺卡菌在3年内的感染率为1.0%。相比之下,其他国家的大型回顾性研究显示肺移植受试者中诺卡菌感染率为3.5%[18]、1.9%[19]和1.78%[20]。
在抗菌药物治疗方面,由于缺乏随机试验使得最佳方案尚不明确,但应根据所鉴定的诺卡菌菌种和药敏结果给予最合适的抗菌药物治疗方案。既往研究观察到抗菌药物敏感性在一些诺卡菌菌种或复合群中具有种属特异性[6,21]。可致病诺卡菌菌种的抗菌药物敏感性因其固有的或获得性的耐药机制不同而存在很大差异[2,10]。即使无法得知抗菌药物敏感性试验结果,诺卡菌菌种的准确鉴定结果也有助于临床决策。目前已明确 TMP-SMZ是诺卡菌病的最佳抗菌治疗用药[2,17,22],而如果患者存在磺胺类药物过敏或耐药的情况,也可考虑使用其他抗菌药物[23]。在本研究中,皮疸诺卡菌仍然对TMP-SMZ(97.4%)、利奈唑胺(100.0%)和阿米卡星(97.3%)高度敏感。目前已证实利奈唑胺对诺卡菌病治疗有效,且与其他一线治疗药物一样安全,在单独用药或与TMP-SMZ等其他抗菌药物联合用药治疗播散性诺卡菌病的经验治疗方案中可作为首选药物[24]。在本研究中,皮疸诺卡菌对利奈唑胺的药物敏感性为100.0%,与之前的描述相似[6,21]。阿米卡星对大多数诺卡菌菌种表现出优异的体外活性,已成功用于患有播散性诺卡菌病的老年或免疫抑制患者,但由于其对感染部位的渗透性相对较低,很少单独应用。本研究中仅有8株阿米卡星耐药分离诺卡菌株(7.5%),与之前报道的结果相对一致[1,7,12]。
综上所述,本文介绍了中日友好医院肺部诺卡菌感染的流行病学和诺卡菌菌株的抗菌药物敏感特征。本研究可以帮助临床医生了解下呼吸道感染中诺卡菌菌种分布的多样性和抗菌药物耐药性特征,并有助于医生在经验性治疗的背景下做出正确决策。

