肝癌患者单纯全尾状叶切除术预后的影响因素
毛振洲 李繁 张哲哲 冯宇 杜丙杰
作者单位:065099 河北 廊坊市人民医院麻醉科(毛振洲,张哲哲,冯宇),肾内科(李繁),消化内科(杜丙杰)
目前,手术切除、介入治疗、肝移植是临床治疗肝癌的方式,其中根治性切除术发挥主要作用[1-3],能够一定程度上缓解临床症状,延长患者生命。尾状叶是肝脏的一部分,原发性肝癌常侵犯尾状叶[4,5]。尾状叶位于第一肝门与下腔静脉间,手术时存在一定的暴露困难[6,7]。随着影像学的发展,尾状叶肿瘤检出率随之提升,但多种因素影响全尾状叶切除术的效果,故了解影响肝癌患者手术预后的危险因素至关重要[8]。
资料与方法
一、一般资料
选择2019年7月至2020年7月在廊坊市人民医院行全尾状叶切除术的肝癌患者200例,其中男性122例,女性78例,年龄(65.2±2.4)岁,肝功能A级125例、B级75例,TNM分期:Ⅰ~Ⅱ期121例,Ⅲa期79例。
二、纳入与排除标准
纳入标准:①符合原发性肝癌的诊断标准[9]且病理学检测为肝细胞癌;②临床资料完整;③符合全尾状叶切除术手术指征;④患者均无心、肝、肾功能异常;⑤无精神疾病、意识障碍。排除标准:①合并其他癌症、恶性肿瘤;②影像学检测出肝癌无法完全切除;③接受其他相关治疗及手术。
三、手术方式
所有患者行单纯全尾状叶切除术,常规消毒、铺巾,全麻后在上腹开一弧形切口,切开至剑突后常规检查是否发生肿瘤转移,观察尾状叶肿瘤及相关组织情况;依据血管走行的方向切断肝实质与肿瘤的血供,对肝实质进行解剖观察,游离肝实质后翻转朝上,将尾状叶肿瘤与肝门进行分离,将肿瘤切除并缝合;放置引流管后关闭腹膜、皮肤组织。术后护理包括感染预防、护肝措施与并发症预防,观察患者恢复及复发等情况。
四、观察指标与检测方法
收集所有患者临床资料,包括:年龄、肿瘤直径、TNM分期、肿瘤包膜、肿瘤位置、肝内转移、血液转移、门脉癌栓、肝功能Child-Pugh分级、吸烟、饮酒、抗病毒治疗、甲胎蛋白、胆红素、AST、表皮生长因子受体表达情况。使用放射免疫方法测定血清甲胎蛋白,以400 ng/L为分界值;采用贝克曼AU-480全自动生化分析仪(美国库尔特公司)测定胆红素水平,以34.2 μmol/L为分界值;采用丹麦Femi公司生产的FISHERMultiskan FC型全自动生化分析仪检测AST,以80 U/L为分界值;采用免疫组化SP法检测表皮生长因子受体表达情况,表皮生长因子受体鼠抗人单克隆抗体为北京中山生物技术有限公司产品。
五、统计学处理
采用SPSS 22.0统计软件进行数据分析。计数资料以例数(%)表示,比较行χ2检验。Cox回归分析预后的影响因素。P<0.05为差异有统计学意义。
结 果
一、行单纯全尾状叶切除术肝癌患者生存情况比较
肿瘤直径<5 cm患者的生存率高于肿瘤直径≥5 cm的患者,存在肿瘤包膜患者生存率高于无肿瘤包膜的患者,肿瘤在右边的患者生存率稍高于肿瘤在左边的患者,无肝内转移患者的生存率高于有肝内转移的患者,无血液转移患者的生存率高于有血液转移的患者,无门脉癌栓患者的生存率高于有门脉癌栓的患者,抗病毒治疗患者的生存率高于未抗病毒治疗的患者,甲胎蛋白<400 ng/L患者的生存率高于甲胎蛋白≥400 ng/L的患者,胆红素<34.2 μmol/L患者的生存率高于胆红素≥34.2 μmol/L的患者,AST<80 U/L患者的生存率高于AST≥80 U/L的患者,差异均有统计学意义(P<0.05)。见表1。
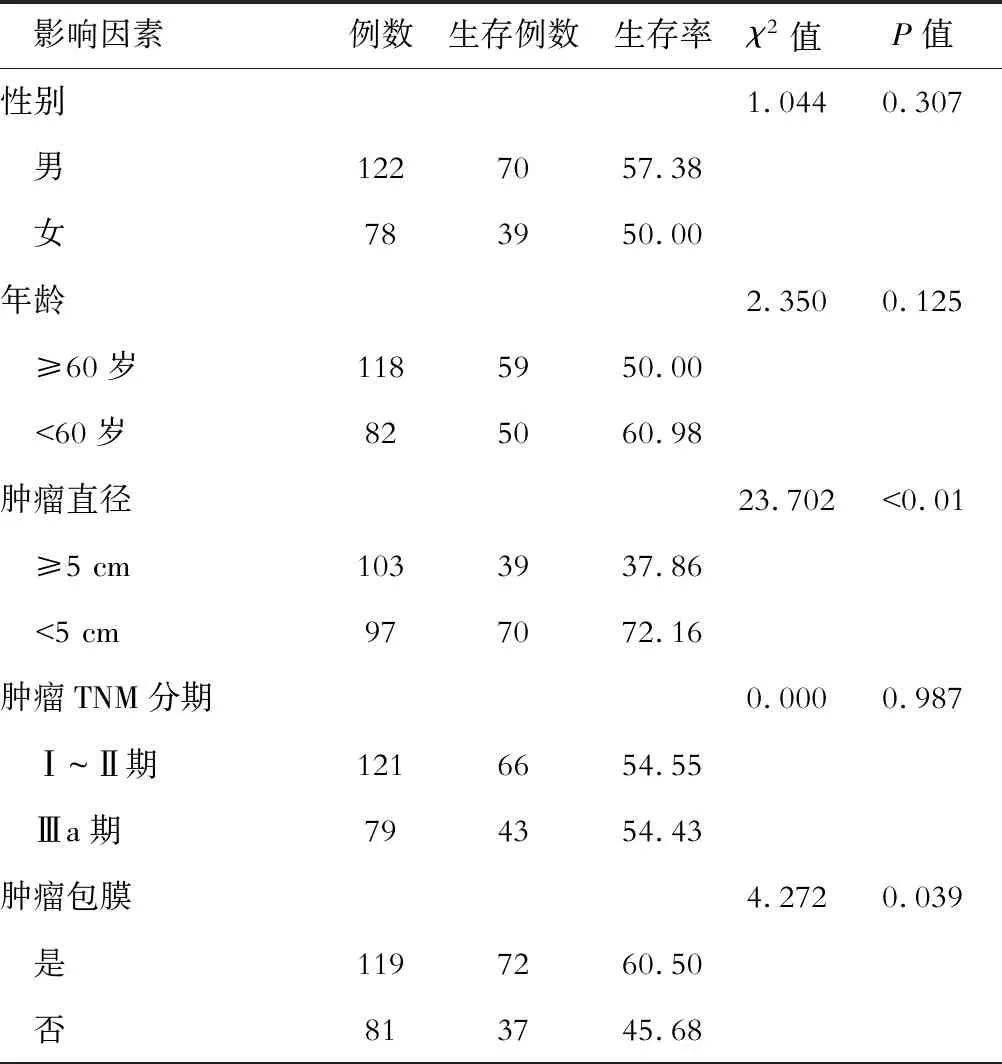
表1 单因素分析单纯全尾状叶切除术患者预后的影响因素
二、肝癌行单纯全尾状叶切除术患者预后的影响因素
对行单纯全尾状叶切除术的肝癌患者进行1年随访,生存时间为(9.50±2.31)个月,总生存率为54.50%(109/200)。
多因素Cox回归分析显示,存在门脉癌栓、甲胎蛋白≥400 ng/L是预后的危险因素,见表2。
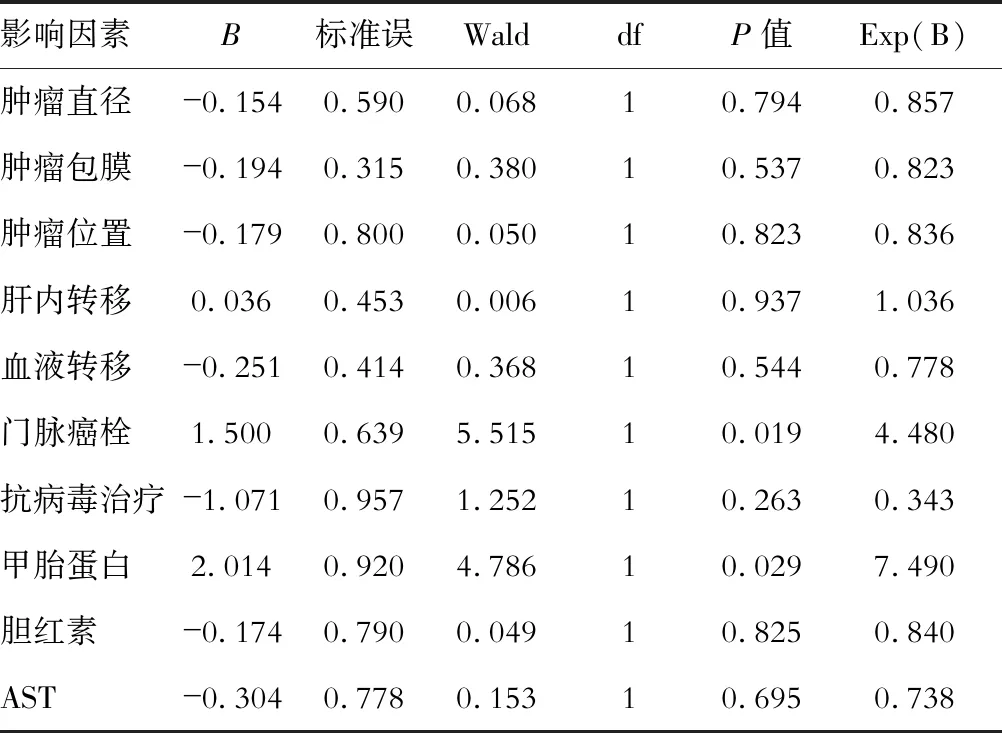
表2 因素Cox回归分析肝癌行单纯全尾状叶切除术患者预后的影响
讨 论
肝尾状叶肿瘤患者多采取单纯的全尾状叶切除术,能够有效减少对肝功能的损伤,避免肝组织受到影响,一定程度上使患者生存时间延长[10,11]。
本研究结果显示,门脉癌栓、甲胎蛋白表达量≥400 ng/L为肝癌患者术后死亡的危险因素。门脉癌栓是原发性肝癌的并发症之一,患者一旦合并门脉癌栓后食管胃底静脉曲张易破裂、出血,而后进展为肝内转移灶。有研究表明,原发性肝癌合并门脉癌栓患者的中位生存期较低[12]。合并门脉癌栓后,患者多进展到癌症晚期,若未采取及时的干预,对患者生命造成严重威胁。未合并门脉癌栓的患者单纯全尾状叶切除术后复发、恶化等情况的发生显著低于合并患者,其术后生存率高于合并门脉癌栓的患者,但需注意的是,癌栓类型Ⅰ~Ⅲ型的患者适用于手术切除,若患者癌栓进展至Ⅳ型,风险较大,不主张进行手术切除[13]。甲胎蛋白水平与患者术后复发、进展等密切相关。本研究显示,甲胎蛋白>400 ng/L是术后死亡的危险因素,可能是因为甲胎蛋白表达量高患者的肿瘤直径大,对肝脏、血管造成的损伤更高,另外,甲胎蛋白具有促进肝癌细胞生长、抗药物诱导的作用,当其表达量高的时候多为耐药癌细胞,会促进肝癌细胞的恶性转化,患者往往预后不理想。除此之外,肿瘤直径、肿瘤包膜、肝内转移、血液转移、抗病毒治疗、胆红素与AST对患者的生存情况均造成一定的影响。肿瘤直径和肿瘤大小与分期有关,肿瘤直径大的患者分期更高预后较差,临床需选择合理的治疗方式;肿瘤包膜代表着患者肿瘤是否呈现浸润性生长,有包膜大多代表为良性肿瘤,此时患者的病情进展较为缓慢,适当治疗后预后较好,当肿瘤无包膜时,尽早切除或进行相关淋巴结的清扫有助于控制病情,若发现较晚,肿瘤侵袭性生长后为恶性肿瘤,此时对患者的手术及其术后生存率均有较大影响,预后不佳;肝内及血液转移往往预示着患者病情进展,与微静脉侵犯相关,故存在转移情况的患者生存率较低、预后情况并不理想[14];抗病毒治疗能够通过减少HBV、减轻炎症反应等起到预防肝癌的作用,但其对于肝癌患者术后是否复发、死亡等尚无明确结论[15];胆红素表达量上升时预示着患者的肝细胞受到损伤、肝功能减退,因人体内胆红素与白蛋白的比例对肝细胞的增殖、再生具有一定影响,故胆红素表达量异常升高时易造成肝细胞再生障碍,患者预后较差;AST主要存在于心肌组织,亦分布于肝脏组织,健康状态下患者体内AST较低,当细胞受损时释放入血液,浓度上升,通常预后不良。
综上所述,采取单纯全尾状叶切除术后肝癌患者1年的生存率并不理想,合并门脉癌栓、甲胎蛋白≥400 ng/L是患者预后死亡的危险因素,另外,肿瘤直径≥5 cm、无肿瘤包膜、存在肝内及血液转移、未进行抗病毒治疗、胆红素及AST表达量过高的患者生存率均较低,需引起临床重视。本研究也存在一些局限性,只对患者1年生存率进行随访,未对其远期预后进行研究,在今后的研究中将会进一步探讨。
利益冲突声明:所有作者均声明不存在利益冲突。

