鼻咽癌患者系统性免疫- 炎症反应指标特征观察
许航敏 周小军
肿瘤的发生、发展与多种因素有关,其中,炎症与肿瘤的关系密切,成为肿瘤研究热点,一般认为,在肿瘤的发生、发展过程中,炎性反应能够促进肿瘤细胞的增殖和转移, 是影响肿瘤患者预后的重要因素[1]。外周血中性粒细胞与淋巴细胞之比(NLR),血小板与淋巴细胞之比(PLR),血小板乘以中性粒细胞与淋巴细胞之比(SII)等,在多种肿瘤病人呈增高表现。鼻咽癌是我国南方地区常见的头颈部恶性肿瘤,那么,这些指标在鼻咽癌发生、发展及其不同临床分期表现如何?本研究在鼻咽癌高发区广东省中山市开展大样本研究,现将资料整理如下。
资料与方法
1 临床资料
病例来源于2013年3月~2022年3月广州中医药大学附属中山中医院鼻咽癌患者,均为未接受放化疗治疗的初诊鼻咽癌患者,共419 例,排除年龄不符者51 例、合并感染病者22 例、合并其他肿瘤及临床资料不全者59 例,筛选后符合条件者287例,其中男性202 例,女性85 例,年龄18~65 岁,平均46.95±10.49 岁。同期健康体检者从我院体检中心电子管理系统选取每月前15 个健康体检者,120个月选取1800 例,排除年龄不符者144 例、合并感染性疾病者89 例、合并肝肾功能不全者70 例,筛选后符合条件者1497 例,男性962 例,女性535例,年龄18~64 岁,平均(39.16±9.46)岁。
诊断标准:鼻咽癌患者均经组织病理确诊。鼻咽癌临床分期标准:参考鼻咽癌AJCC 第八版分期[2],详见表1。病理分型标准:参考2017年第4 版WHO鼻咽癌组织学分类[3]:分为分化型非角化性癌及未分化型非角化性癌。

表1 鼻咽癌AJCC 第八版分期标准
纳入标准:鼻咽癌组:①符合鼻咽癌诊断标准;② 病理确诊同时完成外周血常规检查者。健康对照组:①健康体检并完成外周血常规检查者。
排除标准:鼻咽癌组:①年龄<18 岁或>65 岁者;②合并感染者:白细胞计数>10×109/L;③已接受放化疗者;④合并其他肿瘤者;⑤合并慢性感染病;⑥合并肝肾功能不全等全身慢性疾病者。
健康对照组:①年龄<18 岁或>65 岁者;②合并感染者:白细胞计数>10×109/L;③合并其他肿瘤者;④合并慢性感染病;⑤合并肝肾功能不全等全身慢性疾病者。
2 外周血常规检查及NLR、PLR、LMR、SII 的计算
抽取每位研究对象肘静脉血1ml 进行血常规检验,采用日本Sysmex XE-5000 血细胞分析仪及配套试剂进行检验,分别计数中性粒细胞、淋巴细胞、单核细胞、血小板,计算NLR、PLR、LMR、SII 值。计算方法如下:NLR=中性粒细胞/淋巴细胞;PLR=血小板/淋巴细胞;LMR=淋巴细胞/单核细胞;SII=(血小板×中性粒细胞)/淋巴细胞
3 统计学方法
数据采用SPSS 26.0 版软件进行统计学处理和分析,GraphPad Prism 5.0 软件进行图形绘制。计量资料符合正态分布以均值±标准差(M±SD)表示,两组间比较采用两样本T 检验,多组间比较采用单因素方差分析检验,若符合方差齐性,进一步采用LSD法进行两两比较,若方差不齐则采用Tamhane 法进行两两比较。α=0.05 为检验水准。
结果
1 鼻咽癌患者NLR、PLR、LMR、SII 特征
鼻咽癌患者外周血NLR、PLR、SII 明显高于健康对照组,差异具有极显著统计学意义(P<0.0001)。见表2,见图1。鼻咽癌患者的LMR 明显低于健康对照组,差异具有极显著统计学意义(P<0.0001)。见表2,见图1。
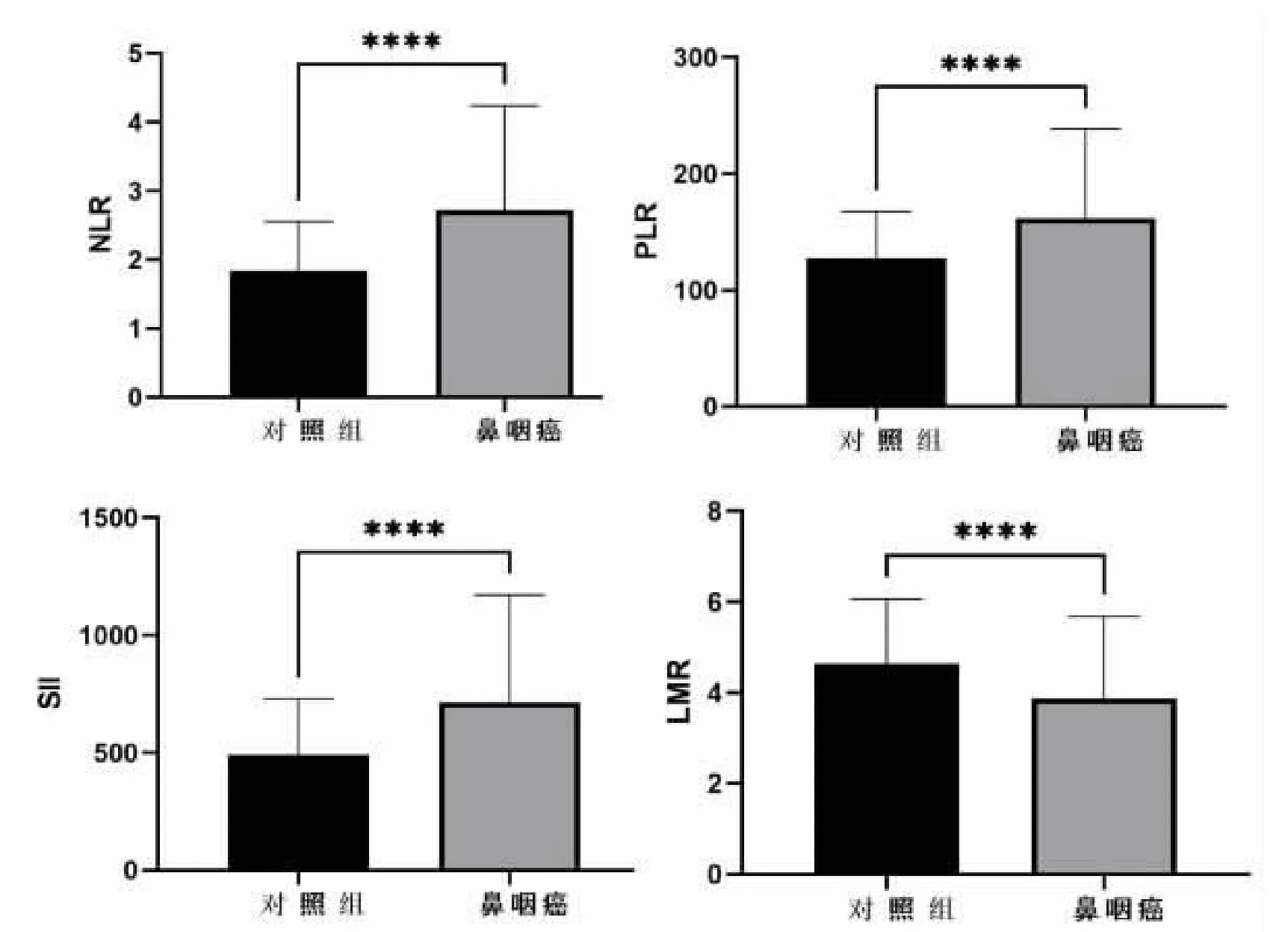
图1 鼻咽癌患者与健康对照者外周血NLR、PLR、LMR、SII 的对比

表2 鼻咽癌患者与健康对照者外周血NLR、PLR、LMR、SII 的对比
2 鼻咽癌组患者不同临床分期、T、N、M 分期及病理分型NLR、PLR、LMR、SII 特征
NLR、PLR、SII 在鼻咽癌患者的临床进展中I期、II 期、III 期、IV 期呈现增高趋势,但差异无统计学意义(P>0.05);LMR 在临床进展中未呈现增高或者降低趋势,结果无统计学意义(P>0.05);NLR、PLR、SII、LMR 在鼻咽癌患者的T 分期、N 分期、M 分期、病理分型各组内差异均无统计学意义(P>0.05)。见表3。

表3 287 例鼻咽癌患者的外周血NLR、PLR、LMR、SII 各分组特征
3 ROC 曲线分析系统性免疫-炎症反应指标对鼻咽癌患者的预测
鼻咽癌与系统性免疫-炎症反应指标之间的联系并进行ROC 分析,见图2。结果表示:鼻咽癌的诊断与NLR、PLR、SII 显著相关P<0.0001。三者均可以预测鼻咽癌,其中NLR 曲线下面积为0.715,(95%置信区间:0.68-0.75,P<0.0001),敏感性68%,特异性70%,最佳截断值为1.99;PLR 曲线下面积为0.697,(95%置信区间:0.641-0.753,P<0.0001),敏感性59%,特异性74%,最佳截断值为140.58;SII 曲线下面积为0.708,(95%置信区间:0.657-0.760,P<0.0001),敏感性49%,特异性85%,最佳截断值为670.20。然而,在ROC 曲线分析中,显示LMR 不能作为鼻咽癌的预测指标。

图2 鼻咽癌患者NLR、PLR、LMR、SII 的ROC 曲线
讨论
目前研究表明,肿瘤与炎症密切相关。流行病学研究证实,约25%的肿瘤由炎症发展而来[4],慢性炎症在癌症的启动和发展中起着至关重要的作用,例如炎症性肠病与肠癌、幽门螺旋杆菌感染与胃癌、前列腺炎与前列腺癌[5]。肿瘤炎性环境与癌症发生、发展相关[6]。外周血中性粒细胞为重要的炎性细胞,其与淋巴细胞、单核细胞和血小板的比值,是目前简便实用的评价炎症指标。
NLR 是评估炎症状态和免疫反应状态程度的指标,NLR 增高代表中性粒细胞的相对增加或者淋巴细胞的相对减少,较高的NLR 可能预示着肿瘤的发展[7],中性粒细胞通过分泌多种促血管生成因子,促进肿瘤局部的血管生成[8]。慢性中性粒细胞炎症已被证明参与了许多类型的上皮癌的起始阶段。PLR 也是评估炎症与免疫反应状态程度的指标,升高的PLR 代表血小板的相对升高或者淋巴细胞的相对降低,活化的血小板可产生多种促进肿瘤生长因子(如TGF-α、PDGF、VEGF 等),调节血管生成和成熟,促进肿瘤细胞生长、转移,逃避免疫监视,提高侵袭能力和血管生成。LMR 代表以淋巴细胞为主的免疫反应,淋巴细胞被认为是抗肿瘤免疫反应的主要效应细胞,而与之相比的是单核细胞能促进肿瘤侵袭和癌细胞生长[9],升高的LMR 代表淋巴细胞的相对升高或者单核细胞的相对降低。其中单核细胞可释放单核细胞螯合蛋白-1(MCP-1),刺激并介导肿瘤相关单核细胞在实体瘤中的浸润,然后产生各种趋化因子,如TGF-α、肿瘤坏死因子-α(TNFα)、白细胞介素-1(IL-1)和IL-6,促进恶性肿瘤的肿瘤发生、血管生成和远处转移[10],单核细胞很可能发挥与淋巴细胞相反的作用,促进NPC 的肿瘤发展[11]。SII 是由血小板乘以中性粒细胞与淋巴细胞之比,组成的新型指标,是炎症和免疫反应的综合性指标,能全面反映机体炎症、免疫反应之间的关系[12]。
升高的NLR 与PLR、SII 是中性粒细胞及血小板的的相对增高或者淋巴细胞的相对减少,而降低的LMR 是淋巴细胞的相对减少与单核细胞的相对增高,也就是炎症刺激与机体免疫反应的良性平衡关系被打破,而中性粒细胞、血小板可以保护癌细胞免受免疫监视,淋巴细胞的减少影响其在对抗肿瘤细胞中的重要作用,从而降低对恶性肿瘤的免疫应答,促进肿瘤的发生。Kang 等[13]研究了783 例结直肠癌后发现,结直肠癌的NLR、PLR 明显高于健康对照者;本研究结果与上述研究所见相符,鼻咽癌患者的NLR、PLR、SII 高于健康对照者,鼻咽癌患者的LMR 低于健康对照组。
在肿瘤的临床进展中,NLR、PLR、SII 是否也存在升高的规律呢?Lin 等[14]研究180 例鼻咽癌患者,研究发I+II 期与III+IV 期的NLR 的表达有统计学差异,有淋巴结转移与无淋巴结转移组的NLR 表达也存在差异,然而M 分期远处转移无差异,PLR 在各组间无差异。Tan 等[15]研究160 例睾丸癌患者分期与NLR 的关系,证实NLR 和T 分期之间没有明显的关联。本研究表明:鼻咽癌患者的系统性免疫-炎症反应指标与TNM 分期并不存在相关性,并且单独的T 分期、N 分期、M 分期、病理类型均不存在相关性。
肿瘤在发生与进展阶段存在相当复杂的机制,鼻咽癌是一种与EB 病毒相关的恶性肿瘤,具有复杂的肿瘤生态系统,肿瘤炎症微环境的一个主要特征是在肿瘤区域中存在大量的白细胞[16]。而在白细胞中占比最大的中性粒细胞在肿瘤的起始阶段与进展阶段存在不同的表现,中性粒细胞在早期肿瘤阶段主要表现为促肿瘤特性,炎性因子诱导极化的N2 型中性粒细胞通过刺激肿瘤细胞运动和存活、促进血管生成和抑制其他免疫细胞的抗肿瘤活性来促进肿瘤的发生[17],因此鼻咽癌相比健康人NLR 呈现升高表现。随着肿瘤的进展,中性粒细胞以N1 免疫抑制表型呈现,该表型具有抗肿瘤特性,是通过H2O2 和由MET 介导的iNOS 诱导的NO 产生发挥细胞毒作用;中性粒细胞产生的趋化因子会招募T 细胞和其他白细胞并间接杀死癌细胞[18];此外,中性粒细胞通过控制微生物种群和癌症相关炎症来减缓癌症的生长[19];中性粒细胞在肿瘤进展中表现的抗肿瘤特性使炎症肿瘤微环境变得更复杂,临床结果也显示NLR 在鼻咽癌进展中未能呈现升高趋势。尽管癌细胞可能有能力促使血小板α 颗粒优先释放促血管生成介质,以创造一个有利于其生长和存活的动态微环境,但是一些实验和临床数据指出,活化的血小板所产生的血管内皮生长因子也可能朝向抗血管生成作用[20],这一研究结果可以解释PLR 在鼻咽癌进展中未呈现升高趋势。淋巴细胞被认为是抗肿瘤免疫反应的主要效应细胞。然而,一些研究表明,一部分CD4+CD25+Treg 细胞,可能会在肿瘤环境中积聚并抑制肿瘤特异性T 细胞反应,从而阻碍肿瘤排斥反应,迁移到肿瘤部位的抗肿瘤淋巴细胞一旦进入肿瘤环境可能会受到损害,或者可能不利适应抑制环境以促进生长而不是消退[21]。单核细胞可以发挥先天性和适应性免疫反应,并可以通过诱导免疫耐受、血管生成和增加肿瘤细胞传播的各种机制影响肿瘤微环境。然而,单核细胞也可以产生抗肿瘤效应物并激活抗原呈递细胞[22]。这些表现可以解释在鼻咽癌进展中SII 未能呈现升高趋势,LMR 未呈现降低趋势。在鼻咽癌患者中,白细胞的促肿瘤或抗肿瘤作用可能取决于细胞因子实时组成和平衡,存在于肿瘤微环境的不同炎症、免疫细胞的比例[23]。
综上所述,在临床中,升高的NLR、PLR、SII 不可忽视,系统性免疫-炎症反应指标很容易从血常规检测中获得,成本低、可行性及可重复性好,有望成为未来临床实践中鼻咽癌临床预测诊断的生物学指标。然而对于已确诊鼻咽癌的患者而言,系统性免疫-炎症反应指标暂不支持对其分期及严重程度的评估。

