类风湿关节炎合并感染的临床特点研究
陈水绵,许超尘,饶华春
福建省泉州市正骨医院:1.检验科;2.强直性脊柱科,福建泉州 362000
感染是类风湿关节炎(RA)患者常见并发症,发生率高于健康者[1],可能与疾病本身的免疫紊乱、并发症、长期使用免疫抑制剂或调节的药物有关[2]。许多RA患者反复住院治疗,随着各类抗菌药物的广泛使用,RA患者合并感染常见病原菌构成比及药物敏感性也不断变化,只有了解这种变化趋势及病原学特征才能针对性地提高对RA患者合并感染的临床认识。本研究分析了835例确诊为RA患者病原菌分离情况、流行病学特点、临床特点及预后,现报道如下。
1 资料与方法
1.1一般资料 选择2014年9月至2021年9月本院收治的住院≥2次的RA患者835例。根据是否合并感染分为未感染组(619例)和感染组(216例),因感染而下过病危通知书者纳入严重感染病例。RA的诊断符合美国风湿病学会1987年修订的RA分类(诊断)标准或 2010年美国风湿病学会/欧洲抗风湿联盟修订的诊断标准。感染的诊断主要依据病原学证据或典型影像学、临床表现:(1)血液、尿液、痰液、伤口分泌物等培养出致病菌;(2)影像学检查提示肺内感染;(3)部分如典型的皮肤带状疱疹、上呼吸道感染等未进行病原菌检查但通过临床表现即可确诊者。RA并发感染患者包括医院内感染和入院前已存在的感染,RA并发医院获得性感染患者符合原卫生部颁布的合并医院内感染诊断标准[2]。排除标准:(1) 合并其他自身免疫性疾病;(2)并发严重脑血管病致长期卧床;(3)并发肿瘤性疾病;(4)人类免疫缺陷病毒感染;(5)病例资料不完整。
1.2方法
1.2.1资料收集 收集完整的病史资料,包括患者姓名、性别、年龄、住院时间、既往史等;临床资料包括病程、出院诊断、其他合并疾病、感染部位及感染次数、病原学与炎症指标等实验室及影像学检查结果、治疗过程(非甾体类、免疫抑制剂、生物制剂等)、预后(是否死亡或再次感染)等。
1.2.2病原菌检测及药敏试验 采用VITEK2-compact5全自动微生物分析系统进行各种细菌鉴定检测及药敏试验;真菌采用直接涂片抗酸染色法(珠海贝索)和科玛嘉显色鉴定培养基(郑州安图);结核菌采用直接镜检法(珠海贝索)、普通培养法(郑州安图)及影像学检查。
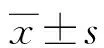
2 结 果
2.1各临床特征在两组中的分布比较 835例患者感染发生率为25.87%(216/835),例次感染率为31.02%(259/835),多次感染率为14.81%(32/216),多重感染率为5.56%(12/216),严重感染率为4.17%(9/216),病死率为0.93%(2/216)。两组患者一般资料比较见表1。
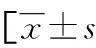
表1 各临床特征在两组中的分布比较或n(%)]
2.2感染部位和类型 RA患者最常见感染部位为呼吸系统感染[40.54%(105/259)],而后依次为泌尿系统感染[27.80%(72/259)]、皮肤组织感染[15.44%(40/259)]、肠道感染[5.79%(15/259)]、血流感染[5.41%(14/259)]、关节感染[4.25%(11/259)]及其他部位包括胸腔感染、耳道感染和心内膜感染[0.77%(2/259)]。多部位感染以呼吸系统合并泌尿系统、皮肤组织感染最为常见。女性泌尿系感染率[95.83%(69/72)]高于男性[4.17%(3/72)],差异有统计学意义(P<0.05)。
2.3病原菌分布 259例次感染中病原菌检出率为65.64%(170/259),革兰阴性菌109株[64.12%(109/170)],以大肠埃希菌[32.94%(56/170)]最多,主要分离自泌尿系统感染(49株);革兰阳性菌48株[28.24%(48/170)],以金黄色葡萄球菌[18.82%(32/170)]为主,主要分离自皮肤组织感染(22株);真菌11株[6.47%(11/170)],主要分离自肠道感染(6株);结核分枝杆菌2株[1.18%(2/170)],均分离自呼吸系统感染。见表2。混合感染包括细菌二重感染4例,细菌与真菌感染4例,细菌与病毒感染1例,其余检出病原菌感染均依据临床表现、实验室和影像学检查等综合判断确诊。各感染部位的病原菌分布有差异,其中皮肤组织感染以革兰阳性菌为主,呼吸系统、泌尿系统、关节感染以革兰阴性菌为主;而肠道以真菌感染检出为主[54.55%(6/11)]。见表3。

表2 感染部位病原菌分布情况(n)

表3 RA合并感染患者病原菌分布
2.4药敏特点 大部分革兰阳性菌对青霉素、庆大霉素、红霉素耐药,对万古霉素均敏感,主要的革兰阳性菌——金黄色葡萄球菌中耐甲氧西林金黄色葡萄球菌(MRSA)占6.25%(2/32),但对万古霉素敏感。大部分革兰阴性菌对阿米卡星、头孢哌酮-舒巴坦、亚胺培南、美罗培南、氨苄西林等敏感,对氨苄西林、环丙沙星等耐药。主要的革兰阴性菌——大肠埃希菌中产超广谱β-内酰胺酶(ESBLs)菌占16.07%(9/56),对亚胺培南、美罗培南、阿米卡星、头孢哌酮-舒巴坦敏感率均>83%,而对头孢曲松、头孢唑啉、氟喹若酮类敏感率<10%。
2.5合并呼吸系统感染病原菌特点 105例呼吸系统感染者中明确病原菌28例,以细菌感染最为常见[85.71%(24/28)],以铜绿假单胞菌[29.17%(7/24)]、肺炎克雷伯菌[20.83%(5/24)]、肺炎链球菌[16.67%(4/24)]为主,另外检出结核分枝杆菌2例,新型隐球菌1例,曲霉菌1例。RA合并呼吸系统感染患者中诊断为结核21例[20.00%(21/105)]其中肺结核19例,即肺结核占90.48%,其余2例患者为膝关节结核与腰椎结核。
2.6感染组患者治疗和预后 感染组患者中病情缓解出院208例,反复感染3例(病程大于半年,均为关节感染),严重感染下病危通知书自动出院3例,因感染死亡2例。9例合并严重感染的RA患者中年龄≥60岁5例(55.56%),并同时合并2个或2个以上部位感染;4例(44.44%)合并糖尿病;3例(33.33%)近30 d有留置导尿管史;2例(22.22%)近30 d有创伤或手术史;近30 d有免疫抑制剂、激素使用史分别为9例(100.00%)和8例(88.89%)。2例死亡病例分别为皮肤组织及关节为首发感染,进一步发展为血流感染和感染性心内膜炎,最终死亡。
3 讨 论
感染在风湿病患者中发生率较高,并且是重要的死亡原因[3]。RA患者激素或免疫抑制剂的长期使用导致免疫功能紊乱,发生感染的风险是普通人群的1~2倍[4]。本研究结果显示,RA患者感染率为25.87%,例次感染率为31.02%,明显高于一般疾病的感染率[5],与国内其他研究结果大致相符[6-7]。RA合并感染患者的平均年龄较未感染患者大,RA患者的免疫系统衰老表现比健康者更为显著[8],从而增加了感染的机会。感染组患者病程较未感染组长,随着RA疾病的发展、体内T淋巴细胞的更早退化[9],以及长病程患者往往未规范用药、用药复杂、病情难控制、关节破坏或残疾也较短病程者多,均可使患者感染的风险增加。感染组患者并发糖尿病率高于未感染组,感染是糖尿病患者最常见并发症之一。有研究发现,RA合并感染与合并糖尿病密切相关[9]。RA患者常有许多并存疾病,与RA相互作用促进疾病发展。
在感染菌群分布方面,革兰阴性菌占64.12%,主要为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌等;革兰阳性菌占28.24%,主要为金黄色葡萄球菌、肺炎链球菌、粪肠球菌等;真菌占6.47%;结核分枝杆菌占1.18%。RA患者并发皮肤带状疱疹是普通人群的2~5倍[10],本研究中有3例带状疱疹患者,且均接受过免疫抑制剂的治疗,RA患者合并感染主要累及呼吸系统、泌尿系统和皮肤组织。本研究显示,RA患者的医院内感染,尤其是呼吸系统及泌尿系统感染导致病死率明显增高[10]。本研究结果显示,女性泌尿系统发生细菌感染率远远高于男性,与女性外阴部解剖结构特点、生理功能特点,以及月经、妊娠、分娩等因素有关。日本学者进行的研究证实,RA患者呼吸系统感染率为33.3%~ 50.0%[11-12],肺部感染为糖皮质激素的常见不良反应[13-14]。本研究结果显示,呼吸系统感染(40.54%)最常见,且多部位感染也是以呼吸系统合并其他感染为主。在机体免疫功能低下时口腔、呼吸系统防御功能明显下降,易引起机会感染,故对RA住院患者应注意口腔及呼吸系统等部位的基础护理。有研究表明,RA患者合并结核感染发病率为健康者的2.53倍[15]。本研究中合并结核感染占20.00%,且男女比例为2∶1。邓国防等[16]研究同样表明风湿病合并结核感染患者中男性所占比例高于女性,可能与地区差异及吸烟等因素相关。本研究发现,真菌感染中54.55%(6/11)分布在肠道。真菌为肠道的机会致病菌,RA患者因免疫功能紊乱,激素、免疫抑制剂使用等导致肠道菌群失调,机会致病菌感染风险增加。MRSA和产ESBLs革兰阴性菌为医院常见的感染耐药病原菌,本研究分离出大肠埃希菌产ESBLs菌占16.07%,对头孢子曲松、环丙沙星耐药率较高,对阿米卡星、头孢派酮-舒巴坦等抗菌药物敏感。另外,本研究中革兰阳性菌所致的RA感染患者中MRSA所占比例(6.25%)较低,且未分离出耐万古霉素菌株,与谢伟林等[7]研究结果较为一致。不同病原菌对抗菌药物的敏感性不同。因此,治疗RA感染患者应根据分离的病原菌及药敏试验结果指导临床医生用药,避免盲目经验用药。
本研究大部分感染患者预后良好,但仍有3例患者感染病程迁延不愈(6个月以上),9例患者发展为严重感染,甚至出现致死性感染,值得临床医生引起重视。这些严重感染病例以高龄、混合感染、激素及免疫抑制剂使用为主要特点。据文献报道,不同的治疗药物剂量可能会对感染产生不同程度的影响[17-18]。一项大样本数据研究结果显示,RA患者首次发生严重感染的基线年平均发生率为4.6%,之后每年复发严重感染的风险为14.0%[19]。因此,应加强这些重症感染的出院管理,降低病死率。
感染可引发RA或继发于RA,长病程的RA患者常因不规范治疗,滥用各种药物,甚至民间膏方或剂量未达标,加之合并疾病较多、关节结构破坏严重等增加了合并感染的概率。因此,评估患者的病史和基本情况、及早识别并有效控制感染对降低病死率十分重要,特别是患者此前的疾病表现及近期疾病活动情况。感染发生后应及时进行病原学检测,重视药敏试验结果,合理使用抗菌药物,避免二重感染的发生,从而减少RA患者因感染致死。此外本研究尽管集中选择了本院近7年住院患者中有代表性且住院≥2次的RA患者作为研究对象,但仍然没有包括大量门诊RA患者,研究对象也可能存在一定的选择偏倚;另外感染的病原菌中未涉及其他传染病的病毒类,存在一定局限性。本研究回顾性分析了RA患者合并感染发病率、感染类型及病原学特征,有助于与其他风湿性疾病合并感染者进行比较,为进一步研究提供了参考依据。

