改良俯卧位在行经鼻高流量氧疗的清醒ARDS患者中的应用效果
赵 阳, 李 玲, 王 双, 侯 铭, 李 萍
(1新疆医科大学护理学院, 乌鲁木齐 830017; 新疆维吾尔自治区人民医院2重症医学科, 3护理部, 乌鲁木齐 830001)
急性呼吸窘迫综合征(Acute respiratory distress syndrome,ARDS)是由不同病因引起的急性肺损伤,主要临床表现为持续性低氧血症、呼吸窘迫及呼吸衰竭,是重症监护室(Intensive care unit,ICU)最常见的疾病之一[1]。经鼻高流量氧疗(High-flow nasal cannula oxygen therapy,HFNC)是一种通过鼻塞持续的高流量吸入气体治疗方法,因其特有的加温湿化作用和更好的舒适性,目前被广泛应用于轻、中度ARDS患者的治疗[2]。俯卧位通气是将患者置于俯卧式体位,达到促进肺泡复张、改善氧合与膈肌运动的效果,以往常用于辅助治疗机械通气的重度ARDS患者[3-4]。研究发现,HFNC联合早期俯卧位通气可避免部分中重度ARDS患者插管,有效缓解清醒患者的呼吸困难症状[5-7],但传统俯卧位通气患者压力性损伤发生率较高,体位变化间隔时间长,清醒患者无法长期耐受,加之翻身流程较为复杂,导致患者治疗依从性降低[8]。因此如何在有效改善清醒ARDS患者氧合的基础上预防压力性损伤,提升患者依从度,成为临床中迫切需要解决的问题。有研究报道,改变俯卧位通气的体位变换时间、床头抬高和身体侧卧角度、翻身流程等可有效降低患者并发症发生率[9]。鉴于此,本研究将改良俯卧位应用于行HFNC的清醒ARDS患者,旨在观察对其氧疗效果、压力性损伤、舒适度和治疗依从性的影响,现报道如下。
1 资料与方法
1.1 一般资料选择2021年8月至2022年8月入住新疆维吾尔自治区人民医院ICU的ARDS患者作为研究对象,按照随机数表法将患者分为对照组和观察组,每组40例。两组患者一般资料比较,差异无统计学意义(P>0.05),见表1。纳入标准:(1)年龄≥18岁;(2)诊断为轻、中度ARDS的清醒患者[10];(3)患者无紧急气管插管指征:氧合指数(PaO2/FiO2)<50 mmHg,无法保护气道或精神状态改变;(4)患者处于清醒状态,符合改良俯卧位适应证。(5)患者及家属签署知情同意书。排除标准:(1)呼吸疲劳的迹象:呼吸频率(RR)>40次/min,二氧化碳分压(PaCO2)>50 mmHg,并且明显需要使用辅助呼吸机,中重度高碳酸血症(pH<7.30)者;(2)合并多脏器功能不全,俯卧位后氧合指数进行性下降、血流动力学不稳定的患者;(3)颅内压增高;急性出血性疾病;颈椎、脊柱损伤或骨折;近期腹部手术或腹侧部严重烧伤;妊娠期或哺乳期妇女;颜面部创伤术后患者;(4)患者存在意识、语言和听力障碍,无法配合治疗者。剔除标准:(1)治疗期间出现心跳呼吸骤停及其他严重并发症;(2)患者更换现有治疗方案,辅助通气时间<48 h,改良俯卧位通气时间<16 h者;(3)治疗期间主动退出或死亡者。本研究经所在医院伦理委员会审核批准(批号:YJSHL2021001)。
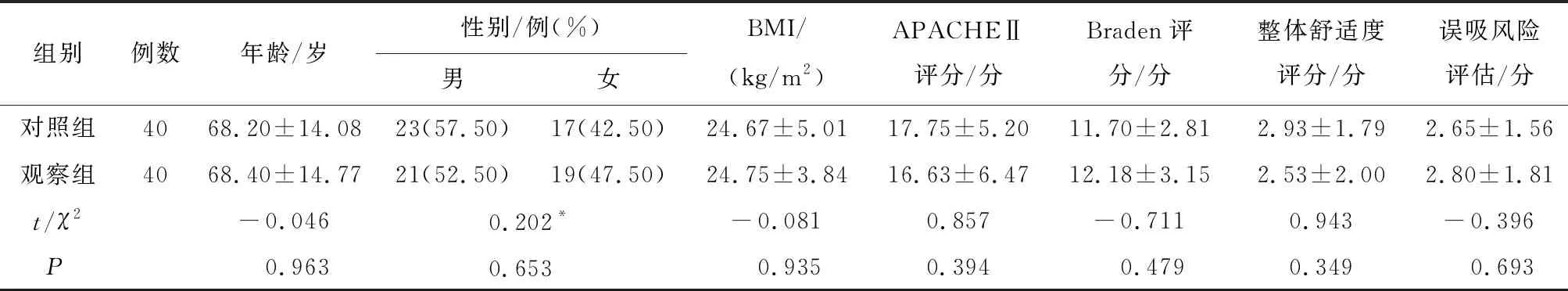
表1 两组患者一般资料比较
1.2 方法
1.2.1 对照组干预方法 对照组在HFNC及常规护理基础上,采用传统俯卧位方法治疗。常规护理:(1)严格执行交接班制度;(2)严密监测患者生命体征、气道护理、肺部体疗、皮肤护理、管路护理等;(3)使用高流量湿化氧疗系统(新西兰费雪派克PT101AZ),选取小于鼻孔内径50%的鼻导管,初始参数设置:氧流量30 L/min,吸入氧浓度(FiO2)为92%;温度为37℃,湿度100%。在氧疗过程中,医生根据患者情况动态调整参数,维持动脉血氧饱和度(SaO2)≥92%,若患者呼吸困难进行性加重、氧合水平恶化、难以坚持治疗,达到插管标准,则立即给予经口气管插管。满足以下任意一项立即予插管治疗:RR≥40次/min;脉搏血氧饱和度(SpO2)≤85%超过5min;出现严重呼吸性酸中毒(pH<7.25);意识不清(GCS评分≤12分),不能自主清除气道分泌物。
传统俯卧位操作同《急性呼吸窘迫综合征患者俯卧位通气治疗规范化流程》[11]。(1)医护人员准备:医生1名,呼吸治疗师及护理人员4名,所有参与的医护人员均经过理论及操作培训并通过考核,护理组长担任指挥者。评估患者血流动力学;确认呼吸机管路位置,清理气道及口鼻腔分泌物;俯卧位通气前30 min暂停进食或前2h暂停肠内营养供给,操作前回抽胃内容物;检查各导管是否在位通畅,确认是否可暂时夹闭;检查患者敷料是否需要更换;检查易受压部位皮肤状况。(2)物品准备:翻身单,泡沫辅料数张,头枕、垫枕数个,护理垫数张、一次性吸痰管,电极片5片。(3)患者准备:确定通气翻转方向;将电极片移至肩臂部;夹闭非紧急管路,妥善固定各导管,防止滑脱;在患者鼻面部、双肩部、胸前区、髂骨、膝部、小腿部及其他骨隆突俯卧位易受压处垫上泡沫型减压敷料或软枕,必要时涂抹液体敷料对皮肤给予重点保护。(4)翻身准备:采用信封法,翻身过程及结束操作参考俯卧位流程[11]。(5)通气时间:每日累计不少于12 h,根据患者情况决定次数及时长,其中每2 h更换头部方向1次,患者不耐受时立即结束。传统俯卧位姿势见图1。

图1 传统俯卧位姿势
1.2.2 观察组干预方法 观察组在HFNC及常规护理基础上,采用改良俯卧位方法治疗。HFNC治疗及常规护理方法同对照组。
改良俯卧位操作在参考相关治疗流程的基础上进行优化[11],医护人员准备、物品准备、患者准备,同对照组传统俯卧位操作步骤,物品准备中头枕替换为U型枕。翻身流程在参考信封法[11]基础上进行优化调整,过程如下:将护理垫分别置于患者胸腹部及会阴部,吸水面朝向患者皮肤;将翻身单覆盖在护理垫上,患者双手置于两侧紧贴身体;由位于头侧的指挥者固定住患者的呼吸机管路,其余4人将患者身体上、下两层翻身单边缘对齐,将其同时向上卷翻身单至松紧适宜,固定住患者其他导管;由指挥者发出口令,并与其他4人同时将患者托起,先移向病床一侧;确认患者及管道安全后,听指挥者口令同时将患者翻转为90°侧卧位,在患者腹部与腿部对应的位置放置软枕,然后5人同时将患者翻转至躯体与病床夹角呈30°~45°的改良俯卧位,抬高床头15°~20°,使患者维持头高脚低位;将患者头偏向一侧,方向与躯体朝向一致,头下垫U型枕,确保气道通畅;确认垫枕位置合适,整理各导管,确认其在位通畅,上肢呈功能位摆放,下肢一条腿弯曲维持身体稳定,肢体弯曲角度以患者感到舒适为宜。若患者具有床上活动能力,则由医护人员协助其翻身,患者先移至床侧,对侧铺护理垫,将垫枕或软枕放置在腹部、腿部对应的位置;随后患者侧卧,将胸前电极片移至背部;再协助患者翻转至躯体与病床夹角呈30°~45°的改良俯卧位,抬高床头15°~20°,调整垫枕位置,患者头偏向一侧,方向与躯体朝向一致,头下垫U型枕,肢体摆放位置同上。通气时间同传统俯卧位。改良俯卧位姿势见图2。

图2 改良俯卧位姿势
1.3 评价指标(1)氧合指标。比较两组患者治疗开始前、30 min后、24 h后、48 h后及治疗结束的PaO2/FiO2、FiO2、PaCO2、氧分压(PaO2)及SaO2。指标采集时患者卧位:除治疗30min后指标采集时患者处于俯卧位外,其余均处于仰卧位。指标采集时间:治疗24h、48h后指标采集时间为下一次俯卧位开始前,患者氧疗和俯卧位治疗均结束时采集治疗结束指标。(2)气管插管率和住院情况。于治疗结束后比较两组患者气管插管率、辅助通气时间、累计俯卧位时间及ICU住院天数。(3)整体舒适度评分、呼吸困难评分。治疗前后采用视觉模拟评分法(Visual analogue scale,VAS)[12]测评患者治疗前后的整体舒适度,该评分由指标1~10组成,采用反向计分法,1分表示患者感觉非常舒适,10分表示患者完全不能耐受,评分越低表明舒适度越高。采用Borg量表评估患者治疗前后呼吸困难程度,分数越高,表明呼吸困难程度越重。(4)治疗依从性评分。通过Frankl依从性量表[13]进行评价,采用4级评分法,能够积极主动配合治疗与护理工作为4分;未见明显抵触、抗拒情况,能够配合,态度稍显冷淡为3分;存在轻微抗拒情况,轻微影响到治疗与护理工作的实施为2分;有明显抗拒情况,拒绝治疗与护理,态度痛苦为1分。分数越高治疗依从性越好。(5)压力性损伤发生情况。治疗结束后比较两组患者压力性损伤发生率及发生部位。压力性损伤的发生根据压力性损伤分级评定标准[14]进行判断。

2 结果
2.1 两组患者氧合指标比较治疗48 h后,观察组SaO2高于对照组;治疗结束,观察组PaO2/FiO2、PaO2、SaO2高于对照组,FiO2低于对照组,差异均有统计学意义(P<0.05),见表2。

表2 两组患者氧合指标比较
2.2 两组患者插管率及住院情况比较治疗结束,观察组累计俯卧位时间高于对照组,差异有统计学意义(P<0.05),见表3。
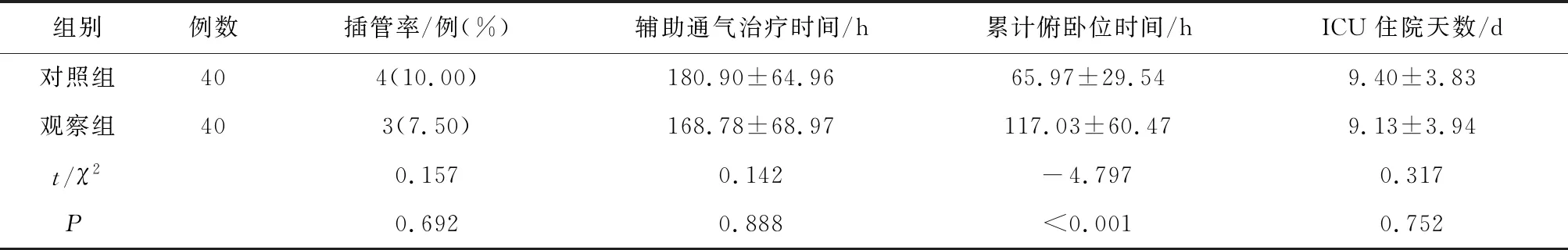
表3 两组患者插管率及住院情况比较
2.3 两组患者治疗前后整体舒适度及呼吸困难程度比较对照组治疗后整体舒适度评分高于治疗前,治疗后呼吸困难评分低于治疗前;观察组治疗后整体舒适度评分、呼吸困难评分均低于治疗前,且低于对照组,差异均有统计学意义(P<0.05),见表4。
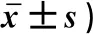
表4 两组患者治疗前后整体舒适度评分及呼吸困难评分比较/(分,
2.4 两组患者治疗期间治疗依从性评分比较观察组治疗依从性评分为2、3、4分的患者数量高于对照组,差异有统计学意义(P<0.05),见表5。

表5 两组患者Frankl依从性量表评分比较/例(%)
2.5 两组患者治疗结束压力性损伤发生情况比较观察组压力性损伤发生率、胸部压力性损伤发生率低于对照组,差异有统计学意义(P<0.05),见表6。
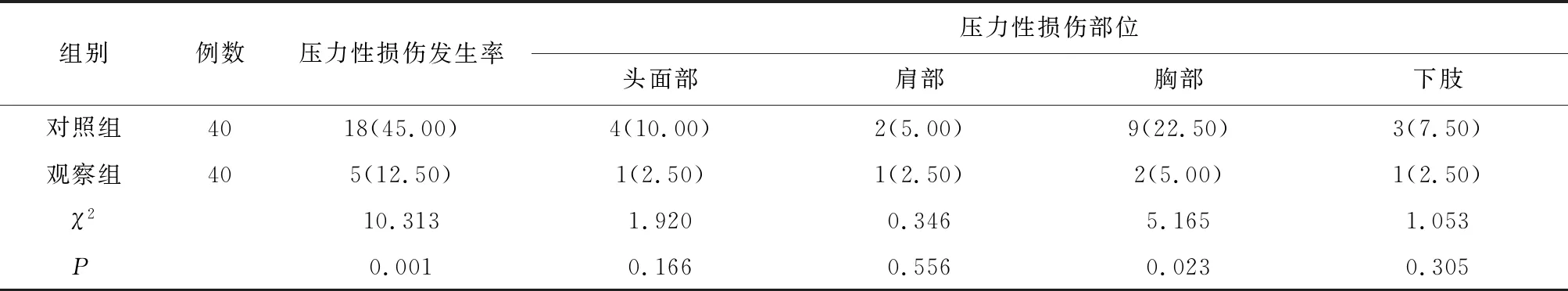
表6 两组患者压力性损伤发生情况比较/例(%)
3 讨论
炎症反应会损伤ARDS患者的肺泡细胞,仅通过呼吸支持治疗改善患者的呼吸肌功能效果有限,因此选择舒适的通气体位对减轻损伤,有效提升氧合发挥了重要作用[14-15]。本研究结果显示,经过治疗后,观察组SaO2、PaO2/FiO2、PaO2、SaO2高于对照组,FiO2低于对照组,各氧合指标的时间效应比较差异有统计学意义。证实了清醒ARDS患者HFNC联合俯卧位通气使用效果更佳[16-17]。更长时间的俯卧位利于PaO2/FiO2提升和FiO2逐渐降低,为ARDS患者体位恢复后的氧合维持提供了保障[18-20]。同时HFNC冲刷了身体无效腔气体,保护了呼吸道纤毛的清除功能,促进了痰液稀释排出,满足了患者对氧流量和浓度的需求[21-23]。
俯卧位持续时间的延长,可更好地改善和维持氧合,机械通气ARDS患者的俯卧位通气每日>12 h,但清醒患者每次仅能耐受2 h~3 h,很难达到相同治疗效果[24-25]。改良俯卧位改变了体位变换时间、身体侧卧角度及床头抬高角度,更接近日常睡眠体位,在躯干、四肢处垫软枕使患者身体放松,患者在感到不适时,可自行小幅度调整姿势,体位变化时间缩短使疲劳感降低,且鼻塞系带材质柔软,俯卧位时不易产生压痛,患者舒适度提升,无需或少量使用镇静药物也可长时间维持体位,床头抬高还能有效避免误吸等并发症发生[26-27]。HFNC提供的加温加湿气体,可以减少对呼吸生理过程的干扰,避免干冷气体刺激,同时鼻塞不影响交谈、进食和排痰,清醒患者能积极主动表达不适,有助于医务人员及时调整体位[28]。本研究结果显示,改良俯卧位可提升体位维持时间、整体舒适度及治疗依从性,降低患者呼吸困难程度。证明了HFNC联合改良俯卧位能提高患者耐受性,有效缓解呼吸困难,减轻患者不适症状、减少不良事件的发生[29]。
压力性损伤主要是由垂直压力持续直接作用于皮肤引起,压力强度越大,作用时间越长,发生概率越高[30]。改良俯卧位将体位变换时间缩短为2 h,不仅减少了患者皮肤持续受压时间,而且方便了护士观察患者皮肤状态。尽管俯卧位时间大幅度增加,但通过头高脚低位使重心下移,降低头胸部压力,同时在头面部、躯干、四肢关键部位垫软枕及使用液体敷料、减压贴等,避免了HFNC的鼻塞系带以及长时间俯卧位带来的皮肤损伤。清醒患者大多具有床上活动能力,可在医务人员协助下翻身,较少使用翻身单,减少了摩擦力和剪切力带来的皮肤损伤,同时患者能自主调整肢体位置、表达不适感,也间接保护了易受压部位。本研究结果显示,改良俯卧位时压力性损伤发生率低于传统俯卧位,表明改良体位可有效减少皮肤损伤,减轻患者痛苦。患者配合度提升也改善了治疗效果,有利于患者快速恢复。
综上所述,行经鼻高流量氧疗的清醒ARDS患者应用改良俯卧位通气可改善氧合,提升体位维持时间、舒适度及治疗依从性,降低压力性损伤发生率,减轻呼吸困难症状。但本研究仅探讨了在轻中度ARDS患者中的应用效果,对其他符合HFNC适应证的患者是否有效仍需进一步研究,且本研究样本量较小,今后可开展多中心、大样本的干预试验,以验证改良俯卧位在清醒ICU患者中的有效性、安全性及舒适性。

