根性疼痛持续时间对经皮椎间孔镜下腰椎髓核摘除术临床疗效的影响
常志泳,张迎春,李 东,蔡 平,周陈西,李开华
0 引 言
下肢根性疼痛症状是椎间盘突出症(lumbar disc herniation,LDH)的典型表现,也是临床中患者寻求手术治疗的主要原因。相比传统手术,经皮椎间孔镜下髓核摘除术(percutaneous foraminal endoscopic lumbar discectomy,PELD)创伤小,利于快速康复。PELD已经成为临床治疗椎间盘突出症的一种重要术式[1]。
PELD分为经椎间孔入路和经椎板间入路。相较于椎板间入路,椎间孔入路术中无需牵拉神经根和硬膜囊,不切除椎板和黄韧带,可减少瘢痕形成和粘连,对脊柱稳定性无明显影响,同时可以局部麻醉下操作,能及时得到患者反馈[2]。
由于经皮内镜对于脊柱原有生理结构破坏小,因此观察术后神经功能恢复情况更具临床意义。当前关于术前下肢根性疼痛状持续时间对PELD手术疗效影响的研究鲜有报道。本研究回顾性分析接受经皮内镜下经椎间孔入路腰椎髓核摘除术的LDH患者的资料,分析对比术前下肢根性疼痛病程对手术疗效的影响。以期为该方法的临床应用提供参考。
1 资料与方法
1.1 一般资料回顾性分析2016年3月至2018年12月期间于我院接受PELD治疗患者的临床资料。所有患者术前均经非甾体类抗炎镇痛药等保守治疗效果不佳,有明确手术指征。纳入标准:①症状、体征及影像学表现相一致,临床确诊为 LDH;②单节段 LDH,患者主诉为肢根性痛 (有或无下肢皮肤感觉障碍),伴或不伴腰痛;③突出节段为腰3/4、腰4/5或腰5/骶1。排除标准:①伴腰椎管狭窄症或腰椎畸形,腰椎滑脱;②既往腰椎手术史;③伴血清阴性脊柱关节病;④患有“马尾综合征”。根据患者术前主诉下肢根性疼痛的持续时间,将患者分为<3个月组(A组)、3~6个月(B组)和>6个月组(C组)。
1.2手术方式用德国Spinendos内镜系统,俯卧位,腹部垫空,局部浸润麻醉下操作。C型臂X光机定位并标定穿刺路径体表标记,根据患者体型旁开中线11~13 cm,1%利多卡因局部浸润麻醉,透视下患侧椎间孔入路进行穿刺,穿刺至上关节突,C臂再次定位,行关节突浸润麻醉。调整穿刺针,直至穿刺至椎间盘突出靶点[3]。以穿刺点为中心做长约8 mm的横行皮肤切口,更换导针,各级导棒及导管逐级扩张软组织,置换鸭舌套管,环锯进行椎间孔成形,置换工作套管,置入内镜系统;用髓核钳及双极射频刀头配合清除阻挡术野的脂肪等软组织并预止血。去除部分边缘黄韧带,探查椎间盘的突出位置,用髓核钳抓取突出的髓核组织。减压充分后双极射频刀头自头端向尾端梳理神经根。同时询问患者,如下肢症状明显缓解,表示减压良好。髓核适当消融并充分止血后,拔出孔镜,皮内缝合切口,无菌敷贴覆盖。2 h后可佩戴硬腰围下床活动。术后予以抗炎镇痛、营养神经等治疗。
1.3疗效评估根据住院病历资料并采用电话或门诊随访。采用视觉模拟评分(visual analogue scale,VAS)进行下肢疼痛评估。评估术前及末次随访时下肢VAS评分。使用改良后MacNab标准评估优手术疗效。优:症状完全消失,恢复以前的工作及生活;良:残留轻微症状,活动轻微受限,不影响工作及生活;中:症状缓解,活动受限,影响正常工作及生活;差:治疗前后无差别,甚至加重[4]。复发定义为症状于术后明显缓解,后再次出现严重根性症状,经MRI影像证实为原突出节段及同侧髓核再次突出。

2 结 果
2.1 一般资料研究最终纳入符合标准患者320例,其中男192例、女128例,年龄18~87岁,平均(49.9±13.8)岁,中位数年龄53岁。
最终获得完整随访病例共272例,随访率85%,随访时间23~58个月,中位随访时间39个月。其中A组获得随访116例,随访率为84.7%;B组获得随访76例,随访率为87.4%;C组获得随访80例,随访率为83.3%。各组间患者性别构成比及年龄等基础资料差异无统计学意义(P>0.05)。见表1。
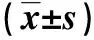
表 1 获得完整随访病例的基线资料比较
2.2VAS评分C组术前VAS评分分别低于A组和B组(P<0.05);A、B 2组比较差异无统计学意义(P>0.05)。各组术后下肢疼痛VAS评分较术前均显著降低(P<0.05)。见表2。
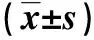
表 2 下肢疼痛VAS评分比较
2.3末次随访改良MacNab标准评估A、B 2组患者MacNab评估结果比较,差异无统计学意义(P>0.05);而A、B 2组间MacNab评估优良率均显著高于C组,差异有统计学意义(P<0.05)。见表3。

表 3 各组患者末次随访改良MacNab标准评估结果
2.4并发症A组复发2例,髓核残留2例,均行二次手术;B组复发2例,行二次手术;C组复发2例,髓核残留1例,行二次手术。术中无硬膜损伤及神经根损伤的出现,术后无血肿、感染及脑脊液漏的发生。
3 讨 论
腰椎间盘突出症为骨科临床常见的退变性疾病,具有良性的自然病程,大部分患者经保守治疗症状得到明显改善[5]。对于经系统保守治疗效果不佳或者治疗过程中症状逐渐加重的患者,或者部分极外侧型突出,神经根性疼痛严重,无法耐受长期保守治疗,需要手术治疗[6]。经皮椎间孔入路脊柱内镜手术可经微创途径到达椎间盘突出“靶点”部位,摘除致压髓核组织,同时由于其通过流动的水作为介质,减轻椎间盘突出部位炎症反应[7-8]。其与开放手术、显微腰椎间盘切除术的效果相当,且创伤更小、恢复更快[9-10]。临床工作中,除熟练掌握手术技术以及术后下肢神经性疼痛恢复规律,术前沟通时给能予患者客观的认识和合理的预期,可以达到更高的手术满意度。
既往研究显示造成腰椎间盘突出症临床效果不良的影响因素主要包括吸烟、糖尿病、抑郁症、术前肌力减退甚至完全性神经功能损伤、合并下肢骨关节病等[11]。而腰椎间盘突出引起的症状持续时间的增加与不良预后有关。《2020中国腰椎间盘突出症诊疗指南》指出:对无显著神经损害的病例,一般推荐保守治疗的时间为6~12周。但同时指出术前病程大于3~6个月腰椎间盘突出症手术预后不良的影响因素[12]。既往文献多以3个月、6个月为时间节点,且其对临床预后的影响仍有争议[13-14]。故本次研究根据根性疼痛症状持续时间小于3个月、3~6个月及>6个月进行回顾性队列研究。选择接受PELD手术的患者作为研究对象,正是基于该术式能够相对靶向解除神经根致压因素,对脊柱正常结构干扰小,更能反映神经根自身恢复规律。
本研究结果显示,腰椎间盘突出症患者无论术前根性疼痛持续时间长短,术后下肢根性疼痛均有显著改善,这于以前的研究相一致[15]。同时观察到,虽然术前VAS评分低于<6个月的患者,但末次随访时病程>6个月的患者VAS评分均高于另2组患者。提示对于病程>6个月的患者,即使神经压迫刺激因素去除,其神经功能恢复不及病程<6个月的患者。
末次随访下肢根性疼痛VAS评分的改善,<3个月组及3~6个月组均明显优于>6个月组。同时末次随访时,病程<3个月和3~6个月的优良率显著高于病程>6个月的患者。
本研究局限性在于对症状持续时间长的患者延迟接受手术的原因的数据缺乏。如患者自身原因或者先前接诊医师的延误等,早期的研究支持躯体、心理和社会因素的作用,并表明这些因素的组合可用于预测患者是否有发生持续性疼痛的风险[16]。
综上所述,PELD是治疗腰椎间盘突出症安全有效的术式,且在6个月内手术效果相对更佳。

