不同潮气量机械通气对腹腔镜手术患者术后肾功能的影响
贾晓玉 王绪如 周清河*
急性肾损伤(AKI)是指肾功能在短时间(数天或数周)内急剧下降所导致的临床综合征,表现为肾小球滤过率降低以及血清尿素氮和肌酐浓度升高[1]。术后急性肾损伤迫使患者住院时间延长,显著增加医疗费用和死亡概率[2],血清肌酐水平的轻微升高也与不良的手术预后相关[3]。研究发现,根据预测体重(PBW)设置的术中小潮气量机械通气与术后急性肾损伤发生率降低有关[4]。本研究探讨术中不同潮气量对腹腔镜手术后急性肾损伤发生风险的影响。
1 资料与方法
1.1 临床资料 纳入标准:年龄18~80 岁,美国麻醉医师协会(ASA)分级Ⅰ~Ⅲ级,接受气管插管全身麻醉的择期腹腔镜手术,机械通气时间>60 min,术后住院时间>24 h。排除标准:既往有严重肾脏疾病(定义为慢性肾脏疾病病史超过4 期,或正在透析,或术前估算肾小球滤过率<30 mL/min)、重度肺通气功能障碍、麻醉药物过敏史的患者。脱落标准:术中通气时间<60 min、术中出血量>800 mL、术中胶体输入量>1,500 mL、住院期间死亡患者、术后拒绝随访或术后入住ICU 持续机械通气的患者。本研究为前瞻性随机对照研究,获得嘉兴学院附属医院伦理委员会批准,患者或其监护人均签署知情同意。
1.2 方法 (1)随机化和盲法:患者根据研究中心进行分层,并以1 ∶1 的比例随机分组。由专门的研究员通过计算机生成随机化号码(https://www.random.org/)。随机化号码被放置在密封不透明的、编号连续的信封中。麻醉医师通过随机抽取信封获得分组信息,对潮气量的设置进行干预。患者、外科医师和数据收集人员均不知晓分组情况。(2)麻醉方法:潮气量是根据PBW 计算的,男性预测体重计算公式为50+0.905×[身高(cm)-152.4],女性为45.5+0.905×[身高(cm)-152.4]。纳入的患者接受低潮气量(6 mL/kg·PBW)或高潮气量(10 mL/kg·PBW)通气[5]。一般管理(包括吸入氧浓度、呼吸频率、麻醉技术、液体管理、血管活性药物的使用、镇痛计划以及抗生素的使用等)由主治麻醉医师决定。手术和复苏过程中维持恒定潮气量,通过调节呼吸频率维持呼气末二氧化碳35~45 mmHg。急性肾损伤诊断标准:48 h 内血清肌酐上升≥26.5μmol/L(≥0.3 mg/dL);或7 d 内血清肌酐升至≥1.5 倍基线值[6]。
1.3 观察指标 主要结局指标为术后血清肌酐升高的发生率。在术前3 d 内检测患者血清肌酐基础值,术后在48 h 内检测血肌酐,如术后血肌酐值异常,则于术后7 d 内复查,取血清肌酐最高值纳入统计。次要结局指标包括术后肺部并发症、术后肝功能情况和术后住院时间。术后肺部并发症包括肺炎、急性呼吸窘迫综合征,或者在术后7 d内因急性呼吸衰竭需要无创或有创机械通气。术中由麻醉医师记录通气数据和生命体征。一般资料从病历中收集:ASA 分级、年龄、性别、身高、体重、基础疾病、手术类型、气腹持续时间、机械通气时间、出血量和输血量、晶体和胶体的输注量、术中血流动力学变化、术前及术后血红蛋白、术前及术后天冬氨酸氨基转移酶(AST)、丙氨酸转氨酶(ALT)。术中低血压定义为平均动脉压(MAP)< 60 mmHg,根据主治麻醉医师的决定给予调整麻醉深度和给予血管活性药物治疗术中低血压或术中高血压,并记录低血压持续时间。
1.4 统计学分析 采用Jamovi 2.3 版。计数资料以n(%)表示,采用双尾χ2检验或Fisher 确切概率法检验。符合正态分布计量资料以(±s)表示,组间比较采用t检验;偏态分布资料以M(Q1,Q3)表示。组间比较采用Mann-Whitney U 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者基础指标比较 见表1。
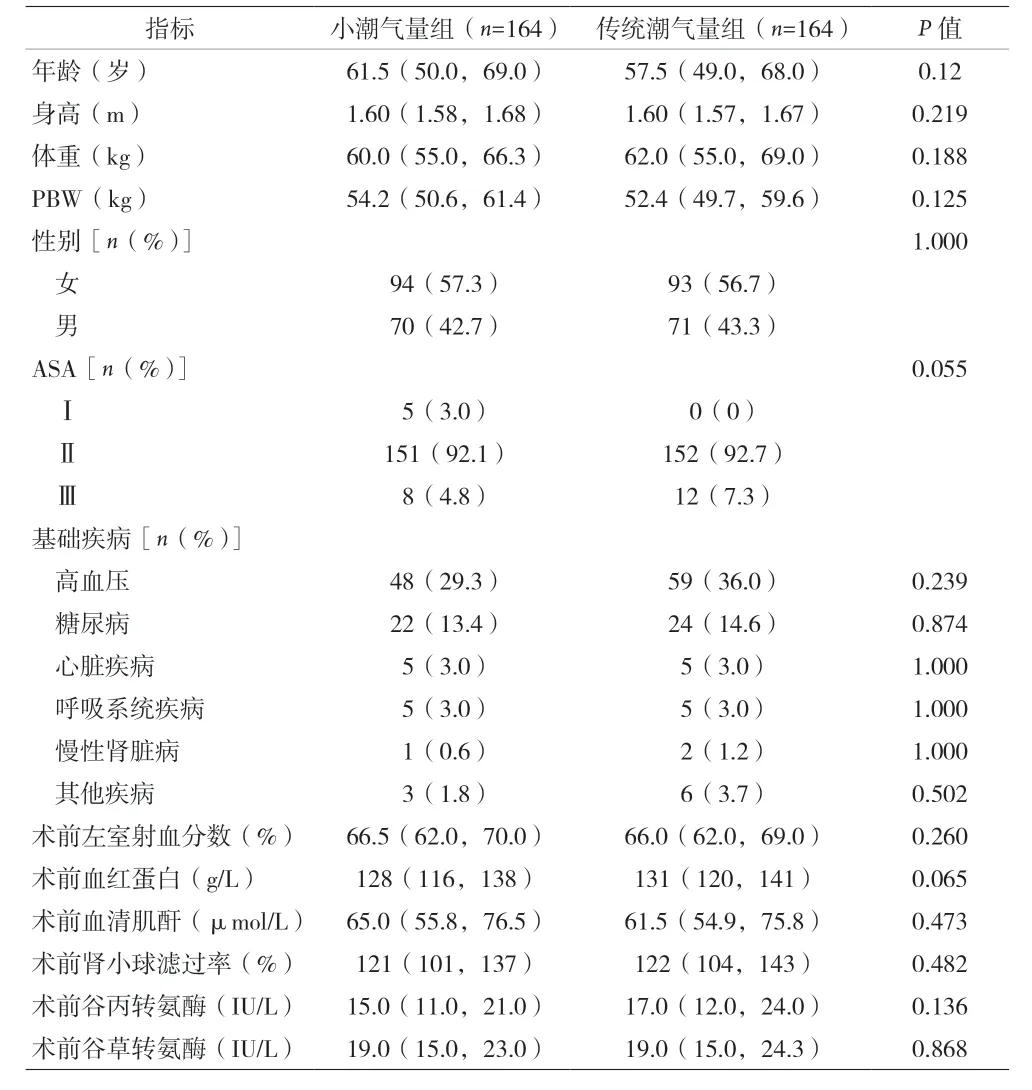
表1 术前基础指标
2.2 两组患者术中各指标比较 见表2。
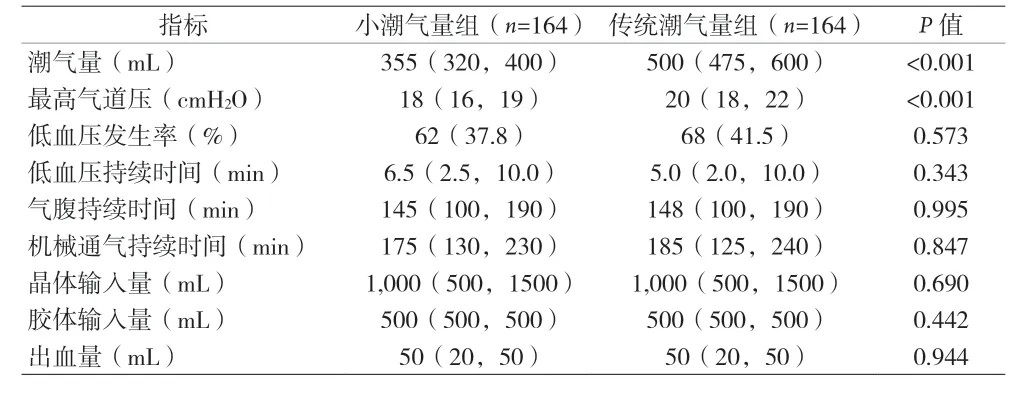
表2 术中各项指标比较M(Q1,Q3)
2.3 两组患者术后各指标比较 见表3。
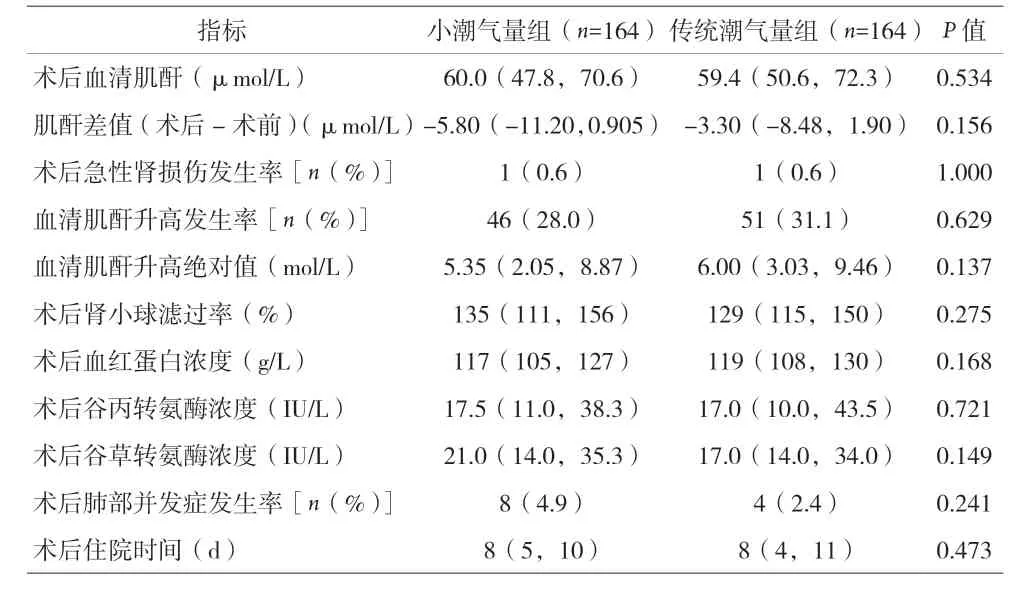
表3 术后各项指标比较
3 讨论
本研究中,与高潮气量机械通气相比,低潮气量机械通气并未降低术后血清肌酐升高的发生率。这与KARALAPILLAI 报道一致[7]。LONG 等[8]报道大手术后肾功能预后与术中持续低MAP 水平相关,而本研究中,两组低血压发生率相似且持续时间较短,这可能影响了肌酐水平的变化。
在腹腔镜手术中,气腹会导致膈肌上抬,在此基础上使用过高潮气量的机械通气可能会加剧升高胸腔内压,使腔静脉回流受阻致心输出量进一步下降影响肾灌注而造成急性肾功能损伤[9]。本研究中,低潮气量组和高潮气量组AKI 发生率仅为0.6%,低于既往研究中报道的非心脏手术患者5.9%~13.4%的发生率[10]。这可能与以下原因有关:本研究机械通气的平均时间相对以往报道的短,而长时间的机械通气可能是导致术后急性肾损伤的危险因素之一;呼气末正压通气已被证明可能通过减少心输出量或影响交感神经系统而减少肾血流[11],在本研究中未使用呼吸末正压通气,这可能降低肾损伤发生的风险;另外,由于麻醉医师对术中低血压的及时纠正和管理,术中低血压持续时间较短,可能并不足以造成实质性的肾缺血性损伤。
本研究发现,低潮气量和高潮气量机械通气组均有超过50%的患者发生血清肌酐浓度降低,且两组术后总体血清肌酐平均值降低。术后血肌酐浓度下降可能与围术期禁食、减少含氮物质的摄入从而减少排泄有关;另外,在围术期经静脉输注晶体液和胶体液后,血清肌酐被一定程度稀释是另一种可能的解释。尽管在这些可能的因素影响下,两组患者的平均血清肌酐浓度有所下降,但低潮气量组约有28%的患者和高潮气量组约有31.1%的患者术后血清肌酐升高。研究报道,患者术后肌酐轻度升高仍与较高的死亡率和较长的住院时间相关[3]。
综上所述,在接受腹腔镜手术的成年患者中,与高潮气量通气相比,术中低潮气量通气并不能降低术后急性肾损伤的发生风险。

