腹腔镜改良脾部分切除术1例报告
邢 东,杨雁灵
(1.张掖市第二人民医院普外一科,甘肃 张掖,734034;2.空军军医大学西京医院肝胆外科)
脾是体内最大的淋巴器官,约占全身淋巴组织总量的25%[1],内含大量的淋巴细胞及巨噬细胞,其功能结构与淋巴结有许多相似之处,因此脾是重要的免疫器官[2]。研究证实,脾脏在机体抗感染、免疫调节、抗肿瘤、造血等多方面发挥重要作用[3]。随着人们对脾脏功能研究的不断深入,尤其抗感染、抗肿瘤免疫方面,保留脾脏的意义逐渐被认可,腹腔镜脾部分切除的临床开展日益增多[4-5]。我院收治1例自发性脾血管瘤破裂出血患者,急诊行腹腔镜脾部分切除术,效果良好,现报道如下。患者女,61岁,主因“间断左上腹胀痛20 d”入院,查体:腹部外形对称,平坦,无膨隆,无腹壁静脉曲张,未见胃肠型及蠕动波,腹式呼吸存在,下腹部可见手术切口疤痕,腹肌稍紧张,以左上腹为甚,左上腹压痛、反跳痛明显。肝脾肋下未触及,莫非征阴性,肝区无叩击痛,移动性浊音阴性,肠鸣音正常。入院后急诊超声提示:(1)脾脏体积增大、脾实质内混合回声,考虑脾破裂并血肿形成;(2)肝S6段实质内偏强回声,考虑肝血管瘤;(3)腹腔积液(中量)。上腹部增强CT提示:(1)符合脾内血肿及脾包膜下血肿、盆腔积血影像学改变;(2)肝右后叶上、下段(S6、S7)小血管瘤(图1~图3)。实验室检查:白细胞计数6.50×109/L,红细胞计数3.47×109/L,血红蛋白108 g/L,血小板计数190×109/L,红细胞压积32.90%,平均红细胞血红蛋白浓度311 g/L,凝血酶原时间12.55 s,活化部分凝血活酶时间29.63 s,谷丙氨酸基转移氨酶:18 U/L,谷草转氨酶19 U/L。患者初步诊断:(1)自发性非创伤性脾破裂;(2)脾血管瘤;(3)肝血管瘤;(4)脾大;(5)腹腔积液。积极完善术前准备,术前予以止血、补液、对症治疗后,于2021年6月6日行腹腔镜脾部分切除术。全身麻醉,患者取平卧分腿大字位,头高脚低左季肋区垫高,右侧倾斜30度,术者立于患者两腿之间,扶镜手立于患者右侧,第一助手立于患者左侧,采用四孔法施术,脐上缘做1 cm弧形切口穿刺10 mm Trocar作为观察孔,建立CO2气腹,压力维持在10~12 mmHg,脐上5 cm处穿刺12 mm一次性Trocar作为主操作孔,另于左腋前线肋缘下5 cm处、剑突下穿刺5 mm Trocar作为辅助操作孔。腹腔镜探查,见腹腔内有陈旧性积血200 mL,肝脏、胃、十二指肠、空肠、回肠、结直肠未见异常,超声刀打开胃结肠韧带、脾胃韧带(图4),探查见脾脏膈面上极有约6 cm×6.5 cm大的包块,囊壁破裂周围有陈旧性出血(图5),先离断脾胃韧带、脾膈韧带、部分脾肾韧带(图6),于胰腺上缘游离显露悬吊脾动脉,用超声刀分离脾门周围组织,显露脾动脉二级分支血管,用血管夹夹闭脾动脉上极血管,阻断血流(图7),脾脏出现缺血区(图8),明确预切除线后,紧靠脾门自上而下离断(Hem-o-lok夹闭)脾段、脾叶血管。边离断边观察脾脏病变部位血运,直至出现包括病变部位的缺血区。然后用超声刀自缺血线向缺血区退1.0 cm,行脾脏部分切除术,术中双极电凝止血不满意,采用“水煮肉片”法对创面进行有效、确切止血(图9),残脾创面彻底止血并覆盖生物止血纱布。标本置入取物袋内自脐上缘Trocar切口扩大后取出。脾脏创面放置腹腔引流管自左腋前线肋缘下Trocar切口引出。手术顺利,术中出血约50 mL,手术历时115 min,术后安返病房。术后第1天下床活动,第2天诉切口疼痛缓解,已通气,患者开始进流食,术后第3天拔除腹腔引流管。术后第2天复查血常规:白细胞计数4.61×109/L,红细胞计数4.02×109/L,血红蛋白117 g/L,血小板计数253×109/L,红细胞压积37.80%。术后第8天出院。术后病理:脾脏海绵状血管瘤并破裂出血。随访12个月无不适症状,复查血小板在正常范围。
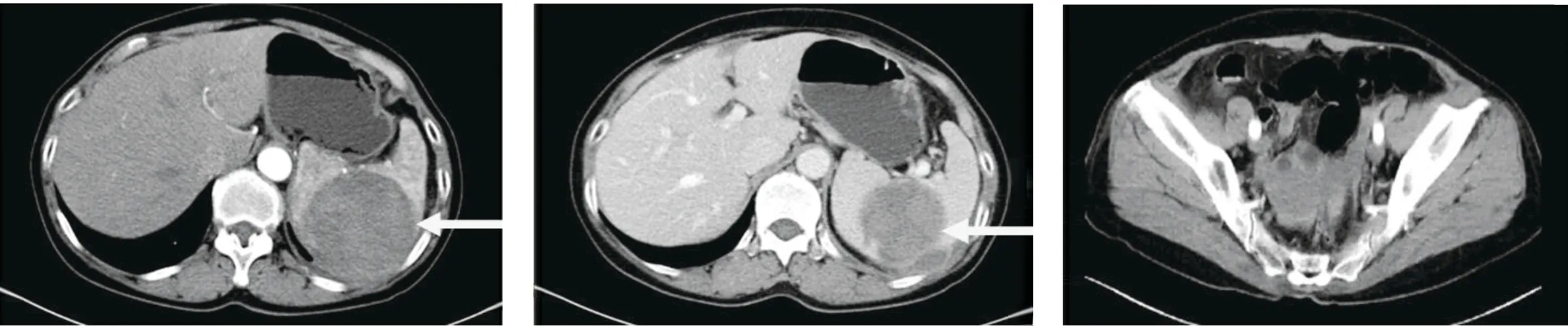
图1 脾脏占位病变合并出血(动脉期) 图2 脾脏占位病变合并出血(静脉期) 图3 盆腔积血影像学改变
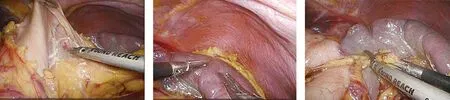
图4 打开脾胃韧带 图5 探查脾脏病变 图6 游离脾周韧带
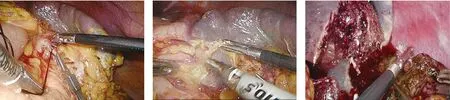
图7 血管夹夹闭脾脏上极血管 图8 脾脏出现缺血区 图9 双极电凝止血不佳,采用“水煮肉片”法止血
讨 论 本例患者术前诊断为脾血管瘤自发性破裂,自发性脾破裂行腹腔镜脾部分切除术的相关报道较少。术前计划行脾全切除术,但综合评估患者症状轻、病情平稳、出血少,为轻症脾破裂,遂急诊行腹腔镜脾部分切除术,不仅可保留脾脏正常的免疫功能,避免凶险性感染的发生,而且可有效减少术后血液系统的并发症,如门静脉血栓、脾静脉血栓的发生[6]。术前常规行腹部增强CT、腹部超声、血常规、生化、凝血六项等相关化验检查,了解患者一般状况,明确病变位置,预估残脾大小,了解脾门血管走行及腹腔出血情况,对于制定具体的手术方案具有指导意义。有研究认为,残脾至少需保留30%~45%才能维持脾脏正常抗感染的免疫功能。因此术前、术中充分预估残脾大小对于腹腔镜保脾手术是至关重要的。首先,术前明确脾破裂所在叶、段及叶与段之间的血管吻合,以减少术中出血。此外,脾脏供血界面分布在脾切迹平面或延长线上,脾切迹是脾缘的凹陷部位,一般脾切迹有2~3个,脾门区及脾切迹相对的就是脾上下叶血管间隙,在此间隙内游离出脾二级血管,在腹腔镜放大作用下,仔细解剖分别处理二级脾蒂血管,这是手术成功的重要保证[5,7]。
由于腹腔镜脾部分切除术难度较大,对术者经验、技巧要求高,通过本例手术的成功实施,我们认为,对于部分脾破裂、脾外伤,美国创伤外科协会脾外伤分级Ⅰ~Ⅲ级的患者[8],保守无效或无法行脾修补术的,如病变位于脾脏上极或下极、非中心型,可行腹腔镜脾部分切除术,相比腹腔镜全脾切除术,其难点在于脏器实质的离断及创面的处理。处理得当,可有效减少术中、术后出血,术中术者细心、耐心、沉着应对是至关重要的[9]。若遇术中出血,切勿盲目止血,可采用“水煮肉片”法对创面进行有效、确切止血,具体操作:小纱布条备花生米,纱布花生米约0.6 cm×0.8 cm大,用肠钳夹“花生米”抵住脾断面,助手持续滴生理盐水保持纱布湿润,电凝功率调至120 w,电凝钩接触肠钳前端金属部分(或电凝线接肠钳),将“花生米”在脾断面局部煮沸,每次凝血时间5~10 s,进行脾断面止血,效果很好。这种方法以湿的“花生米”纱布为传导媒介,扩大了电凝范围,避免了焦痂的形成与撕扯出血,应用于腹腔镜脾部分切除术中止血有效,从而有效保障了手术安全。
综上所述,腹腔镜脾部分切除术是安全、可行的,但属于保脾手术中难度较大的术式,操作不当可能发生术中与术后大出血、感染、剩余脾扭转、胰瘘等并发症。具体操作中应注意:(1)术者必须具备熟练的微创操作技术,同时严格筛选病例。(2)在残脾的处理中,熟练掌握“水煮肉片”法进行止血,可为手术的成功提供保障,确切止血后可在残脾创面放置生物止血材料,以防止术后创面出血。(3)术中操作应轻柔,避免乱捅、乱抓、重复操作的现象,做到精准解剖、精细操作[10]。(4)术中可使用一次性切割闭合器离断脾脏组织及血管,以节省手术时间,预防残脾血管出血。(5)有效确保残脾有动脉血供,剩余脾避免仅有胃短血管供血。(6)脾脏二级供血血管结扎后,脾缺血线可帮助确定脾切面。(7)脾固定术防止剩余脾扭转。(8)为保证术后脾生理功能,应保留至少30%的脾脏[8]。

