2013—2021年上海市金山区社区居民大肠癌筛查结果分析
朱晓云 高霞 王倩 舒奇
大肠癌是全球最常见的恶性肿瘤之一,国际癌症研究机构(IARC)在其发布的《2020全球癌症统计报告》中指出[1],大肠癌仅次于乳腺癌和肺癌,成为位居全球发病第三位的恶性肿瘤,发病数达193.2万例,同期大肠癌仅次于肺癌,成为位居全球第二位的肿瘤死因,死亡数达93.5万例。据IARC报告,中国大肠癌发病数达55.5万例,位居恶性肿瘤发病的第二位,死亡数达28.6万例,位居肿瘤死因第五位,魏志敏等报道指出,2004—2018年中国大肠癌粗死亡率呈上升趋势[2],在上海市金山区,大肠癌自2010年起已成为辖区居民第三位肿瘤死因,且大肠癌死亡率也随时间推移呈现上升趋势[3]。为早期发现、识别和诊断大肠癌及癌前病变,逐步降低大肠癌未来发病率和病死率,金山区自2013年起推动开展了社区居民大肠癌筛查工作,并不断健全和完善大肠癌筛查工作机制和实施流程。现对2013—2021年社区居民大肠癌筛查结果进行分析,以期进一步优化大肠癌筛查流程,提供政府部门大肠癌筛查策略调整相关参考依据。
1 对象与方法
1.1 对象
金山区辖区50~74周岁常住居民为大肠癌筛查目标人群,每年发动辖区各街镇(高新区)社区卫生服务中心对目标人群进行摸底,特别是掌握每年新满50周岁和超出74周岁的人群变动情况。对初筛阴性的居民,动员其每三年参加一次大肠癌筛查;对初筛阳性且当年未参加肠镜检查的居民,由街镇(高新区)社区卫生服务中心在第二年筛查中将其作为重点对象予以发动。
1.2 方法
1.2.1 筛查实施 在获取各自辖区的目标人群后,各社区卫生服务中心每年对目标人群开展大肠癌筛查工作,并确保在三年内完成对所属村居委的全覆盖筛查。采取上海市疾病预防控制中心统一印制的危险度评估问卷调查(High risk factors questionnaire,HRFQ)和粪便隐血检测(Fecal occult blood testing,FOBT)两种方法结合的方式进行初筛,对上述任一方法评估为阳性的居民判定为初筛阳性。通过大肠癌筛查登记信息系统完成初筛居民信息登记,并对初筛居民发放初筛结果通知单,初筛阳性居民凭阳性通知单到定点医院免挂号接受肠镜检查,要求实施全结肠镜检查,对所有息肉样病变和溃疡需进行活检,明确病理诊断。肠镜检查和活检结果通过大肠癌筛查信息系统进行登记报告。年内各社区对初筛阳性居民完成一次随访,对其诊断性检查结果,特别是在非定点医院实施的肠镜检查结果进行获取,并录入到大肠癌筛查信息系统。
1.2.2 质量控制 (1)事前质控:每年制订大肠癌筛查实施方案,明确各社区需完成的初筛数和考核指标,包括初筛完成率、结案率、筛查对象规范管理率、肠镜检查到达回盲部比例等;(2)过程质控:通过信息系统实现采便器送回提醒、诊断性检查提醒等功能,通过社区落实电话或上门提醒,确保每位参加筛查居民完成结案流程。区疾控中心每年对各社区筛查现场进行督导,并抽取2%危险度评估问卷进行填写质控和录入质控,社区每年对100%危险度评估问卷进行质控,并完成质控记录。每年市级大肠癌筛查支持中心对辖区各定点医院开展肠镜检查、病理读片和诊断治疗等专项质控工作,并向定点医院和区疾控中心进行质控结果反馈,以提高大肠癌诊疗质量;(3)结果质控:每年由区疾控中心对大肠癌筛查信息系统导出数据进行质控,包括对字段填写完整性、字段间逻辑关联性予以审核。
1.2.3 统计分析 采用《结直肠癌诊疗规范(2010年版)》对肠镜检查结果进行归类,包括大肠癌(其中早期为T1-2N0M0,中晚期为排除T1-2N0M0之外的TNM分期)、癌前病变(其中腺瘤含传统型锯齿状腺瘤、管状绒毛状腺瘤、管状腺瘤和绒毛状腺瘤;异型增生含低级别和高级别异型增生;息肉含错构瘤性息肉、无蒂锯齿状息肉);利用大肠癌筛查信息系统导出2013—2021年金山区社区居民大肠癌筛查数据,采用Microsoft Access 2010建立调查问卷、肠镜检查、病例报告等3个关联数据库。采用SPSS 22.0对数据进行统计分析,区分不同性别、年龄组进行数据分组,组间率的比较采用χ2检验,大肠癌和癌前病变检出比例变化趋势采用年度变化百分比(Annual percentage change,APC)指标[4],P<0.05为差异有统计学意义。
2 结果
2.1 不同性别居民大肠癌筛查初筛开展情况
2013—2021年,金山区50~74周岁常住居民参加大肠癌筛查者为172 244例,初筛阳性41 821例,初筛阳性率为24.28%,其中男性初筛阳性率为25.73%,女性为23.34%,男性和女性初筛阳性率差异有统计学意义(χ2=127.145,P<0.001);同期,不同年龄组男性初筛阳性率差异有统计学意义(χ2=141.975,P<0.001),其中以70~74岁组男性初筛阳性率最高(27.14%)。与男性类似,不同年龄组女性初筛阳性率差异有统计学意义(χ2=128.307,P<0.001),同样也以70~74岁组初筛阳性率最高(24.67%)(表1)。

表1 2013—2021年金山区不同性别、年龄组居民大肠癌筛查初筛阳性率
2.2 不同性别居民大肠癌筛查肠镜检查参与情况
9年间,41 821例初筛阳性居民中,有16 714例接受了肠镜检查,肠镜检查参与率为39.97%,其中男性肠镜检查参与率为40.28%,女性为39.74%,两者肠镜检查参与率差异无统计学意义(χ2=1.258,P=0.262);同期,不同年龄组男性肠镜检查参与率差异有统计学意义(χ2=21.322,P<0.001),其中50~54岁组肠镜检查率最低(30.25%)。与男性类似,不同年龄组女性肠镜检查参与率差异也有统计学意义(χ2=47.479,P<0.001),同样也以50~54岁组肠镜检查参与率最低(27.83%)(表2)。

表2 2013—2021年金山区不同性别、年龄组居民大肠癌筛查肠镜检查参与率
2.3 不同性别居民肠镜检查结果
9年间,16 714例接受肠镜检查的初筛阳性居民共诊断大肠癌90例(男性43例,女性47例),其中早期16例(占17.78%),中晚期30例(占33.33%),未分期44例(占48.89%);检出癌前病变2 974例(男性1 802例,女性11 72例),以管状腺瘤、管状绒毛状腺瘤和绒毛状腺瘤所占比例最大(89.64%);检出其他病变3 155例(男性1 563例,女性1 592例),未见异常10 495例(男性3 607例,女性6 888例)。男性和女性在肠镜检查诊断结果分布上差异有统计学意义(χ2=747.903,P<0.001)。同期,不同年龄组居民在肠镜检查诊断结果分布上差异也有统计学意义(χ2=111.769,P<0.001),其中随着年龄的增长,大肠癌检出比例未呈现明显升降趋势(APC=6.663,P=0.808),癌前病变检出比例则呈现上升趋势(APC=20.891,P=0.006)(表3)。
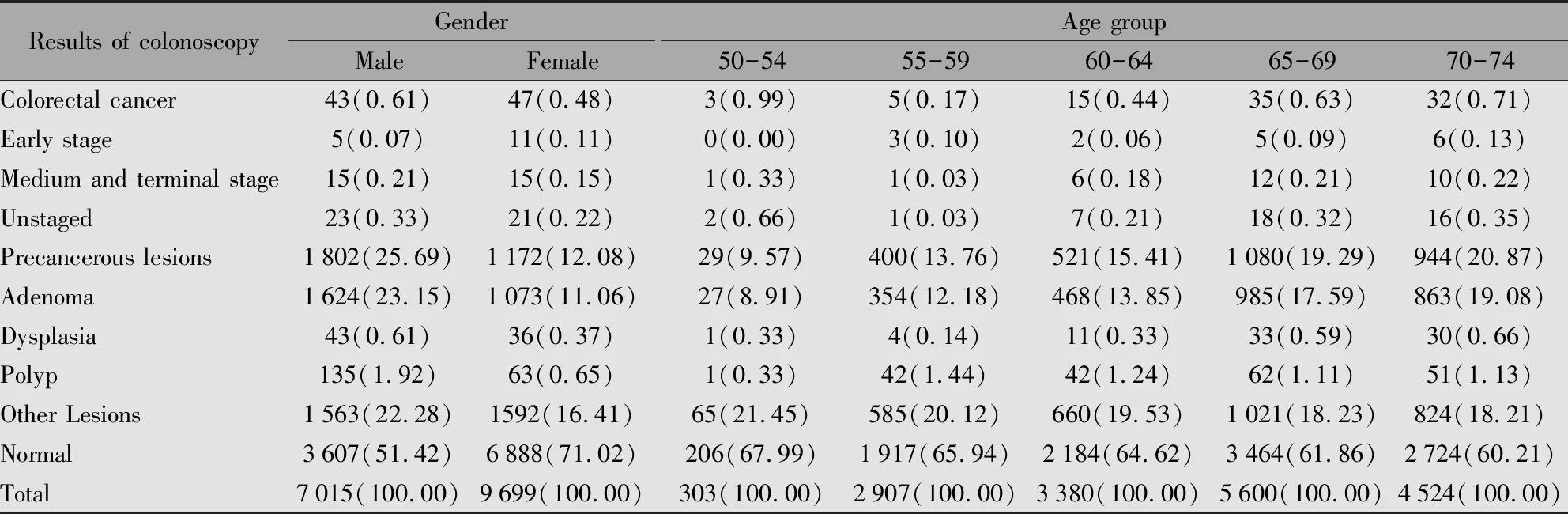
表3 2013—2021年金山区大肠癌筛查肠镜检查结果[n(%)]
3 讨论
从金山区肿瘤发病监测结果来看,2013—2018年大肠癌发病率从65.90/10万逐步上升至67.69/10万,至2018年大肠癌已成为位居金山区发病率男性第二位、女性及全人群第三位的恶性肿瘤。大肠癌作为一种金山区常见、危害性严重的恶性肿瘤,开展大肠癌筛查,早期发现、识别和诊断大肠癌可以有效降低病死率及未来发病率与死亡率。大肠癌筛查技术已被世界各国广泛采用。目前,金山区所采用的大肠癌筛查对象年龄段为50~74周岁,这与Guo等[5]报道的比利时大肠癌筛查目标人群年龄段一致,但与Koskenvuo等[6]报道的芬兰60~69岁、Stoffel等[7]报道的西班牙50~69岁的大肠癌筛查目标人群年龄段有所不同,表明各国从各自大肠癌筛查效果评估、经济承受能力等多方面评估得到的重点关注的大肠癌筛查目标人群年龄分布是不同的。从金山区大肠癌初筛结果来看,随着年龄的增加,男性和女性初筛阳性率均呈现增长趋势,表明随着年龄的增长,人群患大肠癌或发生癌前病变的潜在风险随之增加,因此开展对中老年人群的大肠癌筛查,特别是较高年龄组人群的筛查是很有必要的,不过值得注意的是,50~54岁组人群虽然初筛阳性率较低,但该年龄组肠镜检查率也很低,且随着老龄化进程的发展,每年有越来越多的人新进入50岁,对50~54岁人群动员他们参加大肠癌筛查,并提高其肠镜检查率也显得非常重要。
从9年间大肠癌筛查结果来看,金山区大肠癌筛查肠镜检查参与率维持在40%左右,较广州珠海区肠镜检查参与率(22.12%)[8]要高,但比蚌埠市(96.88%)[9]则有较大差距。由于肠镜检查是诊断大肠癌和癌前病变的“金标准”,进一步提高肠镜检查参与率对于提高大肠癌早期诊断率和患者生存率均有重要意义。相关研究指出[10-12],居民对大肠癌筛查认知和接受程度低是导致筛查依从性不高的重要原因,要提高筛查依从性,Gabriel等[13]提出对居民开展大肠癌筛查健康教育是非常重要的措施,Fabrizio[14]和Laird等[15]报道可以在大肠癌筛查中发挥家庭医生、护士及医师助理等人员的作用,提高居民筛查参与度和肠镜检查依从性。
与广州海珠区及上海宝山区的报道相似[8,16],金山区男性大肠癌检出比例高出女性,不过其中大肠癌早期比例(17.78%)较广州海珠区(38.14%)要低,提示我们需进一步加强大肠癌筛查定点医院临床诊疗和病理诊断水平。9年间,随着年龄的增长,癌前病变检出比例也随之升高,这从另一个层面说明开展大肠癌筛查,特别是较高年龄段居民的筛查的必要性,同时也表明更有必要对癌前病变患者落实后续随访和管理工作。
大肠癌筛查工作推进至今,其工作流程不断完善,实施效果也得到肯定,不过其筛查流程及效果评价机制仍有进一步改进的空间,包括采用新的筛查策略,如利用社区门诊和体检等开展机会性筛查提高大肠癌成本效益[17];采用新的初筛技术,如粪便DNA甲基化检测提高初筛灵敏度[18];优化筛查措施,如建立针对性的大肠癌筛查模型为慢性肠炎患者提供筛查服务[19];优化评价机制,如改进风险得分系统以优化大肠癌筛查危险度评估机制[20],建立不同风险评估模型以比较筛查效果[21]等,以期为居民提供更为便捷、有效且成本效益更佳的大肠癌筛查服务。

