改道挂线术与切开挂线术治疗括约肌上型肛瘘的临床疗效对比观察
林文华,吕世荣
安溪县医院肛肠外科 福建 泉州 362400
括约肌上型肛瘘属于高位肛瘘,临床中较为少见,约占肛瘘的4%[1]。此类肛瘘亦属于复杂性肛瘘,临床治疗难度较大,且术后复发率较高,对患者日常工作生活的影响也比较明显[2-3]。手术是治疗括约肌上型肛瘘的常用手段,切开挂线术虽有一定疗效[3],但挂线切割作用对组织的损伤较大,对患者术后肛门功能的影响也较大。对于括约肌上型肛瘘,临床医师致力于探索能够提高治愈率、降低术后复发率,并且有效保护患者肛门功能的术式[4-5]。基于“存体寡损,顾护生机”理念,本科室采用改道挂线术治疗括约肌上型肛瘘,此术式对患者机体损伤较小,且患者术后恢复较快。在本研究中,我们纳入40 例患者的临床资料进行分析,旨在对比改道挂线术与切开挂线术治疗括约肌上型肛瘘的临床疗效,现报告如下。
1 资料与方法
1.1 一般资料
本研究以2017年6月至2022年6月安溪县医院肛肠外科收治的40 例括约肌上型肛瘘患者为研究对象,按照手术方式的不同,分为观察组(采用改道挂线术治疗,n=20)和对照组(采用切开挂线术治疗,n=20)。两组性别、年龄、病程比较差异均无统计学意义(均P>0.05),见表1。本研究经医院伦理委员会审查批准,患者术前对手术治疗内容知情同意。
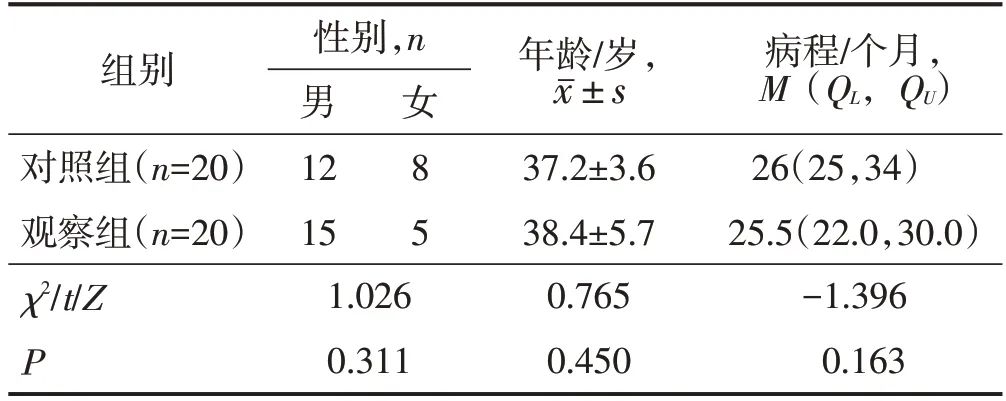
表1 两组一般资料比较
1.2 纳入与排除标准
纳入标准:(1)符合2016 版美国结直肠外科学会《肛周脓肿、肛瘘和直肠阴道瘘治疗指南》[6-7]中关于括约肌上型肛瘘的诊断标准;(2)年龄25~70岁;(3)肛门功能良好,无肛门松弛、狭窄、畸形[8];(4)无严重的内科基础疾病;(5)机体一般情况良好,可耐受手术[8]。排除标准:(1)结核、炎性肠病或其他原因所致的特异性肛瘘;(2)合并重要脏器功能障碍,或血糖控制不佳;(3)伴有严重的凝血功能障碍;(4)妊娠期或哺乳期患者;(5)合并肛门周围皮肤病;(6)怀疑肛瘘癌变。
1.3 手术相关处理
两组术前完善血常规、尿常规、粪便常规+潜血试验、肝肾功能、凝血功能、常规心电图、胸片、肛周MRI 等检查,了解病灶情况,排除手术禁忌证。术前8 h禁食、术前4 h禁饮,术前2 h内常规使用抗生素并做好肠道清洁工作。两组均采用椎管内麻醉,取侧卧位进行手术。
(1)改道挂线术:麻醉满意后,常规消毒铺巾,再次消毒肛管,将探针从肛瘘外口探入,以另一手的示指在肛内作引导并从肛瘘内口引出,于内口下缘距肛缘2~3 cm处作放射状切口(改道口),切断瘘管,改道口与探针相交通,从改道口至内口处作橡皮筋挂线处理,4号丝线结扎内口两侧黏膜,改道口至远端瘘管外口的管道给予刮匙搔刮后旷置处理。
(2)切开挂线术:麻醉满意后,常规消毒铺巾,再次消毒肛管,将探针从肛瘘外口探入,以另一手的示指在肛内作引导并从肛瘘内口引出,放置橡皮筋勒紧、打结,切开外括约肌皮下部、浅部及部分内括约肌,4号丝线结扎内口两侧黏膜。
术后控便24 h,预防性抗感染治疗48 h,首次排粪后或术后48 h 后予坐浴换药。观察组注意观察旷置管道的分泌物情况,注意保持改道创面引流通畅,观察创面肉芽组织是否正常生长,保证创面从深部开始愈合,不留残腔,避免浅层创面和皮肤组织提前愈合[9];对照组注意观察创面是否引流通畅,以及肉芽增生、假性愈合及瘢痕形成的情况。观察肛瘘内口挂线的张力,若2周后挂线未脱落,必要时可重新紧线或直接切开[9],注意切口边缘有无内翻、粘连,必要时予以修剪,以降低复发率。
1.4 观察指标
(1)术后随访6~24个月,记录临床疗效(总体治疗有效与复发情况)。总体治疗有效的判定标准参照《中医病证诊断疗效标准》[10]及参考文献[11]制定:治愈,指相关症状及体征消失,创面愈合;显效,指相关症状、体征消失或较术前明显好转,偶有局部坠胀、疼痛,创面未完全愈合;有效,指相关症状、体征较术前有所好转,病灶或创面缩小。复发情况依据患者相关症状、体征及肛周MRI 检查结果明确。
(2)术后恢复情况,包括术后住院时间、创面愈合时间。
(3)术后疼痛程度,采用视觉模拟评分法(visu⁃al analogue scale,VAS)在术后第7、第14天评估患者手术部位的疼痛程度,VAS评分分值范围为0~10分,分值越高代表疼痛程度越严重。
(4)术后肛门功能,采用Wexner肛门失禁评分量表评估患者术后3个月的肛门功能,包括干便、稀便、气体、需要衬垫、生活方式改变共5 个指标[12]。量表总分为各指标的分数之和,各指标分值范围为0~4分,总分分值范围为0~20分,总分为0分代表肛门功能正常,总分为20 分代表完全失禁,总分分值越高代表肛门失禁程度越严重。各指标的频次评价内容及其赋分方法如下:“从不”,赋0 分;“偶尔”,指少于每月一次,赋1分;“有时”,指每月一次及以上,但少于每周一次,赋2分;“经常”,指每周一次及以上,但少于每日一次,赋3分;“总是”,指每日一次及以上,赋4分[12-13]。
1.5 统计学方法
应用SPSS 18.0 统计软件进行数据分析。符合正态分布的计量资料采用(±s)表示,采用t检验比较;符合偏态分布的计量资料采用M(QL,QU)表示,采用非参数检验比较。计数资料采用(n)表示,采用χ2检验比较。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效
术后随访期间,观察组术后治愈16 例、显效0例、有效3例,复发1例;对照组术后治愈15例、显效0例、有效3例,复发2例。
2.2 术后恢复情况
观察组的术后住院时间短于对照组,创面愈合时间短于对照组,差异均有统计学意义(均P<0.05)。见表2。
表2 两组术后恢复情况比较 d,±s

表2 两组术后恢复情况比较 d,±s
组别对照组(n=20)观察组(n=20)t P术后住院时间27.9±1.4 23.3±2.2 7.786<0.001创面愈合时间38.3±2.3 28.1±1.3 17.384<0.001
2.3 术后疼痛程度
观察组术后第7、第14 天的VAS 疼痛评分均低于对照组,差异有统计学意义(均P<0.05)。见表3。

表3 两组术后VAS疼痛评分比较 分,M(QL,QU)
2.4 术后肛门功能
观察组术后3 个月的Wexner 肛门失禁评分为1(0,3)分,低于对照组的2(2,5)分,差异有统计学意义(Z=-2.754,P=0.006)。两组对成形便的控制功能均正常。
3 讨论
肛瘘是指肛管直肠与肛门周围皮肤的异常通道,按照Parks分类法,可分为括约肌间型肛瘘,经括约肌型肛瘘,括约肌上型肛瘘及括约肌外型肛瘘。《肛瘘诊治中国专家共识(2020 版)》[9]指出,括约肌上型肛瘘的主瘘管经内口穿过内括约肌,再经括约肌间平面向上越过耻骨直肠肌,向下经坐骨直肠窝到肛周皮肤。此类肛瘘的手术难点主要在于病变部位高且深,并且管道迂曲、复杂多变,又常常伴有支管、深部无效腔[11]。
肛瘘属于中医“肛漏”病证范畴。古籍《五十二病方》提出了包括“巢者”(即肛瘘)在内的多种肛肠疾病的治疗方法,其中详尽描述了肛瘘“牵引切除法”的操作方法[11]。《古今医统大全》引用了出自《永类钤方》的肛瘘挂线术,详细介绍了挂线法的应用方式[11],为肛瘘的中医治疗方法提供了理论参考。挂线法是传统中医外科的特色疗法,尽管此种治疗方法常应用于临床,但操作上没有明确、规范的操作方案,多依靠临床医师的个人经验及偏好[14],因此挂线法的治疗效果也多存在差异。
切开挂线术对患者肛门括约肌的损伤较大,不同程度影响术后肛门功能,且术后创面愈合时间较长,其所导致的瘢痕形成问题容易引起肛门形态变化[15],也会对排粪行为产生负面影响(比如肛门局部感觉功能障碍),部分患者甚至出现漏液、漏粪等情况。改道挂线术契合“存体寡损,顾护生机”的治疗理念,也属于改良的挂线法,将瘘管“截断”并改道处理。改道的目的在于改变“瘘管”走行方向,减少肛门括约肌损伤和瘢痕组织面积,以达到保功能、保形态的作用。改道位置靠近内口,相比切开挂线术而言,对肛门括约肌的损伤较小,此术式的关键点在于明确肛瘘内口及瘘管高点与肛门括约肌之间的解剖关系。术前行肛周MRI 检查可以辅助了解瘘管走行情况及判断内口位置,术中依靠探针操作可以更加顺利完成治疗。若术后患者出现人为窦道相关表现(切口桥形愈合,创面分泌物持续,肛周疼痛等),可继续探查肛瘘内口,清洗窦道,重新挂线处理。
本研究结果显示,观察组与对照组的临床疗效相近,术后随访6~24 个月,两组治愈例数与复发例数接近,提示应用改道挂线术治疗具备较高的有效性与可行性。我们关注患者的术后恢复情况,本研究结果提示观察组的术后恢复情况较为理想,体现在患者的术后住院时间及创面愈合时间更短,且术后第7、第14 天这两个时间点的患者手术部位VAS疼痛评分组间比较结果表明改道挂线术术后疼痛程度更轻。患者术后恢复情况与患者围手术期管理的依从性存在密切关联,我们基于临床实践经验,除对患者予以常规术后管理外,结合不同术式的操作特点,对管道分泌物、组织生长、创面愈合及瘢痕形成等情况予以密切关注,保持引流通畅,以促进患者术后恢复。两组术前肛门功能均良好;术后3个月,观察组的Wexner 肛门失禁评分更低,提示改道挂线术可更为有效保护肛门功能,也更为契合“微创”治疗理念。但是,本研究纳入研究样本量较小,改道挂线术治疗括约肌上型肛瘘的临床疗效还需要进一步研究探讨。
基于本研究结果认为,改道挂线术可作为一种治疗括约肌上型肛瘘的术式选择,具备较高的有效性与可行性,此术式的临床疗效与切开挂线术相近,对患者术后肛门功能的影响较小,且患者术后恢复较快,与“存体寡损,顾护生机”的治疗理念相符。
利益冲突声明全体作者均声明不存在与本文相关的利益冲突。