腰方肌阻滞与切口局部浸润对剖宫产术后镇痛效果的影响
梁秀生,李 泉,苏适夷,李 恒
(广州医科大学附属第六医院 清远市人民医院麻醉科,广东 清远511518)
剖宫产术术后疼痛明显,产妇在术后常难以耐受。严重的术后疼痛使产妇无法早期下床活动,进而引发腹腔粘连等严重并发症[1]。切口疼痛使产妇不敢深呼吸或用力咳嗽,可能对产妇肺功能产生影响[2]。因此,有效、合理的术后镇痛不仅能改善产妇术后体验,同时能促进产妇早期康复[3]。目前,临床常用的术后镇痛措施,例如静脉自控镇痛、硬膜外自控镇痛等,已被证实具有良好的镇痛效果[4-5]。静脉镇痛常需使用阿片类药物,但伴有头晕、皮肤瘙痒等不良反应,同时可能影响哺乳安全性。硬膜外镇痛效果确切,但却影响下肢运动功能,不利于产妇康复。腰方肌阻滞指将局麻药注射于腰方肌附近,经胸腰筋膜扩散后阻滞脊神经后支外侧支、交感神经及椎旁神经,进而发挥镇痛作用[6]。切口局部浸润操作步骤简单、操作时间短,产妇更易接受。目前也有研究证实切口局部浸润用于剖宫产术后镇痛的效果良好[7]。本研究旨在评价腰方肌阻滞与切口局部浸润用于剖宫产术后镇痛的效果,以期为剖宫产术术后镇痛策略的制定提供参考。
1 资料与方法
1.1 一般资料
选取2020年3月至2021年3月拟行择期剖宫产术的产妇共计120例。纳入标准:①21~35岁;②初产妇;③单胎妊娠。排除标准:①合并妊高症、妊娠期糖尿病等妊娠期相关合并症;②合并严重心肺功能障碍或肝肾功能异常;③凝血功能异常、局麻药过敏等神经阻滞相关禁忌证;④患带状疱疹、三叉神经痛等疼痛剧烈的疾病。使用Excel软件(Microsoft,version 16.5)绘制随机数字,总数120,比例1∶1∶1。产妇按纳入标准随机逐个纳入腰方肌阻滞组(Quadratus lumborum block group,Q组)、切口局部浸润组(Wound infiltration group,W组)和经静脉自控镇痛组(patient-controlled 1intravenous 1analgesia,P组),每组各40例。本试验经过医院伦理委员会批准,所有产妇均签署知情同意书。
1.2 麻醉方法
产妇术前禁食8 h,于术前2 h口服清水200~300 ml后禁饮。入室后先开放上肢静脉通路,静脉滴注乳酸钠林格氏液500 ml。常规监测心率、血压、血氧饱和度。以L2-3间隙为穿刺点,蛛网膜下腔注射0.5%罗哌卡因2 mL,随后向头侧置入硬膜外导管,长度约3 cm,经硬膜外导管注射2%利多卡因3 ml。产妇转为平卧位后左倾15°~20°预防仰卧位低血压综合征。5 min后确认麻醉效果,维持麻醉平面在T6-8之间。
1.3 镇痛方法
Q组产妇于剖宫产结束后腰方肌阻滞(后路)。产妇取平卧位,略垫高阻滞侧腰部,常规皮肤消毒后将超声探头(6-12 MHz)置于髂嵴与肋缘腋中线附近。此时可见腹内斜肌清晰显影,缓慢向头侧倾斜探头即可见腰方肌显影。采用平面内进针法将神经刺激针在Petit三角进针,针尖直达腰方肌前外侧缘,即与腹横筋膜交界处。穿刺针到达腰方肌表面后先注射2 ml生理盐水确认针尖位置,回抽无血、无气、无液体后注射0.25%罗哌卡因20 ml。W组产妇于关腹前由手术主刀医生对腹部切口逐层注射0.25%罗哌卡因40 ml进行镇痛。P组为患者感觉疼痛时按压PCA泵中的启动键向体内静脉注射设定剂量的药物,药物范围由医生预先设定。
1.4 结局指标
于返回病房即刻、术后2 h、术后4 h、术后12 h、术后24 h使用数字评价量表(Numerical rating scale,NRS)评估产妇静止状态下疼痛情况。使用BCS舒适评分(Bruggrmann comfort scale,BCS)评估产妇上述时点活动状态下疼痛情况。使用改良Bromage评分评估产妇术后运动功能。记录两组产妇首次下床时间、首次行走时间,及不良反应发生情况。NRS评分方式如下:疼痛程度用0~10分表示,0分表示无痛, 10分表示无法忍受的剧痛。BCS评分方法如下:0分,持续疼痛;1分,安静时无痛,深呼吸、咳嗽时较疼痛;2分,平卧安静时无痛,深呼吸或咳嗽时轻微疼痛;3分,深呼吸时无痛;4分,咳嗽时无痛。改良Bromage评分如下:0级,无运动神经阻滞;1级,不能抬腿;2级,不能弯曲膝部;3级,不能弯曲踝关节。
1.5 统计学分析
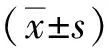
2 结果
2.1 一般资料
本研究共观察产妇120例。Q组有1名产妇因腰硬联合麻醉效果欠佳,产妇无法耐受临时改为全身麻醉,退出本研究;W组产妇有1名产妇在剖宫产术后不愿再实施术后镇痛,强烈要求退出研究。最终共纳入118名产妇,Q组、W组各39名,P组40名。Q组平均年龄26.7岁;W组平均年龄25.9岁;P组平均年龄26.2岁。各组产妇年龄、孕周数等一般情况的比较差异无统计学意义(P>0.05),见表1。
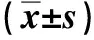
表1 一般资料的比较
2.2 疼痛程度
在静止状态下,3组患者NRS评分多时间点间的重复测量数据方差分析,时间点间差异有统计学意义(P<0.05),组间差异具有统计学意义(P<0.05),3组患者NRS评分均于术后逐渐升高,且W组患者术后12 h的NRS评分均高于Q、P组,差异具有统计学意义(P<0.05)。在活动状态下,3组患者BCS舒适评分多时间点间的重复测量数据方差分析,时间点间差异无统计学意义(P>0.05),组间差异无统计学意义(P>0.05),时间×组间交互效应无统计学意义(P>0.05);多重比较差异均无统计学意义(P>0.05)。见表2。
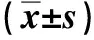
表2 NRS评分和BCS舒适评分的比较
2.3 运动功能
3组患者Bromage评分在不同时间点组内及组间比较,差异具有统计学意义(P<0.05),3组患者Bromage评分均于术后逐渐下降,且Q组患者术后4 h、术后12 h的Bromage评分均高于W、P组,差异具有统计学意义(P<0.05),见表3。
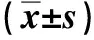
表3 Bromage评分的比较
2.4 不良反应与活动时间
Q组产妇首次下床时间、首次行走时间较P和W组高,差异具有统计学差异(P<0.05)。W组产妇与P组在各时间上无差异。3组产妇均未见局麻药中毒、局部血肿等严重并发症,见表4。
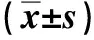
表4 不良反应与活动时间的比较
3 讨论
腰方肌阻滞时局麻药可扩散至椎旁间隙,从而发挥椎旁神经阻滞效果[8]。另外,腰方肌阻滞时局麻药扩散还能阻止脊神经后外侧支以及交感神经[9]。Irwin等[10]研究显示,腰方肌阻滞能用于剖宫产术后镇痛,并且能发挥良好的术后镇痛效果。切口局部浸润将局麻药逐层注射在切口周围,从而发挥镇痛效果。本研究结果显示,腰方肌阻滞和切口局部浸润用于剖宫产术后镇痛,二者能够提供相似的镇痛效果,但切口局部浸润的镇痛持续时间相对较短,主要表现在切口局部浸润组术后12 h NRS评分高于腰方肌阻滞组患者。产妇术后可能因口渴而导致咳嗽,因此本研究使用BCS舒适评分评估产妇术后各时点咳嗽或深呼吸时的疼痛程度。结果显示两组患者术后各时点BCS舒适评分并无明显差异,该结果提示腰方肌阻滞和切口局部浸润在咳嗽或深呼吸时镇痛效果类似。尽管部分研究认为腰方肌阻滞能够发挥抑制内脏疼痛的效果,进而发挥比局部浸润更良好的镇痛效果[11]。然而,Ueshima等[12]对腰方肌阻滞药物扩散情况进行分析后发现,腰方肌阻滞并无抑制内脏疼痛的作用。
腰方肌阻滞对下肢运动功能的影响一直存在争议。Krohg等[13]研究显示,腰方肌阻滞能够为剖宫产产妇提供良好的术后镇痛效果,而且对产妇下肢活动功能并无影响。然而,另有研究显示,尽管腰方肌阻滞镇痛效果良好,但因腰方肌阻滞会抑制股四头肌肌力,这将直接延长患者下床活动时间,不利于患者早期康复[14]。在本研究中,腰方肌阻滞组产妇首次下床时间和首次行走时间均明显长于切口局部浸润组,提示腰方肌阻滞对下肢活动功能有一定影响,但切口局部浸润则不会影响患者下肢运动功能。
在不良反应方面,两组产妇尿潴留发生率无明显差异,两组分别有12名、10名产妇发生尿潴留,可能与腰硬联合麻醉有关。另外,所有患者均未发生局麻药中毒、局部血肿等严重并发症。腰方肌位于腹后壁脊柱两侧,位置较深且不易通过解剖定位,因此腰方肌阻滞只能在超声引导下完成,这在一定程度上限制了腰方肌阻滞在临床中的应用[15]。尽管切口局部浸润操作相对简单,但需要由外科医生完成,故需要经过培训才能保证切口局部浸润的有效性和安全性。另外,切口局部浸润在关腹前操作,而腰方肌阻滞需要在手术结束后再由麻醉医生在超声引导下完成,这将明显延长产妇手术室停留时间。
本试验仍存在以下局限性。①本研究以35岁以下的产妇作为纳入对象,故本研究所得结论并不适用于高龄产妇。②受临床条件所限,本研究样本量相对较小,故所得结论仍需更多大样本量临床试验加以验证。
综上所述,腰方肌阻滞与切口局部浸润均能为剖宫产产妇提供良好的术后镇痛效果。腰方肌阻滞镇痛持续时间更长,但对产妇术后下肢活动功能有一定影响。

