MPT 与MGT 在ABO 新生儿溶血病患儿输血前检验中的价值
周玉航 江涛 黄玉林
ABO 新生儿溶血病为母子ABO 血型不合而引起的新生儿溶血病,我国发生的新生儿溶血病多数属于ABO 溶血[1]。在怀孕或分娩时有为数不等的胎儿红细胞进入母体,母婴血型不合,母亲体内缺乏胎儿红细胞所具有的抗原可导致相应抗体生成,免疫抗体通过胎盘进入胎儿体内并引起溶血[2]。现阶段,临床治疗ABO 新生儿溶血病的方法主要为输血治疗,但输血安全问题是医学界关注的重点,输血过程需最大限度的保证安全,因此输血前采取有效的检验是非常重要的[3]。MPT 利用凝聚胺本身正电荷的特点通过与红细胞结合使红细胞产生非特异性凝聚,通过凝聚胺正电荷使红细胞分散,但特异性的抗原抗体散开较困难,因此耗费的检测时间较长,且假阳性率和漏检率较高。MGT 不依赖于显微镜,结果较为直观,其操作简单,用时较短,在输血前血清筛查工作中应用较普遍。为进一步验证MPT 与MGT 的准确性和敏感性,本研究拟通过临床对照探讨MPT 与MGT 在ABO 新生儿溶血病患儿输血前检验中的价值,现报告如下。
1 资料与方法
1.1 一般资料 随机选取2019 年1 月~2020 年12 月在本院接受治疗的ABO 新生儿溶血病患儿50 例作为研究对象,其中男23 例,女27 例;年龄1~4 d,平均年龄(2.22±0.62)d;体质量2~4 kg,平均体质量(2.89±0.46)kg。本研究方案经患儿家属同意并经医院伦理委员会批准。
1.2 纳入及排除标准
1.2.1 纳入标准 ①符合《实用新生儿学》[4]中ABO 新生儿溶血病相关标准者;②血清胆红素水平升高,母体血型为O 型,患儿RHD 血型检测阳性。
1.2.2 排除标准 ①有药物过敏史和精神疾病家族史的患儿;②有心脏病家族史的患儿;③患儿家属针对本项研究存在争议者等;④参与本次研究前接受过相关治疗的患儿;⑤合并血液疾病或者先天性心脏病等其他先天性疾病的患儿;⑥妊娠期母体合并糖尿病或者高血压等严重并发症。
1.3 方法 分别采用MPT 与MGT 对患儿的血液标本进行输血前检验。
所用仪器设备包括微柱凝胶试剂卡(长春博迅生物技术有限责任公司)、免疫微柱孵育器、卡式离心机(美国Diana 有限公司)、凝聚胺试剂(珠海贝索生物技术有限公司)。所有操作过程均严格参考《全国临床检验操作规程》中关于交叉配血的相关试验流程以及试剂说明书进行。
标本制作过程如下:采集患儿血液标本进行离心(离心时间:10 min),将红细胞与血清分开并对分离出的红细胞进行洗涤,采用生理盐水进行反复洗涤,共计3 次。抽出一部分洗涤好的红细胞并制作细胞悬液,抽取红细胞悬液1 ml,并将1 ml 生理盐水加入其中,离心时间为3 min,水浴时间为7 min,将水浴温度调节为50℃并制作放散液标本。
MPT:采集患儿的血液标本,选择血型相同的红细胞配血操作,向红细胞液中加入制作好的放散液标本,取低离子介质0.7 ml并将2滴凝聚胺溶液加入其中,离心10 s,轻轻摇晃,若红细胞未出现聚集需进行二次操作,保证红细胞凝集,加入2 滴重悬液摇晃均匀,对最终结果进行判断。
MGT:采用微柱凝胶技术实施交叉配血,抽取患儿血液标本并进行标记,应用微柱凝胶试剂卡,将患儿血液标本加入至试管内,离心5 min 后观察实验结果。
1.4 观察指标 ①分析ABO 新生儿溶血病患儿与母体血型鉴定结果;②分析患儿血清和放散液交叉配血与直抗类型情况;③分析放散液MPT 和MGT 配血结果;④分析血清MPT 和MGT 配血结果。
1.5 统计学方法 采用SPSS22.0 统计学软件进行统计分析。计数资料以率(%)表示,采用χ2检验。通过Kappa 检验一致性,通过K 值验证一致性强弱,K<0 表明一致性极差,0<K≤0.2 表明一致性差,0.20<K≤0.4表明一致性较差,0.40<K≤0.6 表明一致性较高,0.60<K≤0.8 表明一致性高,0.80<K≤1.0 表明一致性极高。P<0.05 表示差异具有统计学意义。
2 结果
2.1 ABO 新生儿溶血病患儿与母体血型鉴定结果分析 母体血型检测结果均为O 型血,共计27 例患儿血型为A 型、占比为54%,共计23 例患儿血型为B 型、占比为46%。
2.2 患儿血清和放散液交叉配血与直抗类型情况分析50 例患儿血清交叉配血252 次,血清MGT 检测阳性130 次(51.59%),放散液MGT 检测阳性92 次(36.51%),血清MPT 检测阳性26 次(10.32%),放散液MPT 检测阳性27 次(10.71%)。两种方法检测阳性率比较,差异具有统计学意义 (P<0.05)。见表1。
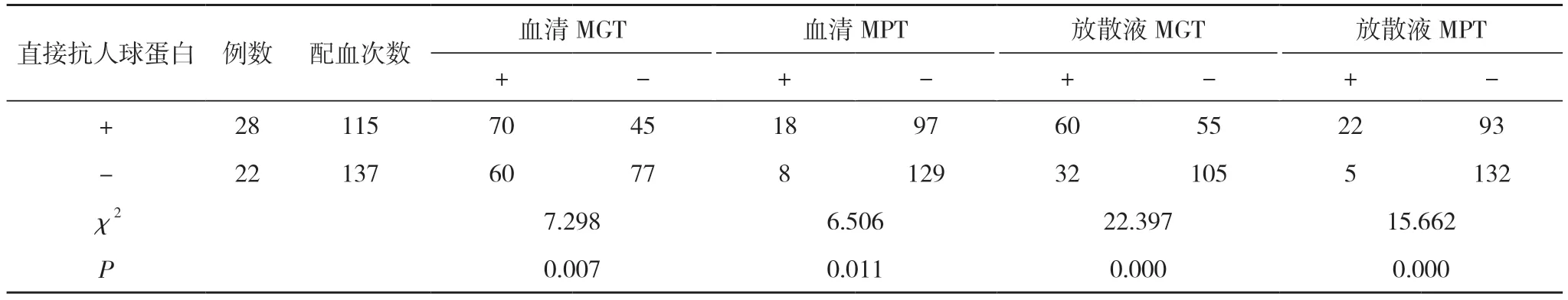
表1 血清、放散液交叉配血与直抗类型情况分析(次)
2.3 放散液MPT 和MGT 配血结果分析 放散液MPT检测结果为阳性时MGT 均为阳性,Kappa 一致性检验结果表明MPT 和MGT 的放散液交叉配血结果一致性较差(K=0.201,P>0.05)。见表2。

表2 放散液MPT 和MGT 配血结果分析(次)
2.4 血清MPT 和MGT 配血结果分析 血清MPT 检测结果为阳性时MGT 检测结果均为阳性,Kappa 一致性检验结果表明MPT 和MGT 的血清交叉配血结果一致性较差(K=0.303,P>0.05)。见表3。

表3 血清MPT 和MGT 配血结果分析(次)
3 讨论
母体内血型抗体与胎儿血型抗原不匹配且通过胎盘进入至胎儿体内并诱发同族免疫性溶血的病症即为新生儿溶血病,其中,以ABO 血型不合发生率最高,临床症状表现为贫血、黄疸以及胆红素脑病等。
从遗传学角度来说,新生儿溶血病主要由于胎儿红细胞具有遗传自父亲的抗原,而母亲红细胞缺乏,此种红细胞血型抗原于胎儿时期进入至母体内并对母体产生刺激,使得体内生成相应的血型抗体,此类血型抗体中的免疫球蛋白(Ig)抗体进入至胎儿体内并产生抗原抗体反应,导致胎儿红细胞受到破坏,继而引发新生儿溶血病[5]。因此一旦发现新生儿有溶血病倾向,需立刻进行早期评估,以改善患儿预后。有学者发现溶血病患儿存在母源溶血性抗体,部分抗体进入至患儿血液内,其他抗体可于红细胞表面附着并可与红细胞随时结合,因此对于新生儿溶血病进行鉴别诊断时,常用的方法就是血清游离抗体试验、红细胞抗体释放试验等[6]。
由于体内红细胞受损,因此患儿多伴随贫血现象,病情严重者需要通过输注血液的方式促进临床症状缓解。新生儿免疫系统尚处于发育阶段,体内不存在抗A 及抗B 等对应抗体,而且与成人相比,新生儿红细胞表面血型抗原表达强度相对更低,因此,对新生儿进行血型鉴定及进行输血等治疗时必须与成人相区别。患儿宜采用相容性输血原则,而不宜选择同血型输血,进行交叉配血时必须对新生儿血液中是否存在抗A 及抗B 等进行筛查,但是不同检测方法检测结果差别较大。在临床治疗时,需要为患儿补充血容量,且输血的频率较高,若输血过程操作不当,会导致不良输血反应,增加治疗风险[7]。因此为了减轻输血反应,需要对患儿血型进行严格鉴定及配对,在实施交叉配血检验时需进行红细胞放散液标本及血清标本采集。临床常使用的检验方法有盐水法和酶法,但盐水法的准确性较低,容易出现漏诊,酶法的验证时间较长[8]。
本研究结果显示,50 例患儿血清交叉配血252 次,血清和放散液的MGT 检测阳性率51.59%、36.51%均高于MPT 的10.32%、10.71%,MPT 和MGT 的放散液交叉配血结果和血清交叉配血结果一致性较差,表明MGT 在ABO 新生儿溶血病患儿输血前检验中的敏感度和准确度均较高,利于保障输血安全。分析其原因,MPT 主要是通过凝聚胺自带的正电荷结合红细胞,消减红细胞表层的电荷数,促进红细胞凝聚,使不具备特性的凝集红细胞得到有效散射,但具备特异性抗原抗体凝集功能的红细胞分开难度较大,因此采用MPT 需要较长的反应时间,容易出现假阳性问题,增加漏检发生率[9]。
MGT 是一种具有较高敏感度和特异性的血型血清学技术,具有操作简单、快捷且准确度高等优点,在血清学筛查中有着广泛的应用。该技术将与检测条件相符的稀释液配成凝胶并灌注微管柱,通过凝胶颗粒的分子筛作用于红细胞离心时使单个红细胞获得截留,进而可获取凝集反应结果[10]。而且该检测技术对显微镜不存在依赖性,能够直观获取检测结果,经离心处理后,沉入凝胶底部为阴性,浮在上层和中间为阳性,两种结果经结合,进一步提高了MGT 的准确性以及稳定性,能够为输血治疗的安全性提供重要保障[11,12]。另外MGT 结合了凝聚胺法和盐水试管法的优势,有助于不规则抗体的鉴别,同时提高了交叉配血的准确性[13]。但是MGT 存在其固有的缺陷,在实际应用过程中难以针对红细胞中是否存在不完全抗体作出准确判断,而且检测用时相对较长,在一定程度上导致其临床应用受限[14]。除此之外,患儿红细胞抗原表达强度存在一定的差异性,而且机体代谢变化存在个体性差别,也会干扰和影响交叉配血结果的准确性[15]。
本研究中两种技术的检测结果均为阳性,且两种检测结果的相似度整体较差,也在一定程度上说明了MPT 在敏感度方面存在一定缺陷。从本次研究结果来看,红细胞抗体具有较高的阳性率,与其他学者的研究结果一致,同时也表明了红细胞抗体释放试验能够使ABO 新生儿溶血病问题得到有效解决,但在实际应用中应结合多种检测结果,提高诊断的可信度。
综上所述,MGT 在ABO 新生儿溶血病患儿输血前检验中的敏感度和准确度均较高,利于保障输血安全,值得临床推广与应用,在实际应用过程中需要对患儿的生理情况及免疫学特点进行综合考虑,联合多种方法排查抗原抗体,提升输血过程中的安全性。

