“家庭病床”管理模式对社区稳定期慢性阻塞性肺疾病患者的疗效研究
许丹丹, 杨 涛, 杨 菁, 徐 涛, 蒋修成, 范理宏
(1. 同济大学医学院,上海 200092; 2. 上海市黄浦区五里桥街道社区卫生服务中心,上海 200023;3. 同济大学附属第十人民医院呼吸内科,上海 200072)
慢性阻塞性肺疾病(chronic obstructive pulmo-nary disease, COPD)是一种可以防治的常见慢性气道疾病[1],其特征是持续存在的气流受限和相应的呼吸系统症状[2]。目前COPD是全球第三大死因[3],是世界范围内过度的卫生资源消耗和卫生支出原因之一[4],中国的COPD负担比发达国家更重[5]。中国不同地理区域报告的COPD患病率存在很大差异,这可能是由于不同地区对危险因素的暴露程度不同以及社会经济发展的差异[6]。“家庭病床”管理模式或家庭医院的概念起源于1961年法国的HosPitalization à Domicile(在家住院),并已在包括美国[7]、加拿大[8]、澳大利亚[9]、英国[10]、西班牙[11]和中国等国家实施。国内的“家庭病床”管理模式有由基层医疗机构设立单独的居家床位科室/小组、由社区医生与护士共同组建的服务团队,以团队合作的模式一起承担相应任务。“家庭病床”诊治类型以慢性病为主,从患者的医疗和术后康复等多种类型需求出发,“家庭病床”管理模式也可分为康复、舒缓、综合服务型和医疗等类型,突出个性化治疗[12]。本研究为通过包含200例稳定期COPD患者为研究对象的随机对照研究,旨在明确应用“家庭病床”管理模式对社区稳定期COPD患者的疗效。
1 资料与方法
1.1 研究对象
1.1.1 纳入与排除标准 本研究人群为2019年度在上海市黄浦区五里桥街道社区卫生服务中心诊治的COPD患者。入组标准: (1) 年龄3585岁;(2) 根据《慢性阻塞性肺疾病诊治指南(2017年修订版)》已被诊断为稳定期COPD;(3) COPD病程至少1年;(4) 患者意识清晰,知晓此次研究,均自愿参加。排除标准: (1) 其他呼吸系统疾病、恶性肿瘤、慢性消化系统疾病、血液系统疾病、免疫缺陷性疾病;(2) 严重的精神系统疾病或不能交流的;(3) 有药物或食物过敏史、妊娠;(4) 病情严重不能配合的;(5) 伴有严重的心肝肾等慢性疾病;(6) 既往有肺相关手术史;(7) 3年内有远程迁居计划者。退出标准: (1) 受试者依从性差,不能按时随访;(2) 任何理由向主管医生提出退出者;(3) 失访。
1.1.2 样本量计算 根据既往文献报道估算样本量,使用SPSS 23.0软件,选择双侧t检验计算,取β=0.2,α=0.05,P1=0.413,P2=0.618,按照1∶1分两组,两组样本量各90例,考虑到10%的脱落率,样本量至少198例。
1.1.3 随机化分组 本研究采用单纯随机的方式进行分组,按照入组顺序分配随机号,通过同一个研究人员抽签的方式将200例患者分成2组,前100例为干预组,后100例为对照组。本研究根据2022版GOLD指南中的分组标准: 根据症状(CAT测试)、肺功能、急性加重风险、合并症,进行综合评估,分为A、B、C、D组;确定A组患者85例、B组60例、C组29例、D组26例。对照组中男56例,女44例,年龄6178岁,平均(65.95±2.89)岁。病程222年,平均(11.34±2.55)年。观察组男60例,女40例,年龄6179岁,平均(65.11±2.24)岁。病程223年,平均(11.12±2.31)年,患者一般资料可比(P>0.05)。对两组人群进行为期12个月的干预,无脱落与剔除病例。
1.2 研究方法
干预组在常规规范治疗的基础上建立“家庭病床”,每2周上门随访1次;对照组在常规规范治疗基础上,每2周电话随访1次,随访时间为2020年6月—2021年5月,共12个月。两组分别在干预前及干预后第3、6个月后进行评估,共评估3次。
(1) 两组具体治疗参考《慢性阻塞性肺疾病诊治指南(2017年修订版)》给予规范治疗。研究期间因患者处于稳定期还是急性加重期而给予不同治疗方案。稳定期: 管理目标包括减少患者症状,降低风险。具体措施包括对患者戒烟教育和督导;通过健康宣教让患者了解COPD的相关基础知识;学习肺康复锻炼技能,如腹式呼吸、缩唇呼吸练习,提高运动耐力和生活的质量,减少急性加重的频率和严重程度;依据COPD的病情程度,逐步调整诊治方案。若COPD患者病情稳定且无不良反应,则治疗方案应该符合长期、稳定以及规律且适应患者病情变化。急性发作期: COPD急性加重期的诊治目标是尽量减轻对机体的影响,减少住院次数。根据COPD恶化和/或伴随疾病的严重程度,大多数患者可以使用支气管扩张剂、激素和抗生素进行治疗。可以通过接种流感和肺炎疫苗、戒烟、吸入长效支气管扩张剂或联合使用吸入性皮质类固醇以及雾化吸入等治疗来预防COPD的恶化。
(2) 干预组建立“家庭病床”,遵循2019版《上海市家庭病床服务规范》。本研究中具有适应相应需要的微小轻巧和便携的诊治工具。医疗研究人员会定期2周上门随访(随访期限为1年)。访视中,重视COPD患者病情变化,及时与研究对象及家属沟通,并就病情变化及时同专科医生交流,及时制定相应治疗方案,包括专科转诊,联合专科更改治疗方案等;控制COPD可控的风险因素;制定个性化的肺康复锻炼处方;依据COPD的病情程度,逐步调整诊治方案。
1.3 结局定义
主要终点结局: 急性加重次数的减少;次要终点结局: 肺功能的改善。
1.4 研究工具和指标
1.4.1 研究工具 在入组时和研究结束时,临床医生对所有患者通过改良版英国医学研究委员会呼吸问卷(modified Medical Research Council, mMRC)进行评估(表1),研究对象通过慢阻肺患者自我评估测试问卷(COPD assessment test, CAT)评分进行自我评估(表2),统计评分结果。

表1 改良英国医学研究委员会呼吸困难量表
1.4.2 研究指标 一般资料: 性别、年龄、吸烟史、BMI、上一年COPD加重次数、病程;血指标: 氧分压、二氧化碳分压、降钙素原、C反应蛋白;肺功能指标: FEV1/FVC、FEV1%预计值,入组前与患者沟通明确告知要实施血气分析监测,患者均知晓且同意。

表2 慢阻肺患者自我评估测试问卷
1.5 质量控制
本研究人员由上海市黄浦区五里桥街道社区卫生服务中心的家庭医生以及同济大学附属第十人民医院的呼吸科成员组成。所有调查人员在调查前均经过严格规范的培训。患者的基本资料和实验室指标均是全科医师搜集并且填写,经过核实、筛选,双人校验,录入数据。COPD患者均是经过二、三级医院确诊。
1.6 统计学处理

2 结 果
2.1 一般资料及随机分组可比性分析
对结果进行统计分析后发现,干预组和对照组分组时在性别、大学教育、吸烟史、年龄、BMI、病程和GOLD分级方面差异均无统计学意义(P>0.05),具有可比性,见表3。

表3 随机分组可比性分析
2.2 临床症状分析
相比与对照组,干预组的急性加重次数年变化值、ΔCAT评分和ΔmMRC评分均较低(P<0.05),差异有统计学意义,见表4。

表4 临床症状变化
2.3 血指标分析
相比与对照组,干预组的PaO2变化值、PaCO2变化值、PCT变化值和CRP变化值均较小(P<0.05),差异有统计学意义,见表5。

表5 血指标变化值
2.4 肺功能分析
相比与对照组,干预组的ΔFEV1%预计值和ΔFEV1/FVC均较小(P<0.05),差异有统计学意义,见表6。
2.5 COPD相关医疗费用分析
200例患者在研究中1年的COPD相关医疗费用为(1.49±0.47)万元。通过分析t检验的计算结果发现,相比与对照组[(1.64±0.50)万元],干预组的COPD相关医疗费用[(1.34±0.39)万元]较少(t=2.370,P=0.019),差异有统计学意义。

表6 肺功能变化值
2.6 干预组内一般资料与COPD病情相关性分析
在干预组100例患者中,年龄与急性加重次数年变化值、ΔCAT评分、ΔmMRC评分、PaCO2变化值、CRP变化值和PCT变化值呈正相关、与ΔFEV1%预计值、ΔFEV1/FVC和PaO2变化值呈负相关;病程与急性加重次数年变化值、ΔCAT评分、ΔmMRC评分、PaCO2变化值、CRP变化值和PCT变化值呈正相关、与ΔFEV1%预计值、ΔFEV1/FVC和PaO2变化值呈负相关;GOLD分级与急性加重次数年变化值、ΔCAT评分、ΔmMRC评分、PaCO2变化值、CRP变化值和PCT变化值呈正相关、与ΔFEV1%预计值、ΔFEV1/FVC和PaO2变化值呈负相关,所有均P<0.001,差异有统计学意义。此外,吸烟史与ΔmMRC评分呈正相关(P<0.05),差异有统计学意义。
性别、BMI、吸烟史(除ΔmMRC评分外)和大学教育与COPD病情在统计学上未见相关性(P>0.05),见表7。
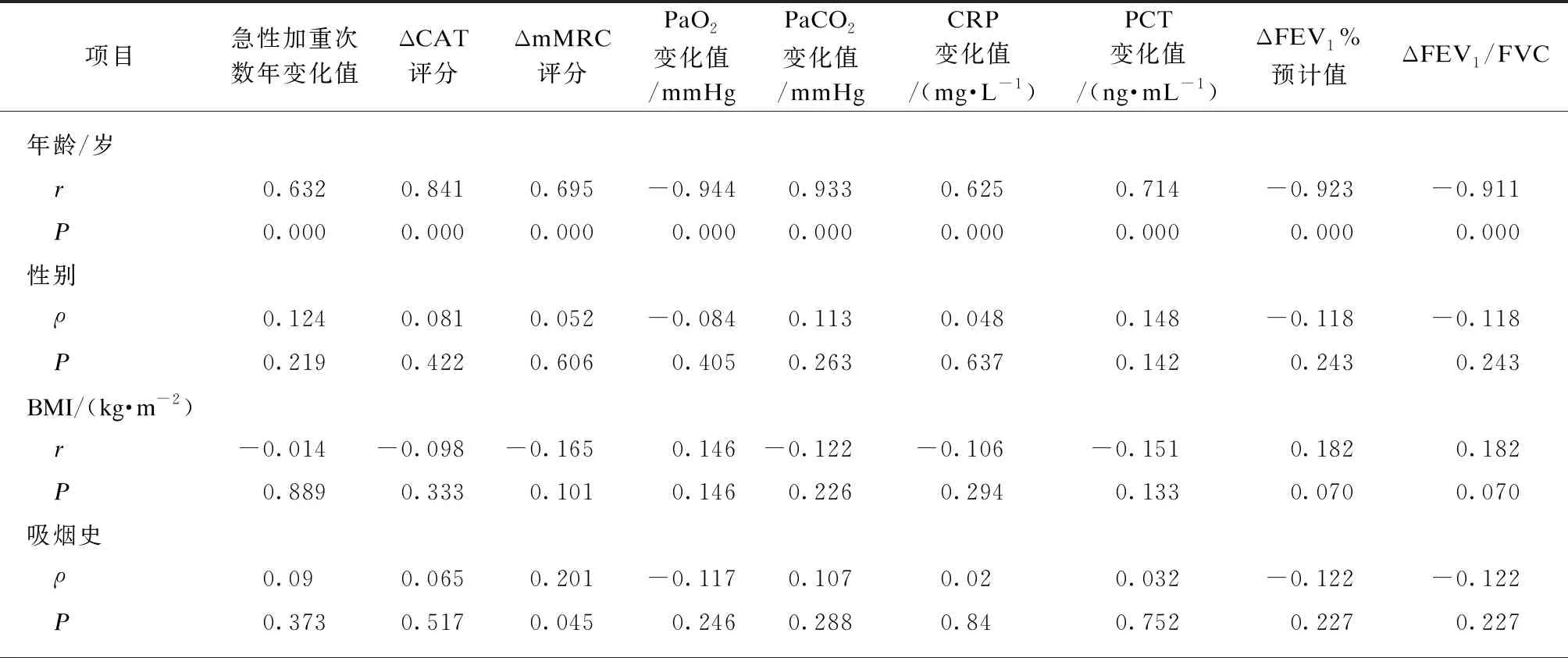
表7 干预组内一般资料与COPD病情指标相关性分析

续表
3 讨 论
COPD是一种进展缓慢、无法根治的肺部疾病,其特征是持续的气流受限[12],进一步发展可出现骨质疏松[13]、肺源性心脏病和呼吸衰竭,由基因与环境之间复杂的相互作用引起[14]。因此需要寻找更好的方案或模式管理COPD患者。
国外对COPD的管理主要包括如下方面。(1) 社区综合管理: 筛查、戒烟、肺康复治疗、接种疫苗、家庭氧疗;(2) 互联网或智能设备管理;(3) 患者自我管控;(4) 社区药师加入管理。国内对COPD的管理主要是社区综合管理,包括健康教育、临床治疗、情绪、肺康复治疗、接种疫苗、中医技术[6]。目前,我国对COPD的社区管控缺乏有效和健全的措施。国内外应用“家庭病床”管理模式治疗COPD患者的论文有45篇以上,能够为本文研究奠定理论基础。本研究是探究应用“家庭病床”管理模式对患者一般资料与COPD病情相关性指标的分析,与其他COPD相关研究相似[1]。
本研究是含200例研究对象的随机对照研究。与男性相比,女性COPD的患病率和疗效可能存在差异[15];在我国,教育水平与经济水平、自我管理存在一定相关性,因此教育与COPD的患病率和疗效上可能相关[16];吸烟是COPD的主要环境风险因素[17];年龄与COPD的临床特征相关[18];与低体重COPD患者相比,体重较高或高BMI的COPD患者的全因病死率相对较低[19];病程与COPD急性加重频率相关[20]。本研究排除了干预组和对照组在上述一般资料中的统计学差异,即干预组和对照组有可比性。所有患者均存活,这可能是较为严重的COPD患者因主观上拒绝而被排除在研究之外。
相比与对照组,干预组的急性加重次数年变化值、ΔCAT评分和ΔmMRC评分较低,这说明应用“家庭病床”管理模式可以有效控制或减缓COPD患者临床症状的进展。
干预组和对照组在血指标PaO2、PaCO2、PCT和CRP的变化值差异说明了应用“家庭病床”管理模式可以有效控制或减缓COPD患者的呼吸功能的失调、酸碱平衡的失调和炎性反应的进展。接受“家庭病床”管理模式治疗的COPD患者可以更加及时的获得规范氧疗和药物治疗也许是上述结果的原因之一。
肺功能测定是目前检测气流受限的客观指标。作为COPD诊断的“金标准”,肺功能测定也是COPD的病情程度和评估、疾病发展过程的监测及治疗反应评估和预后中最常用的指示性标记[1]。相比于对照组,干预组的ΔFEV1%预计值较小。这说明应用“家庭病床”管理模式可以有效控制或减缓COPD患者肺功能的下降。
相比与对照组,干预组的COPD相关医疗费用较少,由于可促进患者转归,进而缩短住院时间,降低治疗成本,可知“家庭病床”管理模式还可以减少患者的COPD相关医疗费用,干预组减少了COPD患者急性加重次数可能是原因之一。
综上所述,应用“家庭病床”管理模式可以有效改善COPD患者的呼吸功能、控制酸碱平衡失调、减慢炎性反应进展以及降低医疗支出。随着年龄增加、病程延长和GOLD分级提高,其临床症状加重、炎性反应进展、呼吸功能降低和酸碱平衡失调的风险越大,且吸烟也会增加临床症状加重的风险。全科医生在日常诊疗活动中,应积极关注COPD患者吸烟情况,加强戒烟宣教,必要时可建立“家庭病床”,对COPD患者进一步实施管理、治疗与康复措施。本研究尚有以下几点不足之处: (1) 研究周期较短;(2) 纳入的观察指标较少;(3) 未考虑吸烟严重程度对COPD患者病情进展的影响;(4) 未考虑其他基础疾病对COPD患者疾病进展的影响;(5) 样本量偏少,需要扩大样本量,进一步证实研究结果。

