形态学分析方法在MRI结果阴性Ⅱ型局灶性皮质发育不良患者中的临床应用
姚远,胡文瀚,张弨,王秀,桑林,郑重,邵晓秋,张凯
癫痫是一种以癫痫发作为主要特征的慢性神经系统疾病,其患病率约为4~10‰[1]。其中约三分之一的患者为药物难治性癫痫,局灶性皮质发育不良(focal cortical dysplasia, FCD)是这类患者中最常见的病理类型之一[2],其主要是由于在大脑皮层发育过程中神经元迁移障碍导致大脑皮层发育畸形。2011年,国际抗癫痫联盟在前有研究的基础上将FCD分为3型,其中Ⅱ型的病理特点主要为皮质的结构异常伴异型神经元[3],其MRI特点主要表现为脑沟回的形态异常、皮层增厚及灰白质交界不清等,但由于这些异常改变有时非常细微,肉眼难以发现,故有约25%~30%的患者MRI结果为阴性[4],这导致了患者致痫区的定位困难。
为了提高对MRI阴性FCD患者的识别率,2005年Huppertz 等[5]开发出了形态学分析方法 (morphometric analysis program, MAP)影像学后处理软件。通过基于3D T1WI影像的定量计算方法来辅助定位致痫区。该方法目前广泛应用于世界各大癫痫中心。在既往的研究中,认为MAP对于Ⅱ型FCD患者的识别率最高,可达到约70%[6],但关于MAP技术对手术的指导价值及患者预后的影响目前国内鲜有报道。本研究应用MAP技术对既往术后病理证实为Ⅱ型FCD患者的患者进行影像处理,比较MAP阳性和阴性患者的临床特点及预后情况,探讨MAP技术在Ⅱ型FCD患者中的应用价值,现将结果报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2019年1月至2020年12月期间在北京天坛-丰台癫痫中心行手术治疗且术后病理诊断为Ⅱ型FCD的54例患者的病例资料。纳入标准:(1) 患者年龄≥5 岁[7];(2) 术前MRI检查中包含T1加权像;(3)术后病理明确诊断为Ⅱ型FCD;(4)随访时间≥12 个月;(5)患者均进行切除性手术。排除标准:(1)曾有过颅脑手术史;(2)疑似合并其他病理改变;(3)合并其他神经系统疾病。收集所有患者的病例信息、手术记录、病理结果及预后情况等资料。对于无创检查无法明确定位致痫区的患者,则建议进行立体定向脑电图(stereoelectroencephalography, SEEG)监测,所有患者手术前均进行了严格的术前评估。
1.2 颅脑MRI
所有患者均行颅脑MRI(西门子3.0 T)检查,其中包括3D T1-MPRAGE(magnetization-prepared rapid gradient echo)、T2WI及T2FLAIR序列。常规阅片由两位高年资医师共同完成,分别独立阅片,然后汇总结论,意见不同则由两人讨论后解决。完成阅片后,在MRI上未见到明显或明确异常改变的病例判定为MRI阴性。阅片过程中,患者的其他临床资料不提供给阅片者, 包括病史、脑电图及正电子发射计算机体层显像( positron emission tomography, PET)等。
1.3 MRI影像的MAP软件处理
本研究MAP分析在MATLAB R2021a中使用SPM12工具包进行。将3D T1像在MAP软件中进行处理。图像经过标准化及灰度特征提取后与正常对照人群进行对比,从而计算出图像中每个体素所对应的z值。并分别输出3种图像,分别为厚度图像、交界图像及延伸图像。分别用于检测病变区域的皮质厚度、灰白质交界及脑沟回的形态异常。与正常对照的差异越大,z值相应越大。根据既往研究,图像的阈值分别设为6、3.5及4[8]。术后患者复查CT(层厚0.625 mm),若相应切除部位在MAP图像中存在异常,则判定该病例为MAP阳性患者。经MAP处理后,若只有一种图像中出现阳性改变或两种及以上图像有阳性改变且位于同一位置则认为MAP结果具有一致性。若两种及以上的图像中出现阳性但位置不同则认为MAP结果不具有一致性。
1.4 手术预后
患者分别在术后3、6、12、24个月时返回本中心复查。根据Engel分级对患者的预后情况进行评价。Engel Ⅰ级: 癫痫完全无发作 (术后 6 个月内的发作不计算在内); Engel Ⅱ级: 癫痫发作频率减少>75%; Engel Ⅲ级: 癫痫发作频率减少>50%,且≤75%; Engel Ⅳ级: 与治疗前比较无变化甚至发作频率增加[9]。
1.5 统计学方法

2 结果
2.1 人口学资料
本研究选取2019年1月至2020年12月在北京天坛-丰台癫痫中心接受切除性手术且经病理证实为Ⅱ型FCD的患者共54例。患者的平均手术年龄为(20.3±9.7)岁,平均病程为(6.9±3.1)年,其中男性29例、女性25例。致痫区位于额、顶、枕、颞及岛叶的患者数分别为17、13、5、11及8例。54例患者中46例行SEEG电极植入。术后32例诊断为ⅡA型FCD, 22例为ⅡB型。54例中MAP阳性37例,占69%,MAP阴性17例,占31%。MAP阳性与阴性患者在手术年龄、病程、性别、致痫区位置、术后病理及是否行SEEG检查方面差异均无统计学意义。结果详见表1。

表1 54例FCD患者的基线资料比较
2.2 MAP结果与预后
MAP阳性的37例患者中,有30例(81%)达到了术后Engel Ⅰ级,7例(19%)为Engel Ⅱ~Ⅳ级。MAP阴性的17例患者中,仅9例(53%)术后达到Engel Ⅰ级,显著低于MAP阳性的患者(P=0.032)。在MAP阳性患者3种图像的一致性方面,有26例患者的MAP结果一致,11例不一致。MAP结果一致的患者的预后与不一致的患者预后比较差异无统计学意义(Engel Ⅰ级率分别为81%及82%,P=1.000)。行SEEG监测且MAP阳性的32例患者中,MAP结果与SEEG结果一致者有23例(72%),不一致者有9例(28%)。MAP与SEEG结果一致者的预后显著优于不一致者(Engel Ⅰ级率分别为91%及56%,P=0.049)。结果详见表2。

表2 54例FCD患者的术后Engel分级及预后[n(%)]
2.3 典型病案举例
病例1,女,16岁,癫痫病史8年,口服抗癫痫药物效果不佳,术前头部MRI表现为阴性。经MAP处理后,Extension像为阴性,Junction与Thickness像上右侧顶叶区域有阳性改变(图1)。发作期及发作间期头皮脑电图提示相应区域存在癫痫样放电,患者行右顶致痫灶切除术,术后病理诊断为FCD(Ⅱa型)。患者术后随访1年癫痫无发作。

注:A为由左至右依次是轴位T1-MPRAGE像、Extension图像、Junction图像及Thickness图像;B为矢状位图像;C为冠状位图像。白色箭头所指处为阳性发现。
病例2,男,7岁,癫痫病史6年,口服抗癫痫药物效果不佳,患者核磁T1像显示左侧顶叶存在可疑脑沟沟底模糊,经MAP处理后,在Extension、Junction及Thickness像上均发现该脑沟存在明显异常,为进一步明确患者致痫区范围,行SEEG监测结果显示相应区域在发作间期存在持续性癫痫样放电,发作期脑电图提示该区域为发作起始区。该患者行左顶致痫灶切除术,术后CT显示该脑沟被完全切除,术后病理提示为FCD(Ⅱb型)。患者术后随访至今1年零7个月癫痫未发作(图2~4)。
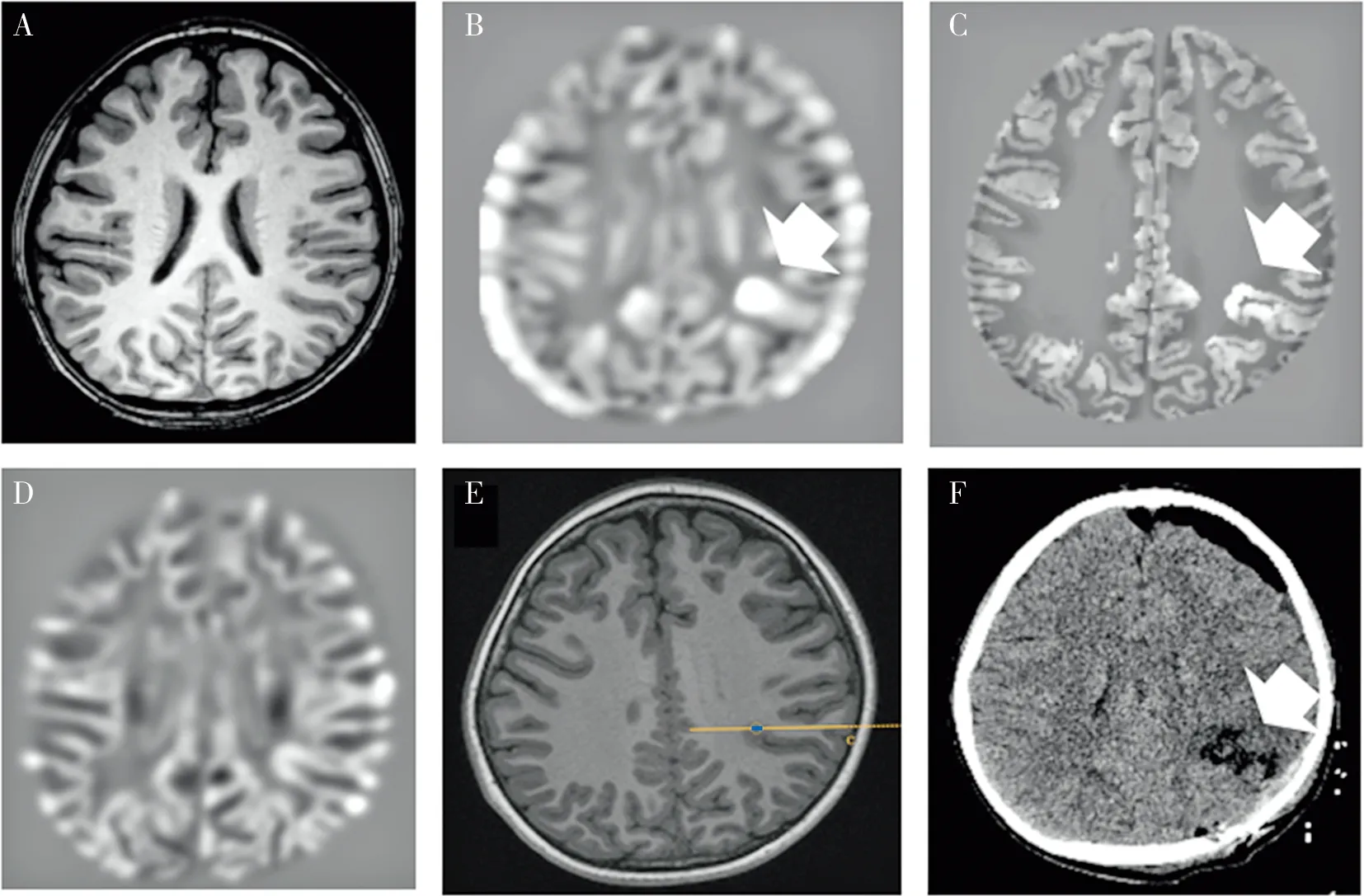
注:A为轴位T1图像;B为Extension图像;C为Thickness图像;D为Junction图像;E为MAP阳性位置植入电极的示意图,蓝色点为位于病灶处的电极触点;F为术后对应位置的CT图像。白色箭头所指为病灶。

注:c7~c8为间期持续异常放电。
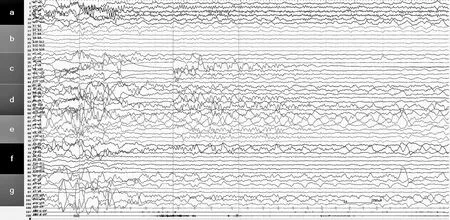
注:c7~c8为发作起始电极触点。
3 讨论
本研究通过比较MAP阳性与阴性FCD患者的癫痫相关信息以及不同MAP特点患者的预后情况,探索MAP在MRI阴性的Ⅱ型FCD患者中的应用价值。通过MAP影像学后处理,能够使术后的无发作率得到提高,尤其是当MAP结果与SEEG结果一致时,能够获得最佳的预后。在临床工作中,应用MAP技术能够为致痫区定位提供更多的信息,可提高FCD患者的识别率,辅助癫痫科医师进行诊疗工作。
MAP技术自发明以来在世界各大癫痫中心得到了广泛的应用。与传统的肉眼观察相比,其优势主要在于能够定量地对MRI影像学数据进行分析,从而得到客观的影像学分析结果,而人工阅片往往依赖于阅片者的经验,所以该技术在可靠性与全面性方面都优于人工,能够提高对MRI阴性癫痫患者的诊断率。在既往的研究中,MAP对Ⅱ型FCD患者的检出率显著高于Ⅰ型,这可能是由于Ⅰ型在MRI上的改变往往不具有特异性,可表现为白质体积减少或FLAIR、T2像上的轻度信号增高[10]。而Ⅱ型FCD常表现为灰白质交界模糊,灰质信号异常,皮质厚度增加,脑沟回的形态异常及“transmantle”征。MAP技术在Ⅱ型FCD的应用中,一方面能够为手术切除计划的制定提供参考,尤其是对于MAP结果阳性且一致性好的患者,能够更加容易地定位致痫区;另一方面,对于需要进行SEEG电极植入的患者,该技术对电极植入计划的制定亦有一定程度的参考价值。本研究发现MAP阳性的患者预后较好,术后1年以上癫痫无发作率可达81%,而MAP阴性患者仅能达53%,该结果可能是由于通过MAP技术能够发现MRI上轻微且不易被肉眼察觉的异常改变。而对于MAP阴性的患者,则需要进一步凭借其它工具来进行致痫区的定位,且定位致痫区困难较大。同时,SEEG结果与MAP一致的患者同样能获得较好的预后,患者术后无发作率可达91%,当两者结果不一致时,可能提示致痫区的分布较为复杂或分布区域较为广泛,所以该类型的患者预后较差,术后无发作率仅为56%,该结果与既往的文献报道一致[4]。在MAP 3种图像的一致性方面,图像结果一致与不一致的患者预后比较差异无统计学意义,提示当仅观察到一种MAP图像上的异常时,也应当引起重视[11]。在实际的临床工作中,需要结合患者各方面的信息来定位致痫区,包括症状学、头皮脑电图、头颅MRI及PET等,不能单一依赖一种检查手段。而结合多模态影像的术前评估手段能提高癫痫的诊断率与治愈率[12]。
尽管MAP技术相较于人工阅片具有可靠及全面的优点,但由于人类脑沟回形态存在个体差异,且影像后处理技术本身存在局限性,有时会有假阳性结果的出现。所以,当在MAP图像中发现阳性结果时,需要返回再次查看原始的MRI影像进行确认[13];其次,对于5岁以下的癫痫患儿,因其大脑尚未发育完全,故在MRI影像上的表现与成年人有较大差别,且难以获得健康儿童的MRI影像,所以目前该技术无法应用于低龄儿童。MAP图像亦不适合用于有过颅脑手术史的患者。
综上所述,本研究将MAP技术应用于MRI阴性的FCD患者的诊断,不但能够提高致痫区的识别率,辅助致痫区的精准切除,还能够提高患者的预后。

