无痛分娩对自然分娩初产妇母婴结局、预后指标及焦虑抑郁的影响
宋建敏 敖利 刘正来 白耀武
传统自然分娩主要是指在不引用任何镇痛药物的前提下完成阴道分娩,产妇围生期普遍存在难以忍受的剧痛,从而可能导致其出现焦虑、恐惧以及痛苦等负性情绪,继而导致本身不具备剖宫产指征的产妇主动要求剖宫产[1]。尽管当下的剖宫产技术已得到显著的发展,且已成为解决难产或部分妇产科并发症的重要手段,但无指征应用仍会对母婴生命健康安全产生一定威胁,极易引发多种并发症[2]。无痛分娩是近年来开始广泛应用于妇产科的一种技术,其不仅可有效解决产妇心理问题,同时可在极大程度上改善产妇因疼痛刺激引起的泌乳功能障碍情况[3]。且有相关研究报道显示,无痛分娩可实现对产妇腰部以下的痛觉神经传导实施阻断,继而显著减轻产痛,可能对降低剖宫产率以及妊娠结局具有极其重要的作用[4]。鉴于此,研究自然分娩初产妇接受无痛分娩后母婴结局,预后相关指标及焦虑抑郁的变化,报道如下。
1 资料与方法
1.1 一般资料 将从2021年1至8月因到预产期入院的初产妇1 320例产妇纳入研究。随机数字表法分为无痛组和传统组,每组660例。无痛组年龄20~34岁,平均(26.24±1.39)岁;孕周38~42周,平均(40.03±0.66)周;孕期体重增加5~21 kg,平均(12.02±3.41)kg。传统组年龄20~35岁,平均(26.28±1.40)岁;孕周38~42周,平均(40.06±0.61)周;孕期体重增加5~20 kg,平均(12.03±3.42)kg。2组一般资料比较,差异无统计学意义(P>0.05)。入组人员及其家属均签署同意书,医院伦理委员会获悉并核准。
1.2 纳入与排除标准
1.2.1 纳入标准[5]:①均为初产妇;②均为单胎足月妊娠;③均为成年人;④均有自然分娩意愿。
1.2.2 排除标准:①合并妊娠高危者;②有剖宫产指征者;③意识障碍或合并精神疾病者;③正参与其他研究者。
1.3 研究方法
1.3.1 传统组:实施传统自然分娩。
1.3.2 无痛组:接受无痛分娩,即在宫口开至3 cm时送产妇进手术室,实施常规心电监护,并建立静脉通道。选择L2~3或L3~4进行穿刺,成功之后以4~5 cm置管、固定,经导管将4 ml的20 g/L利多卡因(湖北兴华制药有限公司)注入,5~10 min完成麻醉平面的测试,且在出现镇痛效果之后连接PCA泵,混合7.5 g/L的罗哌卡因(齐鲁制药有限公司)10 ml,舒芬太尼(宜昌人福药业有限责任公司)50 μg,混合液量为100 ml,单次追加8 ml,并以8~10 ml/h的剂量维持。30 min内密切监测产妇的各项生命体征,且在30 min后检查镇痛效果满意送入产房待产,围生期按照产妇的疼痛程度合理追加麻醉药物,至宫口全开后停止给药。
1.4 评价指标 分析2组产妇产程及产后出血量,疼痛程度,分娩结局,产妇心理状态等方面的差异。
1.4.1 疼痛程度:采用视觉模拟评分法(VAS),总分0~10分,得分越高预示疼痛越剧烈[6]。
1.4.2 分娩结局相关指标:包括胎儿窘迫、新生儿窒息。
1.4.3 预后相关指标:包括新生儿1 min及5 min Apgar评分。
1.4.4 产妇心理状态焦虑自评量表(SAS)[7]以及抑郁自评量表(SDS)[8],两项各有评价项目20个,其中SAS每个项目评分1~4分,SDS每个项目评分1~3分,评分越高反映患者焦虑/抑郁程度越显著。
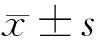
2 结果
2.1 2组产妇产程及产后出血量比较 无痛组第一、第二、第三产程均短于传统组,差异有统计学意义(P<0.05);2组产后出血量比较,差异无统计学意义(P>0.05)。见表1。
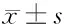
表1 2组产妇产程及产后出血量比较 n=660,
2.2 2组产妇疼痛程度比较 无痛组疼痛程度为1级、2级人数占比均显著高于传统组,而3级、4级人数占比均显著低于传统组,差异有统计学意义(P<0.05)。见表2。

表2 2组产妇疼痛程度比较 n=660,例(%)
2.3 2组分娩结局评价 无痛组胎儿窘迫、新生儿窒息发生率均低于传统组,差异有统计学意义(P<0.05);2组新生儿5 min Apgar评分比较,差异无统计学意义(P>0.05)。见表3。
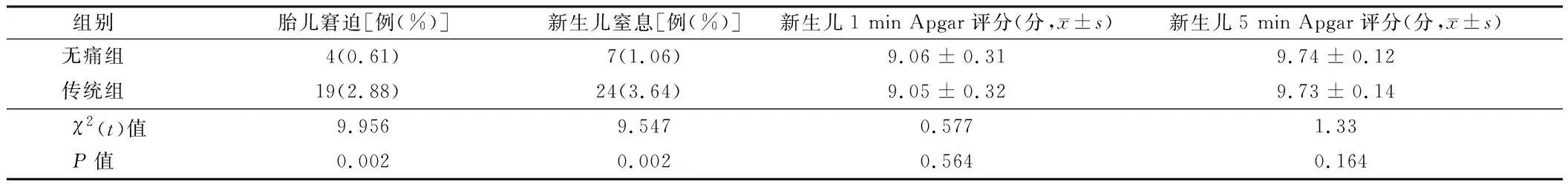
表3 2组分娩结局评价 n=660
2.4 2组产妇SAS、SDS评分比较 无痛组产妇SAS、SDS评分,均低于传统组(P<0.05)。见表4。
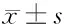
表4 2组产妇SAS、SDS评分比较 n=660,分,
3 讨论
分娩是绝大多数女性必经的生理过程之一,亦是人类延续和传承的根本[9]。女性在分娩过程中往往因新生儿压迫、子宫收缩及宫颈及下段扩张等影响出现极为强烈的疼痛,且以盆底组织撕裂疼痛尤为强烈,极易引发产妇休克,继而导致难产,严重威胁母婴健康[10-12]。特别是对于初产妇而言,因其缺乏分娩经验,对分娩过程了解程度不高,极易出现恐惧、紧张等不良情绪,继而可能选择剖宫产分娩,从而增加了无医学指征的剖宫产,这也是导致近年来剖宫产率升高的主要原因[13,14]。
而自然分娩是世界卫生组织(WHO)推荐的最理想分娩方式,对母婴健康具有一定的正性作用,同时可促进产妇的产后恢复。因此,如何有效提高阴道分娩率,降低剖宫产率,改善母婴结局是妇产科医务工作者亟待解决的重要问题之一。
本文结果发现,无痛组第一、第二、第三产程均短于传统组(P<0.05)。这表明了无痛分娩技术可明显缩短自然分娩初产妇的产程。分析原因,传统自然分娩产妇的分娩疼痛较为剧烈,势必会消耗掉大量体力,同时对宫缩产生影响,最终延长了产程。而无痛分娩有效缓解产妇分娩过程中的疼痛感,继而有利于产妇良好情绪状态的维持,进一步为自然分娩起到积极促进作用[15,16]。此外,无痛组疼痛程度为1级、2级人数占比均显著高于传统组,而3级、4级人数占比均显著低于传统组。这反映了无痛分娩可明显减轻初产妇分娩过程中的疼痛感。
究其原因,可能在于:无痛分娩可通过麻醉药物缓解子宫收缩以及宫颈扩张等导致的疼痛感,且不会对子宫收缩节律造成影响,有利于维持产妇的体力充沛,同时又能达到减轻分娩过程中的疼痛感。同时,在分娩期间,第二产程的宫缩疼痛尤为强烈且持久,而无痛分娩技术地开展可通过改善产妇大脑中枢调控作用,促进盆底肌肉组织的松弛,继而有利于盆底撕裂性疼痛的减轻,对产妇神经传导起到阻滞作用,同时可明显减缓胎儿的分娩阻力,最终达到减轻疼痛的无痛分娩目的[17,18]。
另外,无痛组胎儿窘迫、新生儿窒息发生率均低于传统组。这提示了无痛分娩技术的应用可明显改善母婴结局。其中主要原因可能在于:无痛分娩不会对产妇及胎儿产生损害,且镇痛起效迅速且作用持久,可有效减轻产妇分娩期间的疼痛感,降低儿茶氨酚分泌量,为子宫收缩能力的改善创造了积极有利条件,促进血流流动[19,20]。
同时,无痛分娩通过减轻产妇的疼痛,继而促使其积极配合医护工作者完成各项操作,降低酸中毒等并发症,同时可保证产妇分娩期间呼吸节律正常,预防换气量过多导致的胎儿缺氧等不良反应。本文结果还显示了无痛组产妇SAS、SDS评分均低于传统组。这提示了无痛分娩在改善产妇心理状态方面效果较佳。分析原因可能和无痛分娩有效减轻产妇分娩疼痛有关,继而降低产妇因疼痛出现的焦虑、抑郁等负性情绪。
综上所述,无痛分娩技术应用于自然分娩初产妇中的效果较佳,可缩短产程,减少产后出血量,降低胎儿窘迫、新生儿窒息发生风险,对产妇心理状态的改善具有积极促进作用。

