应用前柱松解重建技术治疗成人脊柱畸形的一年随访结果
郎昭 吴静晔 葛腾辉 何达 孙宇庆
成人脊柱退变会造成相应的脊柱畸形,其中因椎间盘退变导致的腰椎前凸丢失发展形成的脊柱矢状面失衡,与患者的症状严重程度和健康相关生活质量下降密切相关[1]。因此,在成人脊柱畸形的手术治疗目标中,除神经减压外,重建脊柱矢状面平衡以及恢复匹配的脊柱骨盆参数是改善患者生活质量非常重要的一环。对成人脊柱畸形的治疗传统上多采用开放手术,采用后路截骨术对矢状面畸形进行矫正。轻至中度脊柱畸形可通过后柱截骨术(Smith-Petersen截骨术和Ponte截骨术)得到矫正;重度和僵硬的脊柱畸形则通过三柱截骨术得到治疗,术式主要包括经椎弓根截骨术(pedicle subtraction osteotomy,PSO)和椎体切除术(vertebral column resection,VCR)。然而,这些传统的后路矫形方法并发症发生率较高。据文献报道,PSO并发症发生率为39.1%,VCR并发症发生率高达61.1%[2]。Cho等[3]报道,单节段PSO术中平均出血量约为2 600 ml,大量失血会导致患者心脑血管意外发生风险增高。此外,PSO短缩了脊柱后柱,也增加了由脊髓短缩导致硬膜皱褶引起神经损伤的风险[4]。近几十年来,微创手术(minimally invasive surgery,MIS)技术的应用在成人脊柱畸形的治疗中取得了一些进展。前柱松解重建(anterior column realignment,ACR)是一种新兴的MIS技术,用于治疗成人脊柱畸形中的矢状面失衡[5]。ACR是一种前柱延长手术,通过前侧、前外侧或外侧入路进行完整的椎间盘切除和前纵韧带松解,之后放置大前凸角度的椎间融合器,最后通过微创或开放入路进行后方松解和固定。既往利用标本进行的研究结果表明,ACR可显著纠正腰椎节段性前凸,矫形能力与PSO相当[6]。 但是只有少量文献探讨了ACR技术的安全性和有效性。本研究通过与PSO进行比较,探讨ACR在成人脊柱畸形矢状面矫形中的作用,以期为成人脊柱畸形的临床治疗提供参考。
资料与方法
一、资料
1.病例纳入与排除标准:(1)病例纳入标准:①年龄≥18岁;②脊柱畸形患者,接受腰椎前外侧椎间融合术 (oblique lateral interbody fusion,OLIF)与1个或多个腰椎节段前纵韧带松解,或接受PSO治疗;③术后随访1年,临床资料完整。(2)病例排除标准:①有既往胸腰椎内固定手术史;②合并创伤、肿瘤和炎症;③先天性或神经肌肉型脊柱侧弯患者。
2.一般临床资料:对2020年1月至2021年8月北京积水潭医院脊柱外科治疗的成人脊柱畸形患者17例的临床资料进行回顾性分析。依据手术方式将患者分为ACR组与PSO组。ACR组包括患者11例,其中男5例,女6例,年龄(63.3±8.5)(43~71)岁;患者体重指数(BMI)为(26.1±3.5)kg/m2,定量CT(QCT)骨密度值为(90.7±25.2)mg/cm3。PSO组包括患者6例,其中男1例,女5例,年龄(63.0±5.1)(55~70)岁,BMI为(26.5±2.0)kg/m2, QCT骨密度值为(82.7±10.4)mg/cm3。两组基线资料差异无统计学意义(均P>0.05)。
本研究获得院内伦理委员会的批准(批准号:202101-17)。
二、方法
1.手术:(1)ACR组:同OLIF手术。采用全身麻醉;患者取侧卧位。经腹膜后入路显露至腰椎前侧方;初始保持前纵韧带完整,切开同侧纤维环,彻底切除椎间盘组织,并对对侧纤维环进行松解;之后于前纵韧带前方行钝性分离,在血管外膜和前纵韧带间形成一平面,注意保护前方血管结构;使用长柄手术刀行前纵韧带松解,松解约3/4前纵韧带后使用逐级增大的试模将间隙逐渐打开,间接完成前纵韧带彻底松解;完成上述操作后,置入前凸角度为18°的椎间融合器,并以1枚螺钉固定于邻近椎体;ACR手术后常规进行后路椎弓根螺钉内固定,深筋膜下留置引流管,必要时在同一节段行脊柱后柱截骨,进一步增加腰椎前凸;根据术前站立位脊柱全长侧位X线测量结果和术者个人判断决定所使用融合器的大小和后方内固定节段。(2)PSO组:手术在神经电生理监测下进行。采用全身麻醉;患者取俯卧位。取后正中切口,行骨膜下剥离,显露椎板、关节突及横突;先在截骨平面上下置入椎弓根螺钉,切除相应节段棘突、椎板、关节突和横突,从两侧剥离显露椎体侧面;显露硬膜囊和双侧椎弓根,保护硬膜囊和神经根;自一侧椎弓根向椎体前方及内外侧做楔形截骨,避免破坏截骨面上下骨性终板,终止于椎体前皮质,同时尽量将椎体外侧皮质磨除;切除一侧后安装临时固定棒,同法进行对侧截骨;截骨完成后用双侧合适长度永久性长棒代替临时棒,并加压闭合截骨面,重建正常的腰椎前凸;截骨闭合后,再次探查硬膜囊和神经根无压迫;将融合节段的后方结构去皮质化并植骨,深筋膜下留置引流管。
2.术后处理:患者无特殊情况术后24 h支具保护下离床活动。24 h引流量<50 ml时拔除引流管。术后佩戴支具3个月。
3.随访:术后3 d行影像学检查。术后1年行门诊随访,评估并记录临床及影像学结果。
4.评价指标:记录患者围手术期数据,包括手术节段、手术时间、术中出血量、术中和术后并发症。采用视觉模拟评分(visual analogue scale,VAS)和Oswestry残障指数(Oswestry Disability Index,ODI)对患者腰痛、下肢痛以及生活功能进行评估。通过站立位脊柱全长X线测量整体及局部脊柱骨盆参数,包括腰椎前凸角(lumbar lordosis,LL)、骨盆入射角(pelvic incidence,PI)、骨盆倾斜角(pelvic tilt,PT)、骶骨倾斜角(sacral slope,SS)、矢状面垂直轴(sagittal vertical axis,SVA)、第1胸椎骨盆角(T1-pelvic angle,TPA)以及ACR组节段前凸角(segmental lordosis,SL)。
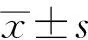
结 果
所有病例均为初次腰椎手术,均将脊柱矢状面失衡作为主要手术指征。
一、术中情况
ACR组11例患者均一期完成手术,共行13个节段ACR(1.2个节段/例),包括L3-47个(53.8%)和L4-56个(46.2%);对14个节段行标准OLIF手术(1.3个节段/例),包括L1-22个(14.3%)、L2-36个(42.9%)、L3-42个(14.3%)和L4-54个(28.6%);对2例固定至S1节段的患者行L5-S1经椎间孔腰椎椎体间融合(transforaminal lumbar interbody fusion,TLIF)手术;11例患者中有6例(8个节段)同时接受ACR节段后柱截骨术;ACR节段融合器前凸角度均为18°,单纯OLIF手术中2个节段(14.3%)使用6°融合器,12个节段(85.7%)使用12°融合器;所有患者平均接受后路椎弓根螺钉内固定3.9个椎体/例。上固定椎(upper instrumented vertebra,UIV)范围为L1~L4,下固定椎(lower instrumented vertebra,LIV)范围为L5~S1;对其中9例(81.8%)患者行开放后路固定,其余2例(18.2%)行经皮螺钉内固定。PSO组患者中1例行L4水平截骨,4例L3水平截骨,1例L2水平截骨,平均接受后路椎弓根螺钉内固定7.0个椎体/例。UIV为T10或L1,LIV为S1或骨盆。所有病例均为开放式手术。
二、临床结果
两组患者术前与术后ODI以及腰痛和下肢痛VAS评分见表1。ACR组手术时间为(331.8±123.6)min,出血量为(247.3±179.7)ml。PSO组手术时间为(348.3±37.1)min,术中出血量为(966.7±150.6)ml。两组手术时间差异无统计学意义(P=0.688),ACR组术中出血量低于PSO组(P<0.001)。
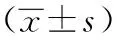
表1 ACR组与PSO组患者临床评价指标的比较
三、影像学结果
依据SRS-Schwab分类方法,ACR组术前矢状面修正参数8例PI-LL>20°(++),2例PI-LL=10°~20°(+),1例PI-LL <10°(0);5例PT>30°(++),4例PT=20°~30°(+),2例PT <20°(0);4例SVA>9.5 cm(++),5例SVA =4.0~9.5 cm(+),2例SVA<4.0 cm(0);11例患者中,9例SVA≥4 cm,10例TPA≥20°,存在整体矢状位失衡。PSO组术前6例患者PI-LL>20°(++);5例PT>30°(++),1例PT=20°~30°(+);3例SVA >9.5 cm(++),3例SVA=4.0~9.5 cm(+);全部6例患者SVA≥4.0 cm,TPA≥20°,存在整体矢状位失衡。两组术前LL,PI-LL,PT,SS,SVA和TPA差异均无统计学意义(均P>0.05)(表2)。
术后1年ACR组PI-LL显著低于PSO组(7.9°±6.9°比17.7°±3.2°,P=0.006),其余参数差异均无统计学意义(均P>0.05)。与术前相比,两组患者术后3 d和术后1年LL,PI-LL,SVA和TPA均有显著改善(均P<0.05)。ACR组LL术后3 d较术前增加15.5°±15.5°,术后1年增加20.6°±15.5°;SVA和TPA在术后3 d均有显著改善,术后1年矫正效果稍有丢失。PSO组LL术后3 d增加19.7°±2.3°,术后1年增加21.0°±2.1°;SVA和TPA在术后3 d 改善(均P<0.05),术后1年略有丢失。见表2。
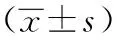
表2 ACR组与PSO组患者术前、术后3 d和术后1年影像学参数的比较
ACR组患者ACR手术节段SL术后3 d较术前有显著改善(P<0.05),术后1年较术前增加14.0°±6.3°,是单纯行OLIF手术节段增加值(5.1°±5.3°)的2.7倍(P<0.001)。行ACR联合后柱截骨手术节段与行单纯ACR节段相比,SL增加58.3%,差异有统计学意义(P<0.05)(表3)。

表3 ACR组术前、术后3 d和术后1年SL的比较
四、并发症
ACR组患者术后1例(9.1%)出现下肢运动障碍,1年随访时恢复;2例(18.2%)出现新发大腿麻木或感觉异常,其中1例1年随访时症状存在;1例(9.1%)出现伤口感染,经抗生素治疗后好转;未见血管损伤和腹膜后血肿。PSO组患者术后1例(16.7%)出现一过性下肢肌力下降,1年随访时恢复;1例(16.7%)出现伤口感染,经抗生素治疗后好转;1例(16.7%)出现心衰,经对症治疗后好转。本研究组患者1年随访时均未出现机械并发症。
典型病例见图1。

图1 患者,男,69岁,诊断为成人脊柱畸形(脊柱矢状面失平衡、退行性脊柱侧弯),行前后路联合脊柱矫形手术,其中L3-4、L4-5节段行前柱松解重建、L2-3行前外侧椎间融合术、L5-S1行经椎间孔腰椎椎体间融合,同时在L2-3、L3-4、L4-5节段行后柱截骨,L1-S1后路椎弓根螺钉内固定、植骨融合术 A,B 术前正侧位脊柱全长X线示脊柱退变严重,腰椎前凸丢失,脊柱矢状面失平衡,冠状面可见明显侧弯,腰弯Cobb角34°,骨盆入射角-腰椎前凸角为60°,骨盆倾斜角为41°,矢状面垂直轴为11.0 cm C,D 前柱松解重建术后3 d正侧位X线示脊柱矢状面及冠状面序列均得到明显改善,腰弯Cobb角3°,骨盆入射角-腰椎前凸角为10°,骨盆倾斜角为 34°,矢状面垂直轴为0.3 cm E,F 术前及术后3 d腰椎正侧位X线示术后腰椎前凸较术前明显改善,L3-4节段性前凸角从后凸3.5°改善至前凸17.2°,L4-5节段性前凸角从4.6°改善至18.0° G 术后1年侧位X线示脊柱矢状面整体序列及腰椎前凸角度维持良好,骨盆入射角-腰椎前凸角为13°,骨盆倾斜角32°,矢状面垂直轴为0.1 cm,矫形效果得以保持 H 术后1年CT示内固定位置良好,椎间隙已融合,融合器无明显沉降
讨 论
作为一种新兴矫形技术,ACR的主要目标是降低手术创伤、减少并发症,同时达到与传统后路三柱截骨术式相近的放射学结果[7]。虽然传统PSO三柱截骨因其强大的矫形能力被作为纠正脊柱失平衡的重要武器,但其围手术期并发症发生率较高[2]。此外,为保证远端有足够的固定节段数量,PSO技术截骨位置多位于上腰椎,并不能使LL恢复协调,依靠在单个脊柱节段上实现大部分畸形矫正也不能恢复有正常比例关系的LL[8]。既往研究结果显示,远端LL应占总LL的2/3,不协调的重新排列可能导致近端交界性后凸畸形的发生[9]。另外,由于PSO使脊柱短缩,局部矫形较大可能增加硬脊膜皱褶导致神经损伤的风险[10]。
ACR作为一种侵入性较小的矫形技术,将PSO经椎体矫形改变为经椎间隙矫形,同时可与后柱截骨联合使用,达到微创理念下显著矫正LL的目的。但是,作为一种新技术,ACR手术仍处于起步阶段,其有效性和安全性尚未得到证实,仅有进行了为数不多的ACR病例研究。Deukmedjian等[11]报道了应用ACR治疗7例脊柱矢状面失平衡患者的早期经验,平均随访时间为9.1个月LL改善24°(术前24°,术后48°),在ACR节段实现局部矫正17°,PT从32°改善至25°,SVA从9 cm改善至4.1 cm,后路固定主要采用经皮椎弓根螺钉,未提及ACR结合后柱截骨术,无患者输血,未见血管和内脏相关并发症,总并发症发生率为14%。Berjano等[12]采用ACR治疗重度脊柱矢状面失平衡患者12例,患者LL从20°改善至51°,ACR节段平均前凸角为27°,术后SVA<5 cm,82%患者术后PT<20°,主要并发症发生率为18%(2/12),出现1例肠穿孔和1例后路伤口感染。Murray等[13]采用ACR治疗成人脊柱畸形患者31例(共47个ACR节段),LL从32.3°改善至49.9°,PI-LL从26.5°改善至11°,SVA从10 cm改善至6.2 cm,29%(9例)患者出现并发症,包括8例髂腰肌无力和1例逆向射精,未见血管和肠道损伤并发症。本研究ACR组患者术后LL总体改善15.5°,PI-LL从28.5°改善至13.0°,PT从27.5°改善至21.5°,SVA从7.2 cm改善至1.0 cm,并在1年随访中保持了矢状面矫形效果。本研究结果与文献报道相近,亦体现了ACR强大的矢状面矫形能力。近年有少量研究者对ACR和PSO在成人脊柱畸形矫形中的效果进行了比较。Mundis等[7]报道ACR组患者脊柱前凸矫正效果(26.8°)与PSO组(25.4°)相近,但术中出血较少。Leveque等[14]同样发现两组患者脊柱前凸矫正效果相近(ACR组31°,PSO组35°),而ACR组患者出血量仅为PSO组的二分之一。由此可见ACR技术在初步报道中具有较好的有效性及安全性。本研究同样对ACR和PSO进行了比较,发现术后1年时两种技术对腰椎前凸的矫正力相近(ACR组20.6°,PSO组21.0°),患者脊柱整体平衡(SVA和TPA)在术后1年基本改善至正常范围,PSO组患者术中出血量明显高于ACR组(966.7 ml比247.3 ml),此结果同既往文献相似。本研究ACR组患者术后1年PI-LL明显优于PSO组(7.9°比17.7°),但由于PSO组术前PI-LL不匹配更加明显(ACR:28.5°,PSO:38.7°),加之总样本量较小,因此尚难以得出确切结论。
随着大前凸角度融合器的出现,ACR技术的平均节段前凸矫正值可达10°~30°[15-16]。Akbarnia等[5]应用ACR治疗成人脊柱局灶性后凸畸形患者17例,对其中绝大多数(88 %)在ACR节段水平施行了后柱截骨术,使患者ACR水平椎间隙角度从术前后凸5°改善至术后前凸20°,行后柱截骨内固定进一步矫形后改善至27°,LL从术前17°改善至截骨前38°,行后柱截骨内固定加压后改善为44°。增加后柱截骨术可以获得更好的矫形效果。Turner等[17]在一项多中心回顾性研究中,对8年间行ACR治疗的成人矢状面脊柱畸形患者34例(58个节段)进行了影像学分析,对几乎所有(97.1 %)患者施行了后路固定,对其中34个(58.6%)ACR节段施行了后柱截骨术,联合后柱截骨的ACR节段椎间隙角度增加14.1°,而没有联合后柱截骨的ACR节段椎间隙角度增加了9.9°,单纯行侧方腰椎椎体间融合术(lateral lumbar interbody fusion,LLIF)节段椎间隙角度增加了3.3°,差异均有统计学意义。本研究结果同上述研究相似,与单纯OLIF相比,ACR具有更强大的节段矫形能力;与单纯ACR相比,ACR联合后柱截骨可以获得更大的SL。
现有相关文献及其所报道病例数均较少,ACR术后并发症情况仍难以明确。已知ACR术后并发症发生率为18%~47%[18-19]。ACR术后并发症包括暂时性和持续性运动障碍、暂时性和持续性感觉障碍、近端交界性后凸畸形、血管损伤、硬膜撕裂和(或)脑脊液漏、肠梗阻、腹膜后血肿、骨折和伤口相关并发症等,发生率与传统后路开放截骨术相当或更低(24.2%~50.8%)。本研究并发症发生率为ACR组36.4%(4/11)、PSO组50.0%(3/6),同既往文献中的结果相当。未来样本量更大的队列研究将有助于明确ACR相关并发症的发生率。
本研究存在回顾性研究、单中心研究和样本量较小等局限性。后续需要进行多中心前瞻性研究来进一步明确ACR技术的安全性和有效性。
总之,ACR技术可以有效安全且微创地恢复矢状面失平衡的成人脊柱畸形患者的LL,临床疗效和影像学结果与PSO截骨手术相近;与单纯OLIF相比,ACR技术的节段矫形能力更强;将ACR与后柱截骨术联合使用可以获得更好的矫形效果。

