三维重建在困难气道管理中的应用综述
宓超瑞,赵 韵,李 辉
(中南大学湘雅二医院麻醉科,长沙 410011)
0 引言
困难气道是围术期管理的重大挑战,被定义为经过正规训练的麻醉医师在面罩通气或气管插管时遇到困难的一种临床情况。据统计,面罩通气困难在全身麻醉中的发生率为1.06%[1],而插管困难的发生率为5.8%[2]。气道管理失败可能造成缺氧性脑损伤甚至死亡,因此构建完善的评估体系和保障患者通气是手术麻醉的关键环节[3-4]。虽然美国麻醉医师协会(American Society of Anesthesiologists,ASA)早在1993年制定的困难气道管理规范中就指出Mallampati 评分、甲颏距离、张口度测试等方法可用于患者评估[5],但这些数据无法直接反映气道状况,所得到的结论并不可靠[6],而超声、X 射线、CT 等现代技术手段需要专业的影像学知识,且无法将气道解剖结构全方位可视化,其应用受到限制。近年来,三维重建因为具有无创、可交互等优势,在辅助临床麻醉工作中发挥了重要作用。通过对咽喉腔、气管、支气管的三维重建能够精确和直观地指导气道管理,如重建口咽部肿瘤患者的上气道,计算其容积和截面积指标可以反映咽腔的空间大小,其中舌体与口咽腔容积比在预测插管困难时显示出较高的敏感度和特异度[7],这对降低麻醉风险和提升围术期医疗质量具有重要意义。本文主要就三维重建在困难气道管理中的应用进行综述,分析三维重建技术的优势与不足,并对未来发展提出展望。
1 三维重建在困难气道预测中的应用
气道评估是困难气道管理中的首要任务,提前识别并选择合适的麻醉诱导方法可以保障患者的围术期安全。根据解剖位置不同,困难气道分为上气道和下气道异常,并以前者更为常见。基于三维重建的结构分析对于2 种气道异常都有很好的预测价值。
1.1 预测上气道异常
预测上气道异常主要是通过观察及测量体表标志的长度或角度,并根据结果进行风险分级。常用的指标有颈部活动度、身高-甲颏距离比值、胸颏距离等[8-9],但敏感度和特异度不高。多个指标的联合可以在一定程度上提高预测价值,如LEMON 标准包含了外观特征(L)、气道测量(E)、Mallampati 分级(M)、气道梗阻情况(O)和颈部活动情况(N)在内的5 项指标,有较好的敏感度和阴性预测值,但是联合试验在提高敏感度的同时降低了特异度,而且无法消除主观判断的影响[10]。
三维重建后的上气道模型可以从多个角度反映解剖结构、形态大小以及和周围组织的关系(如图1所示),通过测量特定部位的截面积、长度、角度或体积,得到预测困难气道的指标,如口咽角角度、腭咽腔容积等,测量数据精确,而且不会对患者造成损伤[11]。Kanaya 等[12]分析了1 例甲状腺术后困难气道患者的CT 影像,并建议使用三维重建辅助麻醉气道管理。但CT 平扫图像可能无法充分显示气道与周围结构的复杂关系,低估了病变范围,而气道的倾斜方向还会造成错误判断。之后的研究对三维重建的预测价值进行了评价,耿清胜等[13]分析了患者在模拟气管插管体位下的上气道CT 图像,并进行三维重建,测量口腔截面积、咽腔截面积和上气道总面积,与传统的Willson 综合评分法比较,口腔截面积和上气道总面积对插管困难的预测率(72.73%、100%)要显著高于Willson 综合评分法(63.64%)。由于咽腔容积会直接影响插管时的声门显露,肥胖患者的舌体相对肥厚,狭窄的咽腔易造成喉镜暴露困难,无法顺利完成气管插管,而通过上气道CT 三维重建测得的指标能准确分辨出咽腔狭小的患者,预测价值更高。
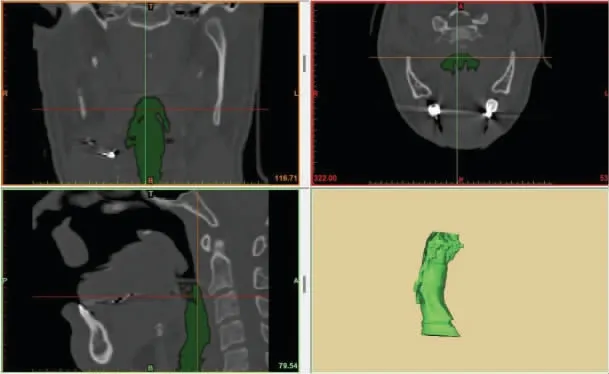
图1 利用Mimics 软件对患者咽喉腔进行三维重建图像[11]
识别特殊疾病所导致的上气道异常尤为重要,在实际临床工作中,三维重建对气道特殊疾病的预测价值并不明确。张娜等[14]对全麻下行下颌骨牵引成骨术的Pierre Robin 序列征患儿用Mimics 软件重建了口腔颌面诸骨及气道三维图像,发现喉镜显露困难的患儿上气道截面积和腭咽腔容积减小,其特征性改变主要为会厌尖端的腭咽腔容积,可用于预测喉镜暴露困难的发生率,而下颌骨升支部长度和下颌骨体部长度在喉镜暴露良好组和暴露不良组中无明显差异,提示下颌畸形程度不能用于预测喉镜暴露困难。对于有可疑遗传疾病史,如父母近亲结婚、合并先天性疾病或既往已经诊断遗传相关疾病,特别是无明显外貌畸形者,在手术前通过气道重建判断是否可能发生困难插管非常关键。纪雪霞等[15]对拟行全麻手术的阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea-hypopnea syndrome,OSAHS)患者使用Dolphin 软件对气道进行三维重建及测量,并记录了麻醉过程中气管插管的方式和次数,结果发现OSAHS 患者气道矢状面、水平面和冠状面的最小横截面积以及体积均小于正常气道患者,且插管次数更多,插管方式更倾向使用纤支镜引导,这提示OSAHS 患者气道解剖特点相比正常人存在明显差异,狭窄的咽腔在睡眠时咽喉肌肉张力下降后更容易引起气道完全梗阻,造成呼吸气流受限和缺氧。此外,某些继发性因素也可能导致咽腔容积变化,例如宋巧等[16]开展了一项回顾性研究,对颌面部间隙感染患者进行三维重建,评估其气道受压情况,利用Logistic 回归分析筛选出困难气道显著相关的测量指标。结果表明,咽气道正中矢状面面积、喉咽体积及平均横截面积、第二颈椎和第三颈椎水平咽后壁厚度可以用于预测颌面部间隙感染患者困难气道发生率。这3 项研究都发现了特定疾病的患者上气道空间解剖结构的异常,并可能导致插管困难,因此术前对患者使用三维重建评估困难气道有筛查和预防作用。
1.2 预测下气道异常
下气道异常也可能导致插管时遇到困难,造成缺氧、高碳酸血症等风险。影像学检查是下气道异常的主要判断依据,常用的方法包括X 射线、CT、MRI、超声等,此外,通过纤维支气管镜对患者进行气道检查也是非常重要的手段。由于X 射线胸片观察角度单一,不同密度组织相互重叠,而且成像质量不高,对困难气道预测的价值有限[17]。CT、MRI 的图像精度高,但是需要受过专业的训练才能准确把握断层解剖结构。超声作为一种气道评估工具在围术期管理中的地位日益凸显,具有实时显像的优势,但无法显示胸廓内的气道状况,并且同样需要较多的时间和培训来掌握诊断技术[18]。尽管纤维支气管镜能够确诊下气道异常相关的病变,如气管肿瘤、气管内异物、瘢痕狭窄等,但是作为一种侵入性操作,存在喉痉挛、反流误吸、心血管并发症等风险,并可能造成检查者的焦虑、恐惧情绪,不适合作为常规检查[19]。
利用三维重建能够显示出管腔狭窄、受压、偏移等情况,并且可以测量具体的狭窄部位和程度、气管偏移角度以及与周围组织的关系,如管腔外肿瘤或纵隔淋巴结肿大的压迫程度,对于预测下气道异常相关的困难气道具有重要意义[20]。各种原因导致的气管内径缩小都可能造成呼吸气流受限,当管径缩小1/2 时,会导致患者出现明显的呼吸困难,并且湍流条件下的呼吸气流量将减少为原来的1/32[21],机械通气时的气道压过高,从而出现面罩通气困难。全身麻醉时还可能因为下气道塌陷而使狭窄程度加重,气管导管置入困难,需要紧急行气管切开[22]。Ferretti等[23]利用患者CT 数据集进行了气道三维重建,判断其确定狭窄的可行性。在29 例患者中,经纤维支气管镜检查证实有27 例患者的呼吸道内壁模拟质量良好,在总计41 处气道狭窄中,三维重建图像识别出了其中的39 处,证明三维重建对于预测下气道异常具有重要价值。
下气道异常的主要原因包括瘢痕狭窄、肿瘤、异物和发育不全等,而三维重建作为一种无创的术前困难气道评估手段,可以防止非紧急气道转变为紧急气道,提前识别造成插管失败、气道压异常增高和通气不足的危险因素。Ahmad 等[24]分析了一位合并Treacher-Collins 综合征和多节段气道病变患者的CT 三维重建图像,用于术前可疑困难气道的评估。重建后的模型能清晰显示出创伤后声门下瘢痕狭窄,这与患者的支气管镜检查结果高度一致,并由此判断出该患者插管失败的风险较高,从而选择了局麻下行气管切开,以确保麻醉诱导的安全实施。预测下气道异常并制订困难气道处理预案,能够减少因为反复插管失败而导致组织损伤和低氧血症的风险。气管内原发肿瘤也是困难气道的主要原因之一,但是肿瘤性狭窄的评估比较困难,普通的肺部影像学检查不能准确判断肿瘤与各支气管肺段的关系,而支气管镜检查可能造成出血、水肿等并发症,加重气道狭窄甚至引起急性完全阻塞。因此,Koletsis 等[25]利用原始CT 影像数据,通过计算机三维重建技术,模拟传统光学内镜而生成虚拟内窥镜,可以克服传统内镜侵入性的缺点,为医生提供更加精确的诊断依据。该研究观察了16 例可疑气管肿瘤患者的气道内病变,并模拟了狭窄部位的形态学特征和管腔外结构变化,在描述狭窄部位和程度的准确性上与纤维支气管镜检查差异无统计学意义。三维重建可以提供高保真度的气管评估,特别是对于怀疑有气道内改变而又不能接受常规支气管镜检查的患者,在评价重度狭窄的下气道通畅性方面有重要作用。气道内异物在学龄前儿童中多见,在实施异物取出术前,必须通过影像诊断明确异物所在位置,全身麻醉时也要防止异物落入主气道而影响呼吸,特别是体位改变和患儿躁动的影响。李飞等[26]对怀疑气管异物的患儿进行了气道三维重建并成功取出,证实了三维重建可以帮助医师判断异物的部位,预测紧急插管失败的可能性。而除了气道内异物,气管发育不良导致的先天性畸形也容易造成插管困难。这种疾病多与胚胎期气管发育障碍相关,可能发展为气管狭窄甚至闭塞。慕万颖等[27]回顾了25 例气管性支气管患儿的临床资料,认为三维重建技术能够直观地显示出下气道发育异常的起源,具有比纤维支气管镜更高的检出率,对于实施全麻的患儿,可以防止气管插管过深导致的肺不张和通气不足。上述4 项研究对不同疾病引起的下气道异常进行了分析,表明三维重建在各种病因相关的困难气道中都有非常高的预测能力,有助于术前及时发现并选择稳妥的气道管理方案,如气管切开、支架植入或改变麻醉方式等。
2 三维重建在辅助困难气道插管中的应用
困难气道管理的另一目标是保障患者通气,在方法选择上,虽然声门上气道工具(supraglottic airway devices,SAD)可以作为应急措施和备选方案,但仍有0.2%的患者使用SAD 通气失败[28],因此气管插管仍然是维持气道稳定的首选方法。三维重建用于辅助困难气道插管可以提高插管成功率、确定插管深度、优化导管型号的选择。
2.1 提高插管成功率
对于已预料的困难气道,采用清醒下气管插管(awake tracheal intubation,ATI)是围术期气道管理的最佳方式[29],但可能会引起患者的强烈不适,并且需要一定的临床经验,实际使用率较低[30]。改良全麻插管方法是一种更加可行的措施,临床工作者尝试了不同的辅助插管工具来提高成功率[31]。例如,对于Pierre Robin 序列征患儿,麻醉医师习惯于在插管准备时加大管芯前端的弯曲度,但有研究表明[32],通过测量患儿会厌根部至声门中点距离,以及上下切牙槽嵴、会厌根部、声门中点三者所成角度数,在喉镜暴露良好组和暴露不良组无明显差异,提示该做法对于提高患儿气管插管的成功率可能没有意义。
三维重建可以规划气管插管的路径,以此为基础,利用纤维支气管镜、可视光棒等工具能显著提高首次插管成功率。Nagamine 等[33]最早将三维重建用于辅助困难气道的插管,对一位Treacher-Collins 综合征的患者上呼吸道进行评估并制订麻醉管理计划。三维重建图像显示患者咽腔中部狭窄,并且喉中轴位于咽中轴的左侧。因此,在麻醉诱导后立即插入口咽通气道,并用呼吸球囊和内窥镜面罩手动辅助呼吸。由于喉部和咽腔轴线之间存在偏差,通过改变口咽通气道的尖端方向和倾斜患者的头部,支气管镜顺利在路径导引下寻找到声门并置入气管导管,未观察到不良事件。洪洪等[34]扩大了研究样本,进一步评价三维重建用于规划气管插管路径的有效性,通过采集44 例ASA 分级Ⅰ~Ⅱ级、颈部活动受限的择期手术患者的CT 图像,并对上气道进行三维重建,由此测量出经左侧后磨牙入路的插管路径前端进入气道时的角度,指导Shikani 硬质纤维支气管镜管芯塑形,与未塑形的硬质镜用于困难气道患者插管相比,首次插管成功率更高,耗时更少,避免了插管次数增加造成的损伤,减少了相关并发症,如气道内出血、低氧血症、血流动力学变化等,有利于手术顺利进行。而王金保等[35]对困难气道患者进行气道CT三维重建,并对硬质纤维支气管镜前端塑形后行气管插管,结果发现首次插管成功率显著高于对照组(95.45%vs 72.73%),这与之前的研究结论一致。该研究还发现,尽管塑形后的纤维支气管镜在插管并发症的发生率上与对照组相比没有明显统计学差异,但三维重建有减少术后咽喉痛的趋势,有利于患者术后转归。由于气管插管的关键在于暴露声门位置,传统的喉镜需要患者头部明显后仰,保持口、咽、气管处于同一纵轴线,减小置入角度才能顺利插管,当颈部活动受限而三者形成的角度较大时将造成插管困难,上气道三维重建可以提供切实有效的临床决策,帮助拟合置入咽喉腔的角度,有利于快速寻找声门,保障了可疑困难气道患者的围术期医疗安全。
2.2 确定插管深度
困难气道插管时需要格外注意插入的深度,准确定位气管导管前端位置才能保证通气的效率。当插入过深时可能引起单肺通气,而位置过浅则可能使充气套囊卡压声门,甚至意外脱出,造成通气失败。对于无气道异常的成年男性,经口插管时导管深度一般取尖端距门齿22~24 cm,而成年女性患者为20~22 cm[36]。对于儿童可以采取经验公式,目前认为插管深度(cm)=年龄(岁)/2+12 是合适的[37]。对于年龄更小的人群,例如早产儿常合并困难气道,在插管时将气管导管定位到正确的深度更具有挑战性。Tupprasoot 等[38]利用早产儿死后MRI 成像三维重建来测量气管尺寸并确定插管深度,测量了一组接受尸检磁共振成像(post-mortem MRI,PMMRI)检查的死胎的气管长度(tracheal length,TL)和气管直径(tracheal diameter,TD),计算口唇到气管中点的距离,即气管中段长度(mid-tracheal length,mid-TL),筛选出胎龄(gestational age,GA)、足长(foot length,FL)、冠臀长(crown-rump length,CRL)和体质量(body weight,BW)为潜在预测因子,之后建立mid-TL 和TD 的预测模型,并开发了基于三维成像的网络应用程序来确定早产儿气管导管插入深度。值得注意的是,气管插管保障通气功能是针对早产儿呼吸功能不全的主要支持治疗,而这项研究通过三维重建确定了早产儿的气道解剖特点,在新生儿救治中具有重要意义。
同样的,双腔气管插管(double lumen tube,DLT)也有基于患者身高或体质量的深度计算公式,但由于支气管开口存在变异的情况,确定插管深度时需要遵循个体化原则。孙中明等[39]探讨了气道重建在左侧双腔支气管导管(left-sided double lumen tube,LDLT)插管中的应用价值,其选择需要LDLT 插管行单肺通气的胸外科全麻患者,构建三维重建气道模型并提取气道中心曲线,测量了声门上缘至隆突嵴的距离和左侧主支气管的长度,计算出插管深度,随后用纤维支气管镜验证定位。结果发现导管开口与支气管开口对位满意率明显增加,而且隆突及左侧支气管壁黏膜损伤发生率更低,插管时间减少。这表明三维重建对于困难气道的双腔气管插管定位也有重要作用,有利于确定合适置入深度,减少气道损伤。
2.3 优化导管型号选择
不同于成人的气道最狭窄处位于声门,小儿的气道发育特点决定了最狭窄处是声门下水平。因此,小儿全麻手术实施插管时需要准备型号更小的气管导管,以防经过声门后仍置入困难。根据临床经验,麻醉医师在小儿插管时会根据公式计算并备选多种型号的气管导管,但是目前仍然没有准确预测型号的方法。Park 等[40]为确定儿童气管内插管的正确型号大小,探索了新的方法。该研究选择了35 例拟行先天性心脏病手术的患儿,在麻醉前行气道CT 图像的三维重建,并用3D 打印得到了声门到隆突的气管模型,通过将不同大小的气管导管插入打印的3D模型来选择适合的型号。结果显示,该方法选出了21例正确的型号(60%),而基于传统公式只选出了9例正确型号(26%)。这表明,使用三维重建和3D 打印优化气管导管型号选择是可行的,有助于将困难气道患者的重新插管率和并发症降至最低。
在胸腔镜手术中,右主干支气管(right main stem bronchus,RMSB)和右上叶开口位置异常会导致右侧双腔管(right-sided double lumen tube,RDLT)的侧孔相对于右上支气管开口对位不良,Bussières 等[41]对106 例患者的胸部进行扫描,观察到了这种解剖变异。同样,Chen 等[42]也发现中国人RMSB 开口缩短的发生率较高,且RMSB 的长度和直径与身高相关性不强,这可能使RDLT 在国内人体中的放置更加困难。而Kim 等[43]利用三维重建后的气道模型,测量了右主支气管中部和左主支气管下方2 cm 的前后直径和横向直径以及2 个主支气管的长度,发现三维重建后测量主支气管直径可用于选择DLT 的最佳尺寸(如图2 所示),而且主支气管的测量值与患者身高之间无显著相关性,也说明身高不是选择DLT 尺寸的标准,这改变了我们的传统认知[44]。崔建修等[45]对拟行LDLT 插管的100 例胸外科手术患者的CT 影像进行三维重建,并测定了隆突水平与左主支气管纵轴垂直平面的内径,以内径大小指导插入LDLT,结果表明选择最适的LDLT 的型号与左主支气管内径显著相关(相关系数r=0.734 6)。因此,当遇到解剖变异而引起DLT 调整困难,无法满足良好的对位条件时,使用三维重建技术预先对拟行双腔气管插管的患者进行气道评估并选择最佳型号可以减少对位不良的风险。
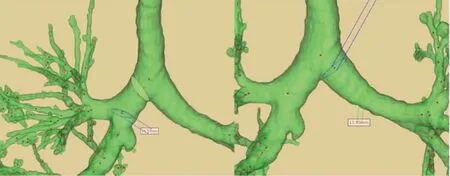
图2 三维重建后测量主支气管直径用于选择DLT 的最佳尺寸[43]
3 三维重建在困难气道管理中应用的局限性
尽管三维重建近年来已经在耳鼻喉科、胸外科、心血管外科等领域取得了显著成果[46-48],但是受限于目前的设备条件和医技人员配置,对接受手术的患者常规开展气道三维重建仍有一定难度,同时国内还需要更多大规模的临床研究作为证据支持和推进三维重建技术的发展。目前三维重建在困难气道管理中应用的局限性主要包括以下几个方面:
(1)成像质量受原始图像的限制:由于三维重建是将导入的CT 或MRI 二维断层扫描图像进行分割、层间插值等处理,随后建模显示出器官或组织立体结构的方法[49],其精确性与导入数据高度相关。为了进一步优化气道模型,可以选择成像质量更高的影像设备,例如锥形束CT(cone beam CT,CBCT)在头颅部位应用具有明显的优势,扫描耗时短、放射剂量小而且精度高,特别是对软组织的显示非常清晰[50]。因此,CBCT 被广泛应用于口腔颌面外科和耳鼻喉科领域,是一种重要的颌面特征分析工具。利用CBCT图像进行三维重建评估困难气道具有非常高的可靠性。此外,减少图像扫描的层厚和层间距,可以增大空间分辨力,更清楚地显示气道解剖结构的微小变化,提高气道异常的预测能力。
(2)三维重建图像具有时效性:有限元模型只能反映扫描成像时的气道特征,当患者有引起气道明显变化的因素存在时,就无法评估目前的特征并及时做出判断。例如气管内恶性肿瘤的体积可能在数周内发生明显变化,造成管腔的狭窄进一步加重,使用非近期的胸部CT 影像三维重建指导围术期管理时,可能会低估困难气道的狭窄程度。因为咽喉部肌肉具有一定伸缩性,体位变化也会影响气道通畅程度的判断,当患者处于伸展位模拟插管时,所需插管时间最少,气道也处于最易开放的程度[51],此时是扫描得到影像数据的最佳体位,重建后的三维图像才更加具有可信度。
(3)气道管理实践依赖多学科合作:虽然放射科医师更容易掌握和实施三维重建这项技术,但是无法单独作为气道管理的实践者,这可能导致与麻醉医师对解剖关注点上的矛盾。三维重建后的气道模型需要经过团队共同商讨和进一步测量相关参数值,才能为困难气道管理提供决策。建立安全有效的通气措施为手术的实施保驾护航,需要放射科、麻醉科、重症监护室以及外科医师共同参与制订合理的术前准备方案,为患者制订精准医疗模式下的围术期管理策略。
4 结语
困难气道管理一直是临床麻醉工作的重点和难点,插管失败导致的严重并发症是麻醉相关医疗纠纷的主要根源[3]。尽管随着各种气道管理工具的临床使用以及相关培训的开展,插管失败的发生率已经明显下降,但仍然无法杜绝不良事件的发生。中华医学会麻醉学分会对于困难气道管理提出了一系列处理流程,但实际决策时过于复杂[52]。通过传统的查体或X 射线、CT 等影像评估困难气道的预测价值有限,而且无法对困难气道插管提供有效决策。
利用三维重建技术得到的气道立体模型能有效识别患者的气道异常,更加精准地预判面罩通气困难或插管困难,并可以灵活地指导临床应用,且不增加患者的住院费用,无创且容易接受。近年来的国内外相关研究表明,三维重建在困难气道管理中的应用具有非常广阔的前景:利用三维重建在术前对患者进行气道评估,有助于判断气道类型,从而及时发现困难气道,选择更合适的诱导方式,还能优化气管导管型号选择、确定合适的插管深度,以提高首次插管成功率,减少患者的气道损伤。
对于围术期气道管理,目前掌握与应用气道三维重建技术的医疗工作者并不多,而且开展的医疗单位有限,难以评估在大样本人群中的作用,需要大型的临床随机试验来验证其有效性和安全性。此外,该方法目前主要用于术前评估和气管插管,作为一种计算机辅助医疗技术,未来还有更大的开发空间,应该积极探索三维重建对其他气道工具的指导意义,以更好地协助困难气道管理。
综上所述,三维重建技术在促进围术期医学走向精准化方面发挥着重要的作用。未来,随着三维重建技术的不断发展和完善,其将更好地应用于临床诊疗中,辅助麻醉医师制订更加安全、合适的气道管理计划,提高围术期医疗质量。

