重庆某三甲医院临床分离菌分布及耐药性监测分析
田景艳 李朴 邓松
收稿日期:2023-02-28
基金项目:重庆市科技局面上项目(cstc2020jcyj-msxmX0172)。
作者简介:田景艳,硕士,主要从事临床检验诊断学微生物抗感染药物研究。
*通讯作者:邓松,实验室助理师,主要从事医药科研管理工作。
摘要:目的 分析2021年重庆医科大学附属第二医院临床分离的菌种分布及耐药性状况,以便指导临床医师科学合理地利用抗生素治疗疾病提供参考。方法 采用MALDI BiotypEr质谱仪鉴定法和VITEK2全自动仪鉴定药敏仪以及配套的药敏卡、K-B纸片扩散方法、E试验等药敏方法及WHONET 5.6软件进行实验室药敏结果进行分析。结果 本研究分离的3 985株非重复菌株,分离前十位的细菌分别是:肠杆菌目中的大肠埃希菌21.0%(835/3 985)、肺炎克雷伯菌9.9%(394/3 985)、金黄色葡萄球菌8.9%(358/3 985)、铜绿假单胞菌8.8%(349/3 985)、鲍曼不动杆菌5.8%(232/3 985)、 屎肠球菌5.0%(198/3 985)、粪肠球菌4.3%(170/3 985) 、嗜麦芽窄食单胞菌4.1%(164/3 985)、表皮葡萄球菌3.9%(155/3 985)、白色念珠菌3.4%(135/3 985)。葡萄球菌属中金黄色葡萄球菌与凝固酶阴性葡萄球菌耐甲氧西林菌(MRSA与MRCNS)检出率为MRSA29.3%,MRCNS为79.4%。大肠埃希菌中产超广谱酶阳性菌为49.6%,而耐碳青霉烯类大肠埃希菌为0.9%。产超广谱酶肺炎克雷伯菌阳性率为34.5%,碳青霉烯类耐药的肺炎克雷伯菌为12.5%,由此可见大肠埃希菌对于碳青霉烯类抗菌药物敏感性明显高于肺炎克雷伯菌。耐碳青霉烯类阴沟肠杆菌为7.7%。鲍曼不动杆菌中碳青霉烯类耐药率为75.7%,米诺环素耐药率30.2%,由于方法学限制,不敏感的替加环素结果未出。铜绿假单胞菌碳青霉烯类耐药率为23.5%,敏感头孢哌酮/舒巴坦为72.2%、耐药率12.8%。嗜麦芽窄食单胞菌对左氧氟沙星的耐药率为9.3%。118株流感嗜血杆菌中有76.2%对复方磺胺甲恶唑形成耐药。结论 微生物细菌耐药不断蔓延,特别是多重耐药的细菌不断出现,应强化抗菌药品的正确应用与管理,加强检验与临床的沟通,做好微生物耐药性监测分析工作,有效的保障群众身体健康。
关键字:抗菌药物;耐药;药敏试验;碳青霉烯类
中图分类号:R978.1 文献标志码:A 文章编号:1001-8751(2023)06-0410-07
Distribution and Drug Resistance of Clinical Isolates
from a Hospital in Chongqing
Tian Jing-yan, Li Pu, Deng Song
(The Second Hospital Affiliated to the Chongqing Medical University, Chongqing 400010)
Abstract: ObjectiveThe goal of this study is to evaluate the drug resistance and dispersion of clinical strains that were isolated in 2021 from Chongqing Medical University's Second Affiliated Hospital. This will help physicians treat patients with antibiotics in a way that is both reasonable and scientific. MedicalMALDI BiotypEr mass spectrometer and VITEK2 automatic instrument were used to identify the drug sensitivity instrument, and the drug sensitivity methods such as drug sensitivity card, K-B disk diffusion method, Etest and WHONET 5.6 software were used to analyze the drug sensitivity results in the laboratory. Results The proportion of Gram-negative bacteria was 3 985 non-repetitive strains isolated in this study. The top ten isolated bacteria are Escherichia coli 21.0% (835/3 985), Klebsiella pneumoniae 9.9% (394/3 985), Staphylococcus aureus 8.9% (358/3 985), Pseudomonas aeruginosa 8.8% (349/3 985) and Acinetobacter baumannii, Enterococcus faecalis 4.3% (170/3 985), Stenotrophomonas maltophilia 4.1% (164/3 985), Staphylococcus epidermidis 3.9% (155/3 985) and Candida albicans 3.4% (135/3 985). Staphylococcus aureus and coagulase-negative staphylococcus methicillin-resistant bacteria (MRSA and MRCNS) were detected, and the detection rate was MRSA 29.3% and MRCNS 79.4%. 49.6% of Escherichia coli produced extended-spectrum enzyme-positive bacteria, while 0.9% of carbapenem-resistant Escherichia coli. The positive rate of Klebsiella pneumoniae producing extended-spectrum enzyme was 34.5%, and that of Klebsiella pneumoniae resistant to carbapenem was 12.5%, which showed that the sensitivity of Escherichia coli to carbapenem was significantly higher than that of Klebsiella pneumoniae. Carbapenem-resistant Enterobacter cloacae was 7.7%. The resistance rate of carbapenems and minocycline in Acinetobacter baumannii was 75.7% and 30.2%, respectively. Due to the limitation of the methodology, the results of insensitive tigecycline were not available. The resistance rate of Pseudomonas aeruginosa to carbapenems was 23.5%, the sensitive cefoperazone-sulbactam was 72.2%, and the resistance rate was 12.8%. The resistance rate of Stenotrophomonas maltophilia to levofloxacin was 9.3%. Among 118 strains of Haemophilus influenzae, 76.2% were resistant to cotrimoxazole. ConclusionDrug resistance of microorganisms and bacteria is spreading, especially carbapenem-resistant bacteria. Consequently, it is possible to effectively preserve people's health by enhancing the monitoring and analysis of microbial drug resistance, keeping an eye out for the spread of microbial drug-resistant strains, and bolstering the proper administration and application of antibacterial medications.
Key words: antibacterial drugs; drug resistance; drug sensitive test; carbapenems
抗菌类药物在人类抗感染治疗过程中具有举足轻重的作用,规范的细菌药敏检测结果对指导临床正确科学用药至关重要,为临床医生合理应用抗菌药物以及降低抗感染发生率有着重要的作用[1-2]。由于抗菌类药物的不规范使用及临床治疗中凭经验的滥用,从而导致了更多的细菌出现多重耐药 。如何加强管理抗菌药物的合理使用以及有效预防超级细菌的产生是当今社会广泛关注的问题[3-4]。本论文通过对重庆某三甲综合医院2021年的分离菌种分布状况和细菌耐药性的数据分析总结,便于给临床医生正确应用抗生素而提供参考数据[5-6]。
1 材料与方法
1.1 材 料
1.1.1 菌株来源
收集重庆某三甲综合医院于2021年01月01日至12月31日经临床分离的3985株非重复菌种,并去掉与相同病例中同一部位的新分离菌种。
1.1.2 实验设备与试剂
德国布鲁克质谱仪,引入了法国梅里埃的VITEK2全自动化鉴定药敏仪及配套药敏卡(GN67、XN04和P639)。梅里埃的ATB药敏板条,MH以及HTM、血MH药敏培养基,二氧化碳培养箱和普通气体培养箱以及郑州安图Etest试条等。
1.2 方法
1.2.1 菌株鉴定与药敏
采用MALDI BiotypEr质谱仪鉴定法和VITEK2自动化鉴定药敏仪。梅里埃的ATB药敏板条,MH以及HTM、血MH药敏培养基,二氧化碳培养箱和普通气体培养箱以及郑州安图Etest试条等。药敏测试结果按照2021年CLSI M100文件的要求判断。 对商品化板卡上缺乏以及需要复核的抗菌药物,采取K-B方法或E试验补充药敏。
1.2.2 室内质控标准菌株
质控菌株粪肠球菌ATCC 29212;大肠埃希菌ATCC 35218;金黄色葡萄球菌ATCC 29213;大肠埃希菌ATCC 25922;ATB链球菌药敏ATCC 49619;铜绿假单胞菌ATCC 27853;金黄色葡萄球菌ATCC 25923;ATB FUNGUS3菌药敏ATCC 22019;ATCC 6258和ATB嗜血球菌和布兰汉菌药敏ATCC 49247[7-9]。
1.2.3 统计学方法
采用WHONET 5.6软件进行相关数据分析。
2 结 果
2.1 细菌构成情况
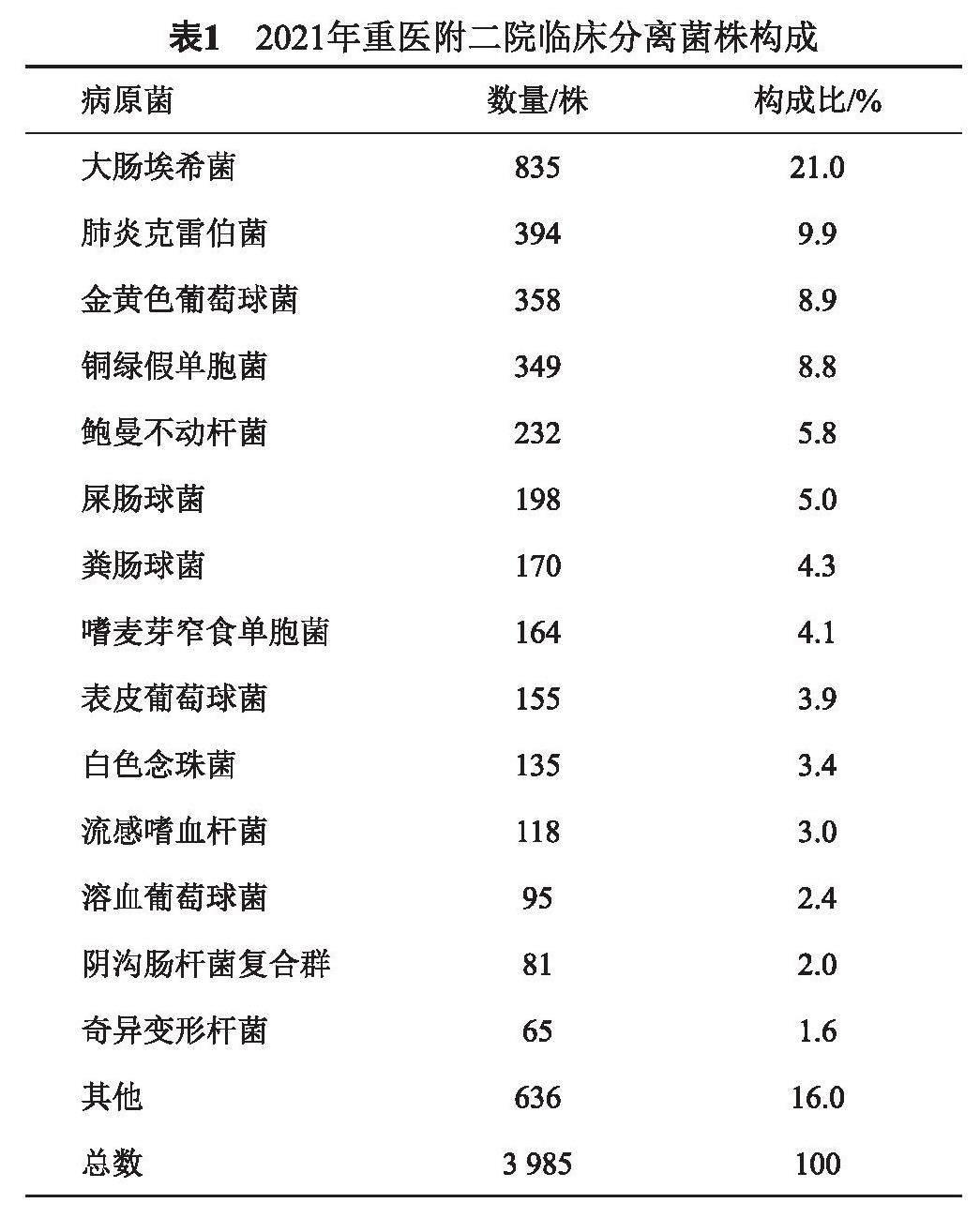
2021年本院渝中院区共收集3 985株非重复细菌,分离前十位的细菌分别是:肠杆菌目中大肠埃希菌21.0%(835/3 985)、肺炎克雷伯菌9.9%(394/3 985)、金黄色葡萄球菌8.9%(358/3 985)、铜绿假单胞菌8.8%(349/3 985)、鲍曼不动杆菌5.8%(232/3 985)、 屎肠球菌5.0%(198/3985)、粪肠球菌4.3%(170/3 985) 、嗜麦芽窄食单胞菌4.1%(164/3 985)、表皮葡萄球菌3.9%(155/3 985)、白色念珠菌3.4%(135/3 985)。本研究中检出率最高的前五位阴性菌细菌分别是大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌和嗜麦芽窄食单胞菌。检出率最高的前五位病阳性菌依次为金黄色葡萄球菌、屎肠球菌、粪肠球菌、表皮葡萄球菌和溶血葡萄球菌,具体数据见表1。
2.2 细菌标本来源情况
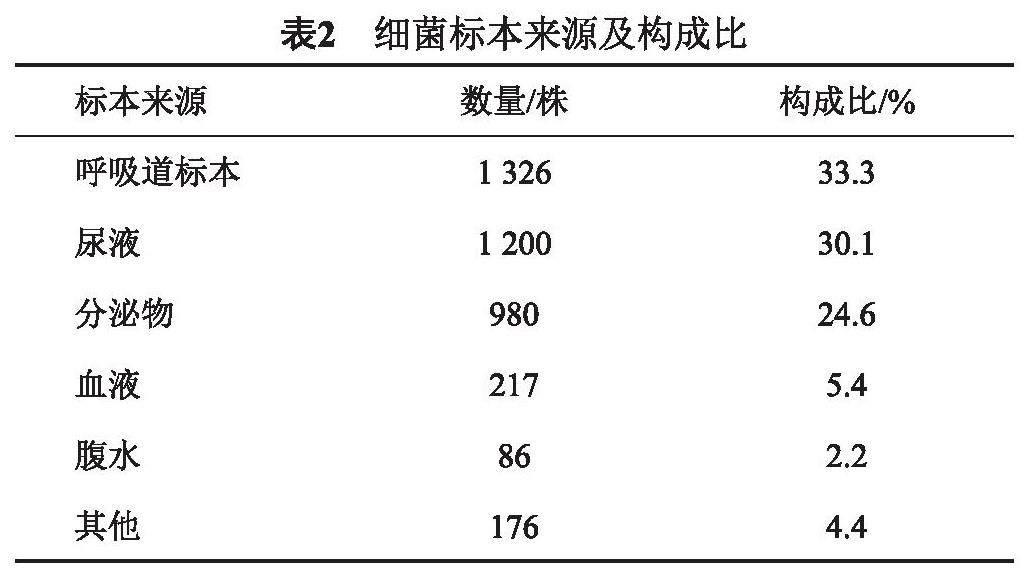
细菌标本来源于呼吸道样本占比最多33.3%,其次为血液的30.1%,分泌物标本的则为24.6%,具体数据见表2。
2.3 细菌科室来源情况
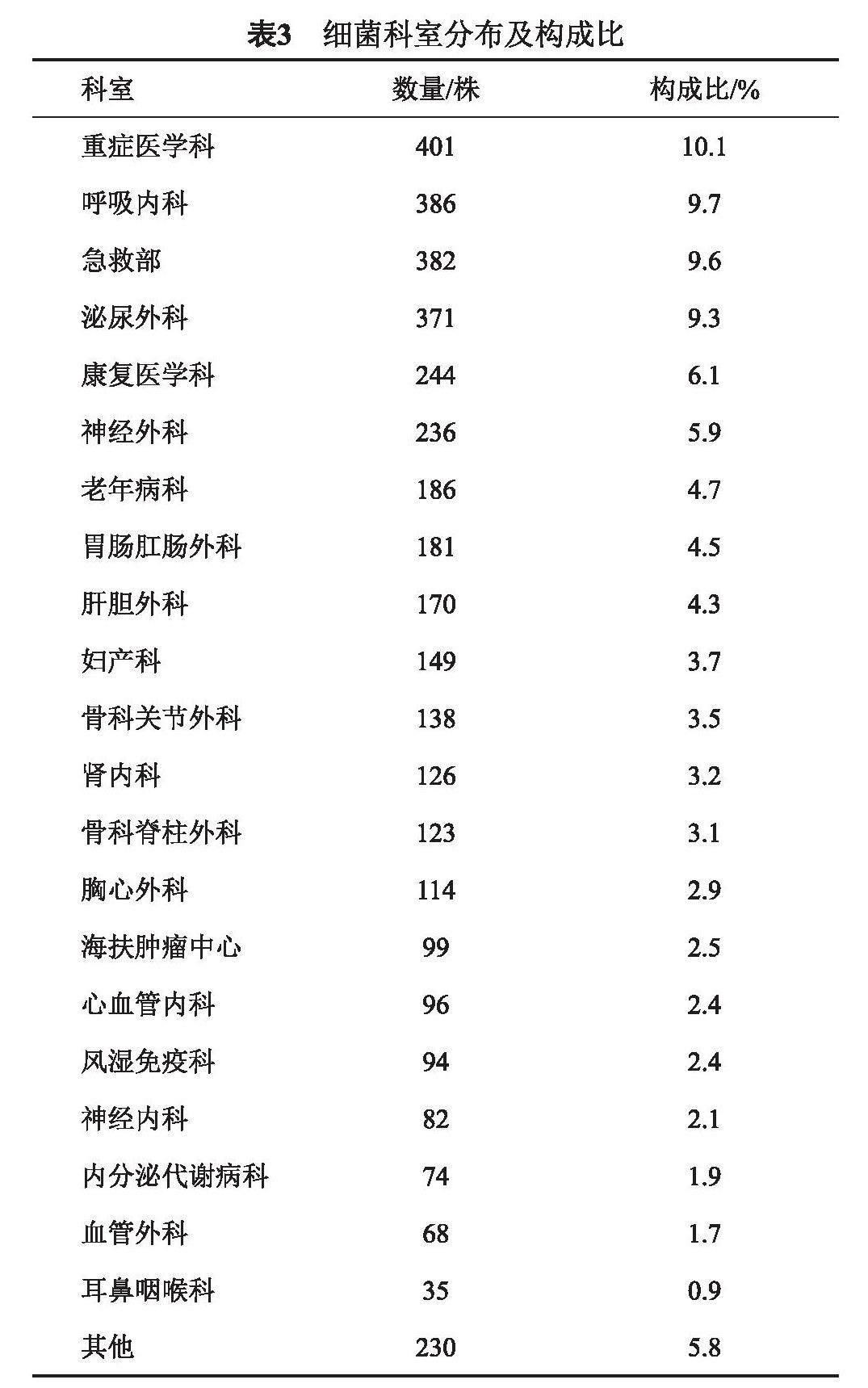
分离菌主要来自于重症医学科占10.1%,呼吸内科占9.7%,以及急救部、泌尿外科、康复医学科、神经外科、老年病科、胃肠肛肠外科、肝胆外科分别占比9.6%、9.3%、6.1%、5.9%、4.7%、4.5%。具体数据见表3。
2.4 葡萄球菌属敏感性与耐药率
本次检出葡萄球菌属共有712株,其中甲氧西林耐药金黄色葡萄球菌(MRSA)和甲氧西林耐药凝固酶阴性葡萄球菌(MRCNS)检出率依次为29.3%(105/358)和73.4%(248/354),MRCNS中对抗菌药物左氧氟沙星的耐药性最高达69.6%、复方磺胺甲恶唑耐药性最高为26.5%,对利福平耐药比最低为18.1%,而MRSA对复方磺胺甲恶唑和利福平的耐药比低依次为10.5%和9.5%。具体数据见表4。
2.4.1 肠球菌细菌的耐药率与敏感率
413株肠球菌属细菌中,粪肠球菌检测出47.9%(198/413),屎肠球菌检测出41.2%(170/413)。其中粪肠球菌检测出利奈唑胺耐药比为17.7%,对替加环素和万古霉素全敏感。利奈唑胺在屎肠中的耐药比为0.6%,出现耐药的万古霉素比为1.2%与替考拉宁一致。具体数据见表5。
2.4.2 链球菌的耐药率
检测出117株链球菌中万古霉素及利奈唑胺全敏感,41株肺炎链球菌中发现红霉耐药性97.4%、四环素耐药率75.0%,同时敏感的青霉素G比率为97.5%。无乳链球菌56株中对红霉素耐药为92.0%,青霉素G100.0%敏感,克林霉素耐药为84.3%,青霉素体外药敏结果均是E试验的产物。具体数据见表6。
2.5 阴性杆菌抗菌药物的敏感性与耐药率
2.5.1 肠杆菌目细菌
肠杆菌目细菌对酶抑制剂复合物中氨苄西林/舒巴坦的耐药性相对较好,对替加环素和碳青霉烯类以及阿米卡星等的耐药性度则最低(≤15.0%)。大肠埃希菌对氨苄西林耐药为84.8%,环丙沙星耐药为56.7%、左氧氟沙星耐药54.0%,碳青霉烯类耐药肠杆菌目细菌(CRE)中大肠埃希菌的检出率和超广谱β-内酰胺酶(ESBL)阳性率则依次为0.9%和49.6%,对碳青霉烯类药物耐药最低。肺炎克雷伯菌ESBL阳性率为34.5%,CRE检出率为12.5%,可见肺克细菌耐药性总体上小于大肠埃希菌,而CRE的检出率明显超过了大肠埃希菌。阴沟肠杆菌CRE检出率为7.7%,奇异变形杆菌对亚胺培南的MIC值趋势增高。具体数据见表7。
2.5.2 非发酵革兰阴性杆菌
鲍曼不动杆菌中耐碳青霉烯类鲍曼不动杆菌(CRAB)为75.7%,头孢哌酮/舒巴坦敏感占26.8%、耐药占61.8%,对亚胺培南耐药为75.7%,对美罗培南耐药为75.2%。由于仪器方法学限制,非敏感的替加环素未检出,但所有通过仪器法对替加环素试验不敏感的菌株均已通过纸片法复核。铜绿假单胞菌中耐碳青霉烯类铜绿假单胞菌(CRPAE)检出率为23.5%,对头孢哌酮/舒巴坦敏感占72.2%,耐药占12.8%,对阿米卡星耐药占0.6%,对美罗培南耐药占22.4%,对亚胺培南耐药占23.5%。而嗜麦芽窄食单胞菌体外药敏性试验对所测试抗菌药物的耐药率也相对较低,对左氧氟沙星耐药为9.3%。具体数据见表8。
2.6 流感嗜血杆菌
分离出流感嗜血杆菌115株,其中产β-内酰胺酶菌株的检出率为24.3%(28/115),氨苄西林耐药76.2%。具体数据见表9。
3 讨论
本研究分析发现,重庆某三甲综合医院在2021年的临床标本中分离出非重复细菌共3 985株,细菌来源科室主要为重症医学科占10.1%,其次主要为呼吸内科、急救部,泌尿外科分别占9.7%,9.6%、9.3%。研究表明,ICU患者感染的发生概率较高,可能原因与ICU患者长时间住院且身体免疫力低下,长期使用广谱抗菌药物治疗或接受有创操作(如深静脉置管、气管切开及气管插管)等有关[9-11]。
在葡萄球菌中MRSA和MRCoNS细菌是造成医院内感染的常见致病菌属,本实验MRSA和MRCNS中的发生率依次为29.3%和79.4%,对抗菌药物左氧氟沙星的耐药性最高达69.6%、复方磺胺甲恶唑耐药性最高为26.5%。虽然糖肽类抗菌药一直是在MRSA和MRCNS中严重感染者的首选抗菌药,但目前在国外也已有对万古霉素耐药的金黄色葡菌球菌检出的报告,所以,在临床应重视并规范糖肽类抗菌药的应用范围[10-12]。
肠球菌是尿道感染以及皮肤软组织感染常见的分离菌,本研究共检测出413株肠球菌,其中粪肠球菌检出率47.9%(198/413),屎肠球菌检出率41.2%(170/413)。粪肠球菌中检测出利奈唑胺耐药为17.7%,而未发现对替加环素耐药的病原菌同时也未发现与万古霉素耐药的细菌。利奈唑胺在屎肠中的耐药比为0.6%,万古霉素耐药1.2%,替考拉宁耐药1.2%,耐万古霉素肠球菌(VRE)与重庆地区的检出相近[11-13]。然而耐药肠球菌的出现,临床医生在采取万古霉素对革兰阳性球菌抗感染治疗时需谨慎,其原因可能与相关毒力性状的高流行率有关 [13-15]。
肠杆菌目细菌对酶抑制剂复合物中氨苄西林/舒巴坦的耐药性相对较好,对替加环素耐药率比较低,碳青霉烯类抗菌药对肠杆菌目细菌的耐药性小于15%,大肠埃希菌中CRE的检出率和ESBL阳性率依次为0.9%和49.6%,对氨苄西林耐药84.8%,环丙沙星耐药为56.7%、左氧氟沙星耐药54.0%,可见对碳青霉烯类药物耐药最低,与全国耐药监测网水平接近[15-16]。肺炎克雷伯菌中ESBL阳性率为34.5%,CRE为12.5%,两种菌株对哌拉西林-他唑巴坦和头孢替坦的耐药都小于20.0%,但肺炎克雷伯菌中CRE的检出率却明显超过了大肠埃希菌。阴沟肠杆菌中CRE为7.7%,奇异变形杆菌对亚胺培南的值MIC趋势增高,该菌株可能利用非产碳青霉烯酶作用而使MIC水平增高。由于多重耐药不断出现,仍需要密切监测ESBL阳性、耐碳青霉烯类肺炎克雷伯菌(CRKP)的流行病学,加强对抗菌药物的监管,使其延缓流行病学及传播[17-19]。
鲍曼不动杆菌也与院内感染息息相关,鲍曼不动杆菌的耐药机制主要与细菌外膜通透性减少、DNA中的gyrA基因突变、细菌膜的形成、向外排泵的产生、金属酶、高产AmpC酶以及β-内酰胺酶的形成等原因密切相关[18-20]。在实验中检测出的非发酵鲍曼不动杆菌对头孢哌酮/舒巴坦敏感率最高为26.8%、耐药比最高为61.8%、对亚胺培南和美罗培南的最高耐药率分别为75.7%和75.2%,由于仪器方法学限制,对替加环素不敏感的菌株均通过纸片法复核。铜绿假单胞菌中CRPAE检出率为23.5%,对亚胺培南耐药23.5%,头孢哌酮/舒巴坦耐药12.8%、72.2%敏感性,对美罗培南耐药率22.4%,阿米卡星耐药0.6%。
流感嗜血杆菌通常寄居在机体的口腔或鼻咽喉处,当身体虚弱及免疫力弱时更易被感染。而抗菌药的正确应用对有效诊断流感嗜血杆菌感染有着重要意义[20],本实验检测出流感嗜血杆菌共计115株且对氨苄西林耐药为76.2%,而对二代头孢菌素类头孢呋辛以及头孢克洛超过1/2的耐药性,在临床经验性的抗感染治疗中需谨慎使用。另外,在本实验中流感嗜血杆菌对氧氟沙星、氯霉素、四环素等的灵敏度也很好,与韦忠厅[21]的实验结论相近。
综上所述,做好抗菌药品使用控制以及定期对临床分离细菌的敏感性以及耐药性进行监测分析至关重要。医院应定期对各科室中碳青霉烯类、替加环素等抗菌药的临床应用状况开展专门管控。加强检验与临床沟通做好微生物细菌耐药监测工作的分析,同时进一步完善家庭卫生、个人卫生、饮水和隔离措施等,对于延缓多重耐药菌株的出现有着重大作用[21-23]。
参 考 文 献
贾征. 抗生素耐药性防治措施[J].国外医药抗生素分册, 2019, 40(1):5-8.
王嵩宇, 张雪云. 2016至2019年至年某三甲医院常见病原菌分布及细菌耐药性变迁[J].沈阳医学院学报, 2022, 24(1):40-45.
胡志军, 潘恺, 潘晓龙, 等. 2017年安徽省某三甲医院细菌耐药性监[J].中国抗生素杂志, 2019, 44(2):248-253.
穆汇, 胡江, 尹艳萍. 某院2016—2019年临床病原菌分布及耐药性监测数据分析[J].检验医学与临床, 2021, 18(9):1226-1230.
冷静, 孙敦毅, 朱玉琴, 等. 某院2016—2017年ICU医院感染病原菌分布及耐药性[J].贵州医药, 2019, 43(4):630-632.
李光灿, 王红苹, 程林, 等. 2017—2019年年重庆某三甲医院细菌耐药监测分析[J].安徽医药, 2022, 26(7):1474-1479.
CLSI.Performance standards for antimicrobial susceptibility testing. 31sted. CLSI supplement M100. Wayne, PA: Clinical and Laboratory Standards Institute; 2021.[J]. Clin Lab Stand Inst, 2021, 1(31):1-57.
全国细菌耐药监测网.全国细菌耐药监测网2014-2019年耐碳青霉烯类肺炎克雷伯菌流行病学变迁[J].中国感染控制杂志, 2021, 20(2):175-179.
陈恩平, 胡旭钢, 李秀央, 等. 医院重症监护室院内感染及预后的影响因素分析[J].国际流行病学传染病学杂志, 2022, 49(3):192-195.
Mao J, Zhu Y, Wu H, et al. Visual analysis of research on multidrug-resistant bacteria in intensive care unit in China[J]. Zhonghua Wei Zhong Bing Ji Jiu Yi Xue, 2021, 33(5):587-592.
Joshi S, Shallal A, Zervos M. Vancomycin-resistant Enterococci: Epidemiology, infection prevention, and control[J]. Infect Dis Clin North Am, 2021, 35(4):953-968.
Shariati A, Dadashi M, Chegini Z, et al.The global prevalence of daptomycin, tigecycline, quinupristin/dalfopristin, and linezolid-resistant Staphylococcus aureus and coagulase-negative staphylococci strains: a systematic review and meta-analysis[J].Antimicrob Resist Infect Control, 2020, 9(1):56.
Jahansepas A, Aghazadeh M, Rezaee MA, et al. Occurrence of Enterococcus faecalis and Enterococcus faecium in various clinical infections: Detection of their drug resistance and virulence determinants[J]. Microb Drug Resist, 2018, 24(1):76-82.
张莉莉, 丁华夏, 辛佳桧, 等. 2020年新乡市某三级医院病原菌分布与耐药情况分析[J].临床医学研究与实践, 2022, 7(4):1-4.
An X, Xie W, Zheng X, et al. Detection and analysis of carbapenem-resistant Klebsiella pneumoniae resistance genes in five hospitals in Qingdao city[J].Zhonghua Wei Zhong Bing Ji Jiu Yi Xue, 2020, 32(2):145-149.
戴玮, 王詝, 徐绣宇, 等. 2019年重庆某三甲教学医院细菌耐药性监测[J].中国抗生素杂志, 2021, 46(2):143-148.
游义琴, 王晶晶, 王雪梅, 等. 2018年度某三甲综合医院常见多重耐药菌的科室分布特点及耐药性分析[J].国际检验医学杂志, 2020, 41(5):548-553.
刘文静, 徐英春, 杨启文, 等.2019年北京协和医院细菌耐药性分析[J].协和医学杂志, 2021, 12(2):202-209.
殷玉华, 吕朝阳, 刘明秀, 等. 某三级甲等综合医院-年鲍曼不动杆菌临床分布与耐药分析[J].湖北医药学院学报, 2019, 38(1):62-66.
王淑梅, 陈宏义, 胡媚, 等. 某三甲传染病专科医院-年病原菌分布及耐药性分析[J].江西医药, 2018, 53(11):1342-1344.
韦忠厅, 覃培栩, 高杨.柳州地区儿童呼吸道感染流感嗜血杆菌的流行病学特点及耐药性[J].检验医学与临床, 2022, 19(9):1252-1254.
孙永宁, 王福斌.浙江省宁波市第六医院铜绿假单胞菌的临床分布及耐药性分析[J].中国基层医药, 2019, 26(1):86-90.
张露丹, 周丹, 刘宝, 等. 2015-2019年贵州省某三甲医院分离细菌的分布及对常用抗菌药物的耐药率变化[J].贵州医科大学学报, 2021, 46(5):545-554.

