对比骨质疏松性胸腰椎压缩骨折应用PVP 与PKP 治疗的临床效果
张承峰 师艳芳 刘海婷
( 济南市章丘区中医医院, 山东 济南 250200 )
椎体压缩性骨折是骨质疏松症的常见并发症,引起椎体高度的丢失和后凸畸形,残留慢性腰背部疼痛,严重影响患者生活质量,甚至导致死亡。 当前针对骨质疏松性胸腰椎体压缩骨折的治疗,一般采用经皮椎体成形术治疗,术中可以将骨水泥均匀散布在患者的骨骼结构之中[1]。 对缓解骨质疏松性胸腰椎体压缩骨折、多发性骨髓瘤、血管瘤和转移性脊柱肿瘤等疾病引起的疼痛,具有值得肯定的治疗效果。 但有研究指出,经皮椎体成形术在缓解椎体骨折疼痛方面与非手术治疗相比无明显优势。 经皮椎体成形术治疗的缺点在于使用的水泥黏度不够高,容易导致骨水泥渗漏的问题[2]。 经研究发现,使用经皮椎体后凸成形术治疗骨质疏松性胸腰椎压缩骨折,具有较高的应用效果,保证了骨水泥的均匀散布,使术中出现骨水泥渗漏问题的概率降低。 经皮椎体后凸成形术与经皮穿刺椎体成形术同属于脊柱微创手术。 经皮椎体后凸成形术的作用原理,同样是通过骨水泥对椎体进行稳定,降低对椎体的受损压缩程度,减小骨折应力。 同时,通过热效应杀死末梢神经细胞,最大限度防止手术部分周围的细胞和组织受到刺激。 经皮椎体后凸成形术,可通过球囊增加施术空间,在营造低压注射环境的同时,还能够使骨松质更加紧密,对骨裂隙和静脉通路密封在一个固定的环境中,所以骨水泥注入量会有显著的增加,有助于降低骨水泥的渗漏率。 经皮椎体后凸成形术在球囊扩张的同时可以促进椎体高度恢复,矫正后凸畸形,同经皮穿刺椎体成形术相比,可以有效恢复椎体高度[3]。 现对骨质疏松性胸腰椎压缩骨折应用PVP 与PKP 治疗的临床效果进行了对比分析,现报告如下。
临床资料
1 一般资料:选取我院骨科2017 年3 月-2020年2 月收治的200 例骨质疏松性胸腰椎压缩骨折患者作为本次的研究对象。 随机分为2 组,每组各100例。 分别采用经皮椎体成形术治疗(PVP 组)、经皮椎体后凸成形术治疗(PKP 组)。 PVP 组男47 例,女53 例,平均年龄为(71.1 ±8.4)岁。 PKP 组男49 例,女51 例,平均年龄为(73.2 ±7.9)岁。 2 组患者性别、年龄等资料差异无统计学意义(P>0.05),表明本次研究具有学术价值。 本次研究经我院医学伦理委员会批准。 (1)纳入标准:患者均出现腰背部疼痛症状,正常的活动功能下降;患者均无心血管、呼吸系统、肝肾等重要脏器慢性疾病;入选患者均自愿参与,并签署研究知情书;所有患者均顺利完成手术,所有纳入患者均完成随访。 (2)排除标准:合并免疫系统疾病者;系统性疼痛患者;严重心血管或呼吸系统疾病者;认知障碍或交流困难者;不配合此次研究者;对骨水泥过敏的患者。
2 方法:PVP 组手术治疗具体方法。 患者在局部麻醉或全身麻醉后取俯卧位,经双侧椎弓根进行穿刺,穿刺过程应在X 线机的引导下进行。 透视下实施穿刺点标记,待麻醉起效后实施手术。 正位透视下穿刺套针经椎弓根穿入椎体内,并位于椎弓根外上缘位置,掌握针尖方向,并在此基础上实施缓慢进针,针尖至椎体前中1/3 处时,需正位透视针尖。上述流程完毕后,将针芯拔除,并插入扩张球囊,促进压缩椎体撑开,但该过程中需密切观察上下椎板状况,若产生异常破裂,需立即停止撑开。 调制骨水泥,在硬度适宜的状况下,于侧位透视下注入病椎。胸椎、腰椎注入量分别为3 -4ml、4 -6 ml 为宜,在骨水泥渗漏状况下停止,并插入针芯,在掌握骨水泥凝固完毕的基础上,将穿刺针拔除,并实施无菌包扎、穿刺止血。 同时手术过程中,对患者的各项生命体征保持监测,密切关注患者感受,积极鼓励其主诉。PKP 组手术治疗具体方法。 患者在局部麻醉或全身麻醉后取俯卧位,透视确认病椎标准正侧位投照方向,其中正位显示患椎上下终板呈一线影。 从椎弓根外上缘进针左侧10 点钟位,右侧2 点钟位,如椎体有病理性骨折穿刺方向平行于塌陷终板,当侧位针尖达椎弓根影1/2 处时,正位针尖达椎弓根影中线,当侧位针尖达椎体后缘时,经工作套管将可扩张球囊导入椎体,使其位于患椎前3/4 处,尽可能靠前放置。 连接压力注射装置,针筒内为欧乃派克10 ml,便于术中监测球囊扩张情况。 加压至344.74 kPa 时取出内芯,以利球囊向骨质疏松处扩张。 每注入0.5 ml 透视1 次,观察球囊扩张及患椎复位情况,并随时记录球囊压力与体积。 双球囊同时双侧扩张或单球囊双侧交替扩张行椎体后凸成形。 将调配好的骨水泥注入骨水泥推杆,待骨水泥处于拉丝期后期或团状期早期,经工作套管缓慢推入椎体,透视监测至充填满意,即将超出椎体范围时停止。 依次拨出套管,切口缝合1 针,敷无菌创可贴。 3 天后允许患者下地行走。
3 观察指标:(1)手术指标。 对术中的手术时间、X 线曝光次数、骨水泥注入量进行观察对比。(2)术后并发症发生率。 研究中所有病例均获得3-6 个月时间的随访,对2 组术后出现的骨水泥渗漏、经治或邻近椎体骨折、局部炎症反应等并发症的发生率进行对比。 (3)疼痛改善情况。 按照视觉模拟评分(VAS)对患者3 -6 个月间的疼痛程度进行评定。 该量表的评分范围是1 -10 分,分值越高表示患者的疼痛症状越严重[4]。 (4)腰椎功能恢复情况。 参照Oswestry 功能障碍指数对患者3 -6 个月间的腰椎功能恢复情况进行评定[5]。
4 统计学分析:采用SPSS25.0 软件对研究数据进行统计整理,计数资料以百分比(%)表示,用x2对其结果进行检验;计量资料以均数±标准差(±s)表示,用t对其结果进行检验。 以P<0.05 为判断统计学意义的标准。
5 结果
5.1 2 组手术指标对比:2 组骨水泥用量无明显差异(P>0.05)。 PKP 组手术时间、X 线曝光次数均明显高于PVP 组(P<0.05)。 见表1。
表1 2 组手术指标对比(±s)
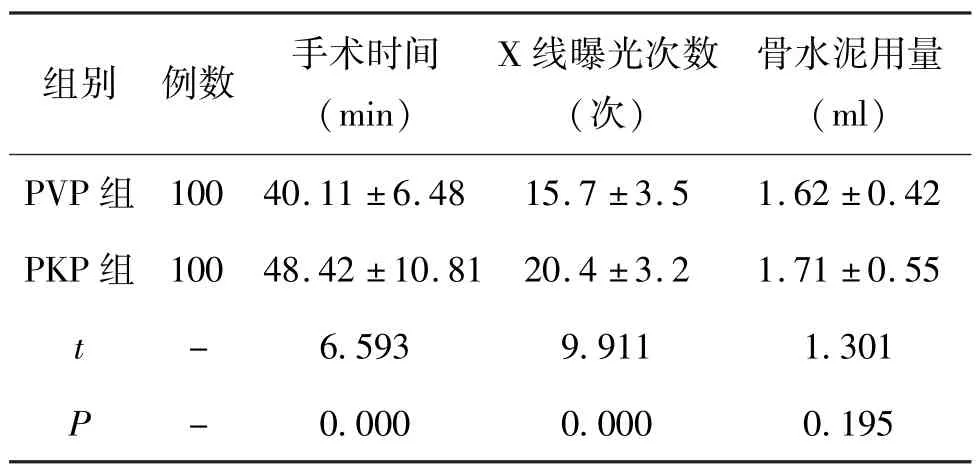
表1 2 组手术指标对比(±s)
组别 例数 手术时间(min)X 线曝光次数(次)骨水泥用量(ml)PVP 组 100 40.11 ±6.48 15.7 ±3.5 1.62 ±0.42 PKP 组 100 48.42 ±10.81 20.4 ±3.2 1.71 ±0.55 t - 6.593 9.911 1.301 P - 0.000 0.000 0.195
5.2 2 组术后并发症发生率对比:PKP 组骨水泥渗漏并发症发生率低于PVP 组(P<0.05)。 见表2。
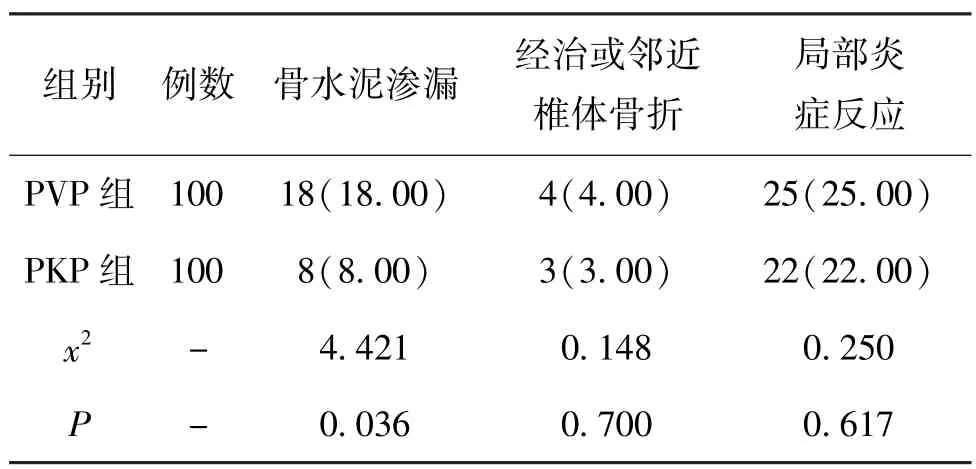
表2 2 组术后并发症发生率对比(n,%)
5.3 2 组疼痛改善情况对比:各时间段2 组疼痛改善情况,差异无统计学意义(P>0.05)。 见表3。
表3 2 组疼痛改善情况对比(±s,分)
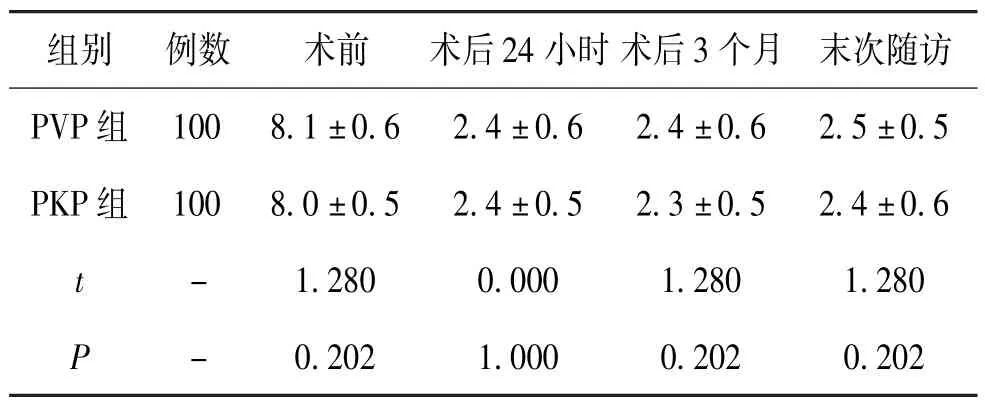
表3 2 组疼痛改善情况对比(±s,分)
组别 例数 术前 术后24 小时术后3 个月 末次随访PVP 组 100 8.1±0.6 2.4±0.6 2.4±0.6 2.5±0.5 PKP 组 100 8.0±0.5 2.4±0.5 2.3±0.5 2.4±0.6 t - 1.280 0.000 1.280 1.280 P - 0.202 1.000 0.202 0.202
5.4 2 组腰椎功能恢复情况对比:各时间段2 组腰椎功能恢复情况,差异无统计学意义(P>0.05)。见表4。
表4 2 组腰椎功能恢复情况对比(±s,分)

表4 2 组腰椎功能恢复情况对比(±s,分)
组别 例数 术前 术后24 小时术后3 个月 末次随访PVP 组 100 40.1±3.4 18.7±4.5 18.2±3.1 19.1±2.2 PKP 组 100 39.6±4.0 19.1±2.4 18.7±3.2 19.2±2.4 t - 0.952 0.784 1.122 0.307 P - 0.342 0.434 0.263 0.759
讨 论
现阶段国内人口老龄化趋势继续加深,骨质疏松性椎体压缩性骨折在中老年人群体中较为常见。因为中老年人群钙质异常流失加重,椎体部位更容易出现骨质疏松的问题[6-7]。 而骨质疏松又会导致人体椎体承重能力降低,遇外伤等破坏时的耐受能力大大降低,骨折风险升高,因此,也将骨质疏松性椎体压缩性骨折视作骨质疏松症的一类常见的并发症。 在发生骨质疏松性椎体压缩性骨折后,患者会出现明显的疼痛、活动受限症状。 如不能得到及时有效的治疗,患者的正常生活将受到严重影响,骨折严重甚至会威胁患者生命安全[8]。 目前除部分不宜手术患者会选择保守治疗外,还是建议患者接受手术治疗,使用骨水泥强化的内固定手术,帮助患者提升骨力学强度,早日恢复行动和生活能力。 通常情况下,认为开放性的手术适用于有神经压迫症状需行椎管减压者,通过一定的干预达到有效止痛、稳定病椎、减少病理性骨折发生、避免骨折引起神经损伤、提高生存质量、延长生命。 椎体后凸成形术是在“C”型臂X 线机透视下,经皮置入可扩张球囊,扩张后注入团状期骨水泥,达到治疗效果。 骨水泥的聚合热可破坏感觉神经末梢,因此止痛效果明显;对已有病理性骨折的椎体,球囊扩张能将病椎复位,固定骨折的同时恢复脊柱力线,避免根性疼痛和截瘫,骨水泥凝固后能强化病椎,起到即刻的力学稳定作用。对患者造成的创伤小,而且临床恢复更快。 更易受患者及其家属认可。
骨质疏松性的胸腰椎压缩性骨质,在X 线检查下可见明显的真空征。 为后续手术治疗过程中灌入骨水泥提供了清晰直观的视觉空间[9]。 经皮椎体成形术与经皮椎体后凸成形术在止痛机制上就有共同之处,但截至目前,相关研究并未对2 种手术方式的止痛机制阐明确切的观点。 目前最普遍认可的一种观点,认为可能为经皮椎体成形术与经皮椎体后凸成形术中,注入骨水泥带来的机械作用,将起到局部血管栓塞的效果,从而发挥局部止痛的功效;此外注入的骨水泥单体中,含有少量的细胞毒性,注入人体后可能对痛觉神经末梢带来一定程度的损伤,因此可以起到一定的止痛效果;骨水泥具有热效应,注入人体后将对病患病椎及其周围组织部分带来一定影响,可能对痛觉神经末梢带来一定程度的损伤,降低甚至是去除神经末梢对疼痛感受的敏感性;骨水泥注入人体之后,或多或少减轻了轴向应力带来的负担,使后椎体显微骨折得到固定,既能增强脊柱的稳定性,又能减少对椎体内的神经的刺激,综合作用下有助于促进病椎处的恢复,部分患者治愈后伤椎骨强度甚至可以超过原本的骨强度[10]。 目前阶段,采用PVP 治疗胸腰椎骨质疏松性椎体压缩骨折是主流的选择,在治疗过程中在椎弓两侧注入骨水泥,可以保证骨水泥在患者骨骼结构中均匀散布,可以大大降低从同一侧注入骨水泥带来的压力,手术方法的安全性较高。 可以缩短手术时间,减轻手术带给患者的伤害。 临床研究发现,使用PKP 治疗胸腰椎骨质疏松性椎体压缩骨折,同样可以达到较好的应用效果。 术中使用了黏度更高的骨水泥,改进了PVP治疗胸腰椎骨质疏松性椎体压缩骨折时,低黏度骨水泥引发的渗漏问题。 在既往对经皮椎体成形术与经皮椎体后凸成形术治疗骨质疏松性胸腰椎骨折的研究中,普遍认为经皮椎体成形术的作用局限在加固椎体上,手术并不具备恢复椎体高度的作用,因此部分患者在术后的恢复效果不甚理想。 而经皮椎体后凸成形术治疗骨质疏松性胸腰椎骨折,恢复椎体的高度的作用是比较显著的,术后可矫正后凸畸形,提升患者满意度。 但也有部分观点认为,以经皮椎体成形术与经皮椎体后凸成形术治疗骨质疏松性胸腰椎骨折,2 种手术方式对椎体高度恢复、后凸畸形矫正的效果差异其实并不是非常明显的。 分组对比研究中,发现经皮椎体成形术能使患者的疼痛VAS评分降低,有效缓解疼痛,让患者术后能尽早投入到下床活动和功能锻炼中,术后对椎体高度恢复、后凸畸形矫正的效果与经皮椎体后凸成形术近似相等[11]。 研究认为出现经皮椎体成形术导致部分患者术后椎体高度轻度丢失、椎体后凸角度部分加大,可能是因为球囊在强力撑开过程中,可以破坏周围的骨小梁结构,导致其力学性能及生化环境发生改变。本次研究结果显示,PVP 组手术时间、X 线曝光次数均明显低于PKP 组(P<0.05),2 组骨水泥用量无明显差异(P>0.05)。 这是由于PVP 治疗中注入了低黏度的骨水泥,手术流程简化、操作更简单[12]。 经皮椎体成形术与经皮椎体后凸成形术治疗骨质疏松性胸腰椎骨折中,骨水泥渗漏是手术最常见的并发症。既往研究针对术中骨水泥渗漏问题展开研究,将骨水泥渗漏问题分为5 大类,分别是:I 型(静脉内型),见于椎体血管瘤;II 型(椎旁型),见于椎体骨折,骨水泥漏向前方影响大血管;III 型(椎管内型),见于椎体后壁骨折或有椎弓根破裂者,骨水泥影响椎管内脊髓、神经;IV 型(间孔型),见于骨水泥漏向椎间孔影响神经根;V 型(椎间盘内型),见于有上终板破裂者。 骨水泥注射时的性状、注射量及病椎周壁有无破坏是发生骨水泥渗漏的主要危险因素。 本研究发现PKP 组骨水泥渗漏发生率低于PVP 组(P<0.05),是由于PKP 治疗使用的高黏度骨水泥,能够在短时间内转化为面团状态,并且在转化为固化状态后能维持更长的时间,在一定程度上降低了术中骨水泥渗漏并发症的发生率。 为了降低术中骨水泥渗漏问题的发生率,术前一定要注意加强影像学检查和手术技术。 根据术前CT 扫描了解病椎周壁的完整性,制定相应的穿刺方案。 穿刺针头应尽可能位于椎体前1/3 靠中央处,这是因为大多数情况下椎体引流静脉多位于椎体后1/3 处,这样穿刺有助于减少骨水泥的静脉渗漏。 需注意术中X 线动态监测,因为骨水泥往椎管前方或后方渗漏易损伤血管神经,而往侧方渗漏危险相对较小,一般选择侧位作为动态持续透视观察面。 术中需要准确把握骨水泥的注入时机,控制好骨水泥的注入量,防止骨水泥渗漏。 一般在骨水泥搅拌好4 -5 分钟进入拔丝期,在骨填充装置内不能滴出时可以作为灌注时机的良好把握参照。 由于疼痛程度和注射量不成正比,故不需追求填充量或后凸畸形的完全纠正,当骨水泥弥散接近椎体后壁或开始出现外漏时需立即停止注射。 骨质疏松性胸腰椎压缩骨折,致痛主要是由于椎体骨折后局部稳定性遭到破坏,局部压力、骨折端异常活动刺激椎体内神经末梢导致疼痛。 骨水泥注入椎体后,增强了椎体刚度和强度,增加了运动节段稳定性,且骨水泥具有热效应,使得周围骨组织及神经末梢坏死,从而缓解了患者疼痛,本次研究中术后2 组疼痛改善情况差异无统计学意义(P>0.05),提示2 种方式对患者疼痛状况的改善效果无差异,均具有较好的缓解疼痛效果。 这同以往其他人的研究结果一致[13]。 术后残余疼痛的并发症,其原因考虑为:椎体骨质疏松也导致了周围软组织及关节突关节的退变,骨折的同时也加重了这些结构的损伤。经皮椎体成形术与经皮椎体后凸成形术治疗骨质疏松性胸腰椎骨折的过程,可快速强化骨折椎体缓解疼痛,但并没有完全解决这种软组织病变所引起的腰背痛,从而出现残余疼痛。 为改善患者术后残余疼痛症状,可以考虑配合采用中频脉冲电离子疗法、轻柔手法与局部封闭或小针刀等方法,根据局部组织的病变特点,采用适宜的方式对症治疗。 研究中,2 组术后腰椎功能恢复情况差异无统计学意义(P>0.05)。 经皮椎体成形术是将骨水泥调和至液态流动期,以较高的压力通过弓根或直接注入椎体,达到治疗胸腰椎骨质疏松性椎体压缩骨折的目的。 经皮椎体后凸成形术,是通过球囊扩张将因骨质疏松骨折而塌陷的松质骨,挤压至椎体的上下终板及周围的骨皮质,既增加了椎体复位的有效性,又可矫正后凸畸形。 因此经皮椎体成形术和后凸成形术作为治疗胸腰椎骨质疏松性椎体压缩骨折的新型微创技术,均可明显缓解患者疼痛、稳定脊柱和改善功能。
综上所述,可知对胸腰椎骨质疏松性椎体压缩骨折患者,应用经皮椎体成形术与经皮椎体后凸成形术治疗,均可以起到改善患者的骨折疼痛感受,促进患者功能恢复的作用。 使用经皮椎体成形术治疗能降低术中骨水泥渗漏的发生率,而经皮椎体后凸成形术治疗能够减少术中患者X 线曝光次数,手术时间更短。 2 种治疗方式安全而又有效。 经皮椎体后凸成形术治疗骨质疏松性胸腰椎骨折,近几年才在本院引进使用,本研究中纳入例数较少,得到的研究结果存在一定的局限性。 研究中发现使用经皮椎体成形术与经皮椎体后凸成形术治疗骨质疏松性胸腰椎骨折,对患者应用效果的不同可能是受到患者对疾病的认知水平、自觉功能锻炼情况等因素有关,而并不是与治疗方式直接相关的。 所以在接下来的研究中,应逐渐扩大纳入的样本数量,增加随访时间,考虑更多可能影响治疗效果以及患者伤椎功能恢复的因素,对经皮椎体成形术与经皮椎体后凸成形术治疗骨质疏松性胸腰椎骨折的近远期效果、术后并发症情况、术后疼痛程度等影响进行进一步的研究,希望可以继续提升研究工作的准确、有效性,为患者提供更高质量的医疗卫生服务。

