川黄方联合中医外治法治疗2~4期慢性肾脏病的临床研究
袁喆平,魏 丽,汤志奇,王 骞,陶灵佳,龚学忠
(上海中医药大学附属市中医医院,上海 200071)
慢性肾脏病(chronic kidney disease,CKD)是由于各种因素导致肾脏出现慢性进行性损害,无法保持其正常生理功能,从而引起代谢产物的潴留和水电解质及酸碱失衡,该病现已成为继心脑血管疾病、肿瘤及糖尿病之后的又一个严重威胁人类健康的重要疾病。CKD病变进展一旦进入终末期肾病,患者需要依靠血液净化、腹膜透析、肾移植来延缓病情,延长患者的生命[1-2]。长期维持性血液透析会引发多种并发症,肾移植受肾源紧张、设备、费用等因素的限制[3-4],因此在CKD早中期抑制慢性肾功能不全进一步发展尤为关键。对于CKD中早期患者,目前西医对症治疗措施及疗效有限,而中药及中医外治法在保护肾功能、延缓CKD进展、减轻疾病痛苦、改善生活质量等方面具有独特优势。本研究通过比较不同时节(三伏天和非三伏天)开展川黄方联合中医外治法及西医常规治疗与单纯西医常规治疗CKD 2~4期患者的疗效,进一步明确中医治疗CKD的优势,现将结果报道如下。
1 资料与方法
1.1诊断标准 CKD 2~4期西医诊断参照美国肾脏病基金会(K-DOQI)指南中的标准[5],即肾小球滤过率(eGFR)在15~60 mL/(min·1.73 m2)之间。中医辨证分型参照《中药新药临床研究指导原则(试行)》[6]及《慢性肾衰竭的诊断、辨证分型及疗效评定(试行方案)》[7],属于脾肾亏虚、毒瘀互结证:主症为倦怠乏力或气短懒言,恶心呕吐,面色晦暗,腰膝酸软;次症为脘腹胀满,食少纳呆,肌肤甲错,舌苔厚腻,舌质紫暗或有瘀点瘀斑。符合主症4项和次症1~2项即可诊断。
1.2纳入标准 ①符合 CKD 2~4期的诊断标准;②符合脾肾亏虚、毒瘀互结证的中医辨证标准;③年龄18~75岁;④患者自愿参加本次研究,并签署知情同意书。
1.3排除标准 ①准备妊娠和妊娠以及哺乳期妇女;②合并其他严重疾病急需立即治疗者;③已行肾移植,或准备行肾移植者;④需立即进行肾脏替代治疗者;⑤3个月内曾经参加过其他临床试验或正在参加其他药物临床试验者。
1.4剔除标准 ①纳入后复核发现不符合纳入标准者;②对治疗药物过敏者。
1.5一般资料 选取2019年5月—2021年12月在上海中医药大学附属市中医医院住院及门诊治疗,临床明确诊断为CKD 2~4期且辨证为脾肾亏虚、毒瘀互结证患者120例,随机分为对照组、治疗1组和治疗2组各40例。
1.6治疗方法 ①对照组:接受低盐、优质低蛋白饮食[蛋白质摄入量为0.6~0.8 g/(kg·d)],控制血压(90/60 mmHg<血压靶目标值<140/80 mmHg,1 mmHg=0.133 kPa),纠正水、电解质、酸碱平衡紊乱,纠正肾性骨病,改善贫血等常规基础治疗;口服α-酮酸(北京费森尤斯卡比医药有限公司,国药准字H20041442)2.52 g/次和包醛氧淀粉(天津太平洋制药有限公司,国药准字H12021136)10 g/次,均3次/d。②治疗1组:在对照组治疗基础上给予川黄方口服+中医外治法(双侧足三里穴穴位注射丹参注射液+川黄方水煎200 mL灌肠)干预。川黄方由制大黄、川芎、党参、陈皮、黄连、土茯苓等组成,每日1剂,水煎分2次餐后温服,每次200 mL,2周为1个疗程;于非三伏天隔日进行穴位注射和灌肠,6次为1个疗程。③治疗2组:在治疗1组治疗基础上加三伏贴治疗。三伏贴方(方同川黄方)适量打粉,予新鲜姜汁调和而成,1元硬币大小敷双侧肾俞穴、神阙穴,每次贴敷4~6 h。川黄方用法同治疗1组;于三伏天隔日进行穴位注射、川黄方灌肠及三伏贴治疗,6次为1个疗程。
1.7观察指标
1.7.1肾功能指标 治疗前及治疗2周后检测3组血尿素氮(BUN)、血肌酐(SCr)、血尿酸(UA)、eGFR。
1.7.2中医症状积分 治疗前及治疗2周后对3组患者倦怠乏力、气短懒言、恶心呕吐、腰膝酸软、脘腹胀满、食少纳呆、肌肤甲错症状进行评分,根据临床症状的严重程度分为无、轻、中、重4级,分别记0,2,4,8分。
1.7.3临床疗效 治疗2周后根据以下标准评定3组临床疗效。显效:中医症状积分减少>60%,SCr降低>20%;有效:中医症状积分减少30%~60%,SCr降低10%~20%;稳定:中医症状积分减少<30%,SCr无增高或降低<10%;无效:中医症状积分无变化或增加,SCr增高。
1.7.4安全性指标 治疗前后检测肝功能、血常规、粪常规,记录不良反应发生情况。
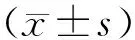
2 结 果
2.1一般资料比较 3组患者均完成研究。对照组男21例,女19例;年龄(63.9 ±10.3)岁。治疗1组男29例,女11例;年龄(62.2±9.2)岁。治疗2组男22例,女18例;年龄(63.1±7.6)岁。3组患者一般资料比较差异均无统计学意义(P均>0.05),具有可比性。
2.2肾功能指标比较 治疗2周后,3组BUN水平及治疗1组、治疗2组SCr、UA水平均较治疗前明显降低(P均<0.05),治疗1组、治疗2组eGFR均较治疗前明显升高(P均<0.05);3组治疗2周后BUN、SCr、UA、eGFR比较差异均无统计学意义(P均>0.05);3组SCr治疗前后差值比较差异有统计学意义(P<0.05),治疗1组、治疗2组SCr差值均明显高于对照组(P均<0.05),治疗1组与治疗2组比较差异无统计学意义(P>0.05)。见表1及表2。

表1 3组脾肾亏虚、毒瘀互结证慢性肾脏病患者治疗前后肾功能指标比较

表2 3组脾肾亏虚、毒瘀互结证慢性肾脏病患者SCr治疗前后差值比较[M(Q)]
2.3中医症状积分比较 治疗2周后,3组中医症状积分均较治疗前明显降低(P均<0.05),且治疗1组、治疗2组均明显低于对照组(P均<0.05),治疗2组明显低于治疗1组(P<0.05)。见表3。

表3 3组脾肾亏虚、毒瘀互结证慢性肾脏病患者治疗前后中医症状积分比较分)
2.4临床疗效比较 治疗2周后,3组临床疗效比较差异有统计学意义(P<0.05);治疗1组、治疗2组总有效率明显高于对照组(P均<0.05),治疗1组与治疗2组比较差异无统计学意义(P>0.05)。见表4。
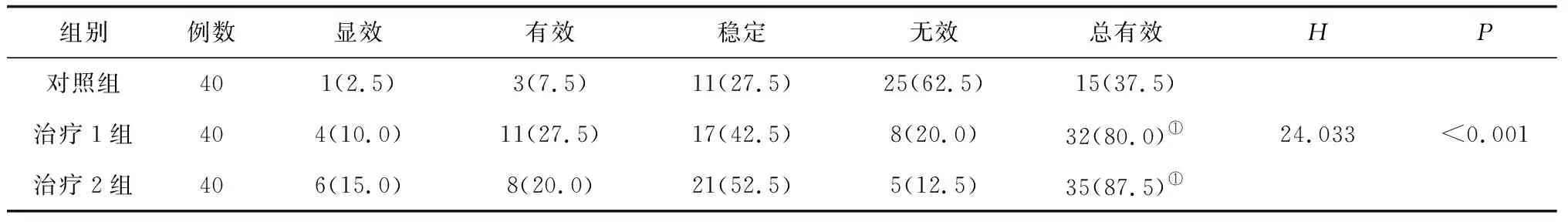
表4 3组脾肾亏虚、毒瘀互结证慢性肾脏病患者治疗2周后临床疗效比较 例(%)
2.5安全性 观察周期内,3组患者均未出现不良反应。
3 讨 论
有数据显示,我国CKD的总患病率已达10.8%,和欧美相近,总人数将近1.2亿[8]。CKD主要治疗包括控制原发病,避免和纠正可逆因素,防治并发症等,但单纯西医治疗疗效不满意。
中医古籍中未有明确与CKD对应的病名,根据其临床症状、疾病的转归和预后,可归属于中医学“溺毒”“关格”“癃闭”“水肿”等范畴。沪上已故名中医郑平东教授认为,“虚、浊、瘀、毒”为CKD四大病理基础,治疗上提倡“重视脾肾倡扶正,降低毒素擅泄浊”[9]。虚是导致CKD的主要病机,尤以肾虚为主,古人有云“乙癸同源”“水火相济”“心肾相交”,亦有“肾为先天之本,脾为后天之本”“肺为气之主,肾为气之根”等相关阐述,体现了肾与心、肝、脾、肺等脏腑密不可分的关系。因此肾虚日久,五脏六腑如心、脾、肺、肝均可受累。水湿痰浊是病理产物,因津液不能被正常地运化与输布而停聚于体内。肾主水,司开阖,故水湿痰浊的产生与肾密不可分。肾虚开阖失司,水湿内停,又因命门火衰,脾阳失运,“火不生土”,运化津液无权,水湿积聚,痰浊内生,流溢肢体。因此,水湿痰浊大多与正气虚衰交织在一起。在肾功能失调后,容易形成水湿痰浊,同时水湿痰浊又反过来进一步加重肾虚,水湿痰浊互结的表现常提示肾病发展至后期。瘀血亦是病理产物,可由气虚或气滞导致,或因脉络损伤,血溢经于脉外而导致,是加剧病情发展的重要因素之一。CKD的发生发展过程中,常常伴随着血瘀。毒,除了CKD患者体内代谢而产生的各类毒素如BUN、Cr和胍类等,还有各类药物的肾毒性,西药中如非甾体类抗炎药、氨基糖苷类抗生素、造影剂等,中草药如马兜铃类,都可导致肾功能损害。综合CKD的病因病机,治疗应以化湿泄浊为主,但不可攻伐太过,中病即止,视患者体质情况及病情的轻重来衡量标本缓急,谨慎使用攻下峻剂,临床上多配以清热解毒、活血化瘀且性缓之药来配合治疗[9]。
除了中药内服治疗CKD外,中医外治法因其优势也得到越来越多的认可。中医外治法可避免药物在肝脏代谢的首过效应,药物可以从皮肤、黏膜、经络被吸收,使身体内的浊毒从皮肤、大便排出,改善气血经络的运行,能延缓肾脏的纤维化进程,提高患者的生活质量[10]。中医外治法包括穴位注射、中药灌肠、穴位贴敷等。穴位注射即在穴位上注射适量药液,能持续刺激穴位,激发经气运行,调节免疫,改善瘀血的病理状态[11]。中药灌肠具有通腑泄浊之功,利用结肠黏膜的生物半透膜的特性,选取大黄等药物煎煮取液,在适宜的温度下保留灌肠,以加速尿素氮等毒素从大便排出[10]。
《内经》中提出了“天人相应”之说,即人与自然是一个和谐统一的整体。故可利用夏季机体阳气旺盛,体表经络气血旺盛的有利时机,在“三伏”时节进行中医治疗,可达扶正、祛寒、祛除冬病根因的作用。肾病患者大多肾气亏虚,阳气不足,从而导致气血推动无力,阳虚寒凝,浊瘀内阻,机体免疫力低下。三伏贴是以中医经络腧穴学为理论依据,在三伏天将药物制成膏直接贴敷于穴位来治疗疾病的一种疗法。相关研究表明,择时穴位贴敷可改善肾小球肾炎患者的肾血流,延缓病情进展,可稳定病情[12]。
川黄方是龚学忠主任在郑平东教授经验的基础上继承发扬拟定的经验方,以制大黄、川芎为主药,佐以党参、陈皮等。方中制大黄性寒味苦,解毒泄浊、活血化瘀为君;《本草新编》中有云:“其性甚速,走而不守,善荡涤积滞,调中化食,通利水谷,推陈致新。”川芎为血中之气药,既能行气止痛,又能活血化瘀,《本草汇言》:“其味辛性阳,气善走窜而无阴凝黏滞之态,虽入血分,又能去一切风,调一切气。”党参补脾益气,陈皮理气健脾,黄连、土茯苓共奏清利湿热之功。诸药同用,具有扶正泄浊、解毒化瘀的功效。现代药理学研究表明,大黄及其相关制剂能够促进肌酐、尿素的排泄,有效改善机体的氮质代谢,进而保护肾功能;川芎及其相关制剂能有效抑制血小板聚集,改善肾脏微循环及肾脏组织的缺氧、缺血,减慢肾小球硬化进展[13-14]。同时前期临床研究显示,川黄方能延缓CKD患者肾功能减退,疗效明显且安全[15-18]。
本研究观察了在川黄方内服的基础上配合穴位注射、中药灌肠、穴位贴敷治疗CKD 2~4期患者的疗效,结果显示中药内服联合外治法能改善肾功能,联合三伏贴治疗改善中医症状更有优势。提示中药内服联合外治法治疗CKD 2~4期是值得探讨的方向,后续有待随访观察长期疗效,并探讨其潜在的作用机制。
利益冲突:所有作者均声明不存在利益冲突。

