结构营养管理体系在老年胃癌术后患者中的应用
史丽艳,谢幼华,王 芳
(宜兴市人民医院 江苏宜兴214200)
胃癌在我国的发病率居高不下,主要采用手术切除方式,但手术创伤会加重患者机体营养消耗,同时因胃部切除降低胃储备能,因此营养摄入系统受到损害,恶性循环导致患者术后发生并发症[1]。如何增加胃癌术后患者早期营养成为热议话题,肠内营养支持以安全性高、与患者术后病理变化契合度较高等特点,成为胃癌术后患者较为理想的营养干预方案,但营养支持也存在并发腹泻或误吸等风险,使得营养护理效果较差,严重时危及患者生命[2]。本研究将结构营养管理体系应用于老年胃癌术后患者。现报告如下。
1 资料与方法
1.1 临床资料 将2018年1月1日~2021年4月30日收治的83例老年胃癌术后患者作为研究对象。纳入标准:年龄50~80岁;经病理检查确诊为胃癌;行外科手术切除术;术中或术后未给予免疫球蛋白制剂;术前未经免疫营养干预[3]。排除标准:合并其他重要器官衰竭;曾诊断为胃肠功能障碍;有手术禁忌证或凝血功能障碍;合并甲状腺功能异常或精神疾病;术前出现严重贫血;肠内营养干预期间发生肠梗阻;中途退出研究。随机分为对照组41例和观察组42例。对照组男27例、女14例,年龄51~74(66.32±3.44)岁;胃癌分期:I期10例,II期20例,III期11例;不良生活习惯:吸烟20例,饮酒21例;观察组男27例、女15例,年龄51~75(66.12±3.40)岁;胃癌分期:I期10例,II期21例,III期11例;不良生活习惯:吸烟19例,饮酒23例。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理学要求。
1.2 方法
1.2.1 对照组 采用常规护理干预。定时检查鼻肠管,护理人员严格把控各项操作,对患者碰触过的物品需及时进行消毒[4]。
1.2.2 观察组 采用结构营养管理体系。
1.2.2.1 健康引导板块 护理人员按照健康引导板块执行鼻空肠营养管肠内营养支持标准,主要包括置管前营养支持的意义、置管操作及用途、药物类型及不良反应等。采用口头讲述、发放文件纸质健康引导手册、视频演示等方式向患者及家属介绍置管后注意事项,使其明白置管重要性[5]。
1.2.2.2 体位管理板块 增加肠内营养的体位管理,护理人员要勤观察患者体位,应用量角器对床头提升角度进行精准控制。护理人员询问患者自感最合适的角度,按照患者的舒适感受调整床头角度。
1.2.2.3 温度管控板块 37 ℃ 是最接近人体胃肠道的温度,忽高忽低都会引发患者出现不适或刺激等安全风险,因此肠内营养制剂应使用恒温加热器,以达到恒温状态[6]。应用加热器时应避免皮肤烫伤等不良事件,同时在输液管加热位置应间歇性更换,避免输液管发生软化等不良情况。通过上述管控措施可有效降低温度不合适引发的患者舒适感下降或不良反应。
1.2.2.4 浓度和速度管理板块 患者接受肠内营养制剂的浓度和速度有个体化差异,故视患者身体耐受情况进行调整。基础的营养制剂包括瑞代、能全力等,因其浓度较大,故输入速度比较缓慢。使用当天对营养液做好稀释准备,待完成稀释后将营养液浓度控制在原浓度的75%内,其输入速度要以减少患者恶心、腹痛等不良症状为准。
1.2.2.5 观察和记录板块 设计经鼻空肠营养管肠内营养干预记录本,置于患者病床上方。详细记录患者肠内营养支持的初始时间、每日输入量、浓度及速度等。
1.2.2.6 质量控制板块 成立胃癌术后早期经鼻空肠营养管肠内营养结构护理管理体系。首先由营养师制订个性化营养方案,护士每日按照营养计划表及患者耐受情况实施营养,后按照医院护理三级管控模式实施。具体管控人员:护士长每日至少管控1次,利用肠内营养支持的床旁时间对患者进行询问,以获得有效信息;N3~N4级护士每日上午和下午各管控1次,分别在交接班时进行观察和记录,不仅要对上一班的营养护理进行查看,还要制订本班次的营养管理体系;N0~N2级护士实际操作肠内营养支持,定时巡视病房,并执行其他护理工作,按照患者身体变化进行记录和自检。各级管控责任人要对发现的问题给予快速有效的反馈并提出合理解决对策,做好纸质记录工作,提高结构营养管理质量。
1.3 观察指标 ①采用住院患者营养风险筛查表(NRS-2002)评估两组患者干预前后营养状态。≥3分,表示患者存在营养不良风险,需要进行营养干预;<3分,按照患者病情给予针对性营养制剂;<1分,通过口服制剂来弥补营养欠缺。②比较两组干预前后免疫功能指标,主要包括免疫球蛋白G(IgG)、免疫球蛋白M(IgM)、免疫球蛋白A(IgA)。③比较两组胃肠功能情况,包括首次肠鸣音恢复时间、首次排气时间及首次排便时间。
2 结果
2.1 两组干预前后营养状态评分比较 见表1。
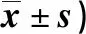
表1 两组干预前后营养状态评分比较(分,
2.2 两组干预前后免疫功能指标比较 见表2。

表2 两组干预前后免疫功能指标比较
2.3 两组胃肠功能情况比较 见表3。

表3 两组胃肠功能情况比较
3 讨论
胃癌是发生于患者胃黏膜上表皮的恶性肿瘤,具有较高的发病率,临床典型症状为恶心、呕吐等,患者体内肿瘤的不断增加,对患者胃功能有直接的影响[7]。临床治疗胃癌的常规手段是手术,可为患者带来良好效果,但由于胃部组织的部分切除,将引发患者体内营养摄入减少,发生营养不良,同时可引起患者免疫功能下降。此外,手术创伤也会影响患者细胞免疫功能,由于肠道细菌发生转移,肠源性感染等问题加重,逐渐引发肠黏膜感染、缺血及营养不良。有研究显示,免疫抑制与营养不良会使患者伤口愈合缓慢,且会增加患者被感染风险。如何缓解患者术后营养不良及对细胞免疫功能起到预防护理,已成为临床热议的话题之一[8]。
以往护理观念是在胃肠功能恢复后对患者实施肠内营养干预,早期给予鼻空肠营养管肠内营养会引发误吸、反流等并发症。而患者因为缺少相关专业知识,自我管理能力欠佳,护理观察记录不完整等都会引发并发症。因此,对患者实施术后有效的营养管理体系非常重要。针对胃癌术后患者早期给予肠内营养护理需要提高质量控制,结构性营养护理管理体系主要是利用体位管理、温度管理板块等提升患者的营养支持,从而促进患者术后营养恢复。
本研究结果显示,干预后,观察组住院患者NRS-2002评分低于对照组(P<0.05),观察组免疫功能指标优于对照组(P<0.05);观察组术后首次肠鸣音恢复时间、首次排气时间及首次排便时间均短于对照组(P<0.05)。表明在接受结构性营养管理体系后,患者胃肠功能均得到改善,通过系统化的板块管理,可让患者的营养摄入得到良好控制,避免发生营养不良等症状,同时根据患者身体恢复情况严格把控营养制剂的浓度和速度[9]。本研究采用结构营养管理体系,并将其分化成多个管理板块,护理人员对各个管理板块以简单的名称做好对应标记,同时匹配明确、清晰、实际的护理行为作依据,方便护理人员交接班,也利于记忆和工作执行更加顺利,进而更加高效地完成对患者的健康引导、体位管理、温度控制、浓度及速度的把控。
综上所述,对老年胃癌患者实施结构营养管理体系,可有效提升患者胃肠功能,改善患者营养状态及免疫功能。

