温阳益气汤治疗慢性心力衰竭患者的疗效观察
王环芬,陈美兰
温州市中医院老年医学科,浙江温州 325000
慢性心力衰竭是由心脏结构或功能性疾病导致心室充盈和射血能力受损而引起的一组临床综合征[1]。临床上治疗该疾病由短期改善血流动力学逐步转变为抑制交感神经兴奋、肾素-血管紧张素-醛固酮系统、强心、利尿、扩血管等治疗模式[2-3]。但药物治疗存在诸多不良反应,限制着临床应用。近年来中医药在治疗心力衰竭患者中发挥重要作用,如制附子、白芍、党参等在改善心肌状态方面效果较好[4-5]。中医将心力衰竭归属于“喘症”“心悸”“水肿”等范畴,病机为本虚标实,故而认为心力衰竭治疗的关键在于补虚固本,缓解运血无力、心络瘀阻[6]。多项研究认为通过益气活血药物可调节患者的心肌功能、减轻心脏负荷,继而改善临床症状[7-8]。本研究借鉴诸多经验对慢性心力衰竭患者采用益气温阳、活血利水的方法进行治疗,旨在改善患者预后。
1 资料与方法
1.1 临床资料
选取2018 年3 月至2020 年3 月温州市中医院收治的60 例慢性心力衰竭患者,按照随机数字表法将患者分为观察组和对照组,每组各30 例。观察组患者中男19 例,女11 例;年龄51~78 岁,平均(68.15±6.11)岁;病程3~10 年,平均(6.11±1.03)年;心功能分级:Ⅱ级12 例,Ⅲ级10 例,Ⅳ级8例。对照组患者中男17 例,女13 例;年龄50~74岁,平均(59.88±6.69)岁;病程4~10 年,平均(6.26±1.01)年;心功能分级:Ⅱ级11 例,Ⅲ级10例,Ⅳ级9 例。两组患者的一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
中医诊断参照《慢性心力衰竭中医诊疗专家共识》[9]。主症:喘息不能平卧、心悸、颜面及肢体浮肿、唇甲发绀;次症:大便溏泻、形寒肢冷、脉沉细无力或结代,舌体胖大、质淡。西医诊断参照《中国心力衰竭诊断和治疗指南2018》[10]中的判定标准。
1.3 纳入、排除标准
纳入标准:①符合中医(心肾阳虚型)、西医诊断标准;②年龄<80 岁;③35%≤射血分数<50%;④患者及其家属同意参与研究。排除标准:①接受中药汤剂治疗的依从性差;②妊娠期或哺乳期女性;③患者对该研究的药物过敏;④合并严重心律失常、电解质紊乱、严重酸碱失衡、严重感染疾病;⑤患有精神疾患,沟通困难;⑥合并严重肝肾功能疾病。
1.4 方法
1.4.1 对照组 对照组患者接受西医常规治疗。根据《中国心力衰竭诊断和治疗指南2018》[10]结合患者具体情况,尽早使用醛固酮拮抗剂、β 受体阻滞剂、血管紧张素转换酶抑制剂、血管紧张素Ⅱ受体拮抗剂、利尿剂等进行治疗,用药从最小剂量开始,根据患者耐受情况逐渐增加剂量,用药过程中密切监测药物的不良反应,跟踪随访1 年,记录患者的恢复情况。
1.4.2 观察组 观察组患者在对照组基础上给予温阳益气汤治疗。组方:桂枝9g,丹参15g,桃仁15g,川芎15g,生姜15g,人参20g,茯苓20g,泽泻20g,附片10g,甘草10g,黄芪30g;如患者上腹胀满、质硬痛剧、大便秘结、小便赤、恶心呕吐,可加半夏20g、黄芩20g、黄连6g、大黄10g、白芍15g;若患者口渴不喜饮水、上腹胀满、小便赤黄、舌红苔黄,可加用茵陈30g、龙胆草15g、栀子20g;若患者舌苔白腻、脉细濡、上腹部疼痛但喜按、胸闷气短、肢体乏力,加半夏20g、苍术20g,同时茯苓、泽泻剂量加倍。每剂药方煎取200ml,早晚各服1 次(100ml)。两组患者均连续用药6 个月。
1.5 观察指标
①中医证候积分:按照《中药新药临床研究指导原则》[11]进行判定。内容包括气短、乏力、肢体肿胀等中医证候积分,按照无、轻、中、重分别计0、2、4、6 分,分数越高则病情越重。②心功能分级:参照纽约心脏病协会(New York Heart Association,NYHA)心功能分级进行判定,其中Ⅰ级为患者有心脏疾病,但日常生活功能不受影响;Ⅱ级为患者体力活动受到轻微限制,从事一般体力活动时有轻微气喘等症状;Ⅲ级为患者体力受到明显限制,轻微活动即可引发心绞痛、气喘症状;Ⅳ级为患者不能从事任何体力活动,休息时即出现心力衰竭症状。③左心室泵血功能:采用左心室泵血功能指标评定患者心功能,包括左心室射血分数(left ventricle ejection fraction,LVEF)、短轴缩短率(fractional shortening,FS)、每搏输出量(stroke volume,SV)。④跟踪随访1 年,比较两组患者的心力衰竭再住院率。
1.6 统计学方法
采用SPSS 22.0 软件对数据进行统计学分析。符合正态分布的计量资料采用均数±标准差(±s)表示,比较采用t检验,计数资料采用例数(百分率)[n(%)]表示,比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者的中医证候积分比较
治疗后,观察组患者的气短、肢体肿胀、乏力证候积分均显著低于对照组(P<0.05),见表1。
表1 两组患者的中医证候积分比较(±s,分)
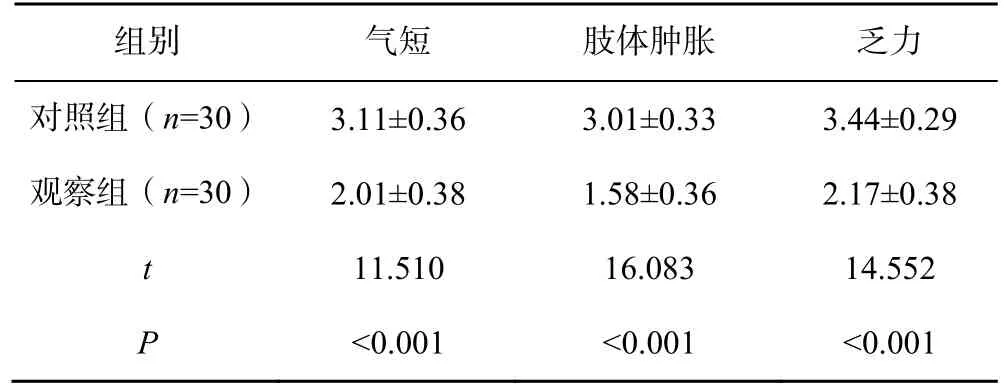
表1 两组患者的中医证候积分比较(±s,分)
2.2 两组患者的心功能分级比较
治疗后,观察组患者的心功能分级显著优于对照组(P<0.05),见表2。

表2 两组患者的心功能分级比较[n(%)]
2.3 两组患者的左心室泵血功能比较
治疗后,两组患者的LVEF、SV、FS 均显著高于本组治疗前(P<0.05),且观察组患者的LVEF、SV、FS 均显著高于对照组(P<0.05),见表3。
表3 两组患者的左心室泵血功能比较(±s )
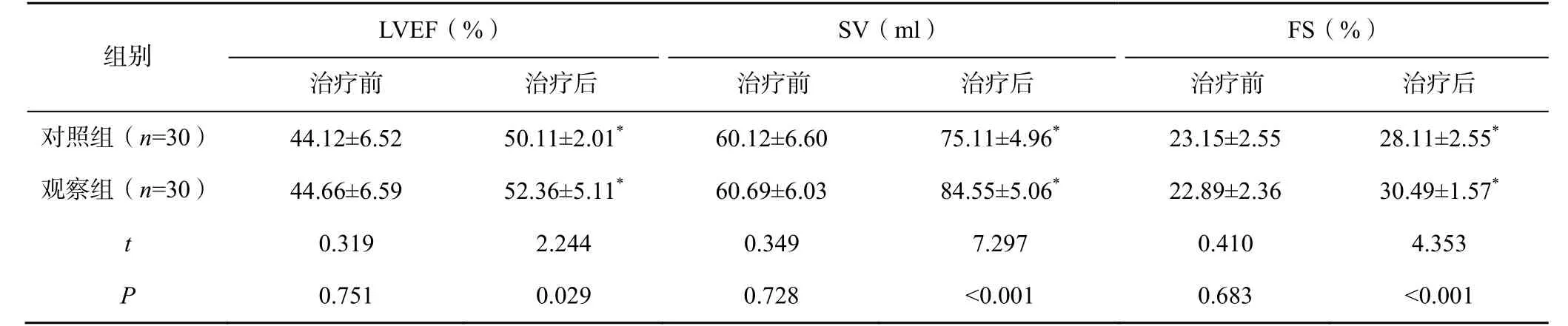
表3 两组患者的左心室泵血功能比较(±s )
注:与本组治疗前比较,*P<0.05
2.4 两组患者的心力衰竭再住院率比较
随访1 年,观察组患者的心力衰竭再住院率显著低于对照组(10.00%vs.33.33%,χ2=4.812,P=0.029)。
3 讨论
《灵枢·胀论》曰:“夫心胀者,烦心、短气、卧不安。”该疾病病因杂乱,可归结为五脏诸病,如心悸、胸痹、喘症、心痛、水肿、痰饮等,或与肾经亏损、精不化气、气阳亏虚有关,性质总属本虚标实[12-13]。研究证实中医药能改善心功能和血流动力学水平,缓解慢性心力衰竭患者的临床症状[14]。
本研究结果显示,观察组患者的中医证候积分、心功能分级均显著优于对照组,与既往研究结果相似[15]。温阳益气方中黄芪为君药,具有补气升气、固表止汗、利水消肿的效用。现代药理研究发现,黄芪中含有黄酮类化合物、生物碱、黄芪多糖等成分,可抗应激反应、提高机体免疫力、减轻心脏负担[15]。臣药为桂枝、人参、丹参、党参、川芎等,人参中的皂苷成分可减慢心率,降低周围血管阻力,减轻心肌耗氧量,增加心肌收缩力;丹参酮有利于改善机体微循环,扩张冠状动脉,降低耗氧量;川芎可抑制血小板的黏附作用[16]。白术、茯苓、泽泻等药健脾利水、通调水道、利水消肿、活血行气,与桂枝、黄芪联用可起到消补兼施的功效;白芍为佐药,可调和姜附的辛热问题,不至于伤阴,也可助苓术健脾消水。诸药配合应用可强心通脉、益气活血、通经活络、促进气血运行,有利于逆转心肌结构,恢复泵血功能,增加心输出量,改善患者的心室射血功能和心肌功能。
通常情况下,心肌能量的消耗与供给保持平衡,但心力衰竭患者由于心肌被严重损害,使得残存的心肌细胞数量减少,若要维持正常的泵血功能,则需异常拉伸心肌纤维,继而引发心腔增大,降低射血分数,进一步增加心肌能量的消耗[17]。通过温阳益气汤的使用,强化正性肌力作用,增加心脏输出量,促进血液供应恢复正常,有利于病理状态的改善。本研究结果显示,观察组患者的左心室泵血功能各指标均明显优于对照组。
本研究随访1 年发现,观察组患者的心力衰竭再住院率显著低于对照组。温阳益气汤具有强心通脉、益气活血的功效,方中人参、丹参、川芎等药物联合作用可增加冠状动脉血流量,调节机体功能,患者长久服用该药方后,身体功能得以改善,预后效果明显提高,使得再住院率降低。
综上所述,温阳益气汤治疗慢性心力衰竭患者可改善临床症状,促进心功能恢复,提高预后。

