运用PDCA提高食管癌营养不良患者营养支持合格率
杜亚娟 林慧娟 林勤
中国抗癌协会肿瘤营养专业委员会INSCOC研究表明:食管癌位居恶性肿瘤患者中,营养不良发生率居首位[1]。营养不良可降低肿瘤细胞对放疗及化疗的敏感程度;增加放疗摆位的误差,而影响放疗的疗效;增加治疗过程中的不良反应发生率;延长患者住院时间,延缓患者身体的康复;同时增加医疗相关费用,乃至降低患者治疗疗效及其生活质量[2]。目前,PDCA已运用于多个领域,在改进护理质量方面也是有效的[3]。为提高食管癌放疗期间营养不良患者营养支持合格率,厦门大学附属第一医院肿瘤放疗科从2020年1—6月开展提高食管癌营养不良患者营养支持合格率PDCA活动,取得了良好的效果,现将相关内容报道如下。
1 资料与方法
1.1 一般资料
将2019年7月—2020年6月在厦门大学附属第一医院肿瘤放疗科住院的食管癌放疗患者作为研究对象。(1)纳入标准:①病理确诊为食管癌;②放疗中;③经营养评定确定为营养不良的患者[患者提供的主观整体营养状况评量表(scored patient-generated subjective global assessment,PG-SGA)[4]评分≥4分];④精神、认知正常;⑤知情同意参与本研究。(2)排除标准:①合并全身其他系统严重并发症;②合并甲状腺功能亢进症、胃肠道疾病。将2019年7—12月收治的46例食管癌放疗中营养不良的患者作为对照组,将2020年1—6月收治的52例食管癌放疗中营养不良的患者作为试验组。对照组年龄52~79岁,平均(67.36±6.25)岁,其中男29例,女17例;试验组年龄51~81岁,平均(68.58±6.13)岁,其中男30例,女22例。两组患者年龄、性别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究通过厦门大学附属第一医院医院伦理委员会审批。
1.2 方法
1.2.1 对照组
采取常规的营养干预手段,(1)入院后护士使用PGSGA评定患者的营养情况,评分≥4分者早会进行交班;(2)医生开具相应的口服补充营养:肠内营养粉剂(商品名:安素,厂家:雅培,注册证号H20130320,药品规格:400 g/罐)、整蛋白型肠内营养剂(商品名:能全素,厂家:纽迪希亚,国药准字H20170172,药品规格:320 g/听)、肠内营养混悬液(商品名:能全力,厂家:纽迪希亚,国药准字H20030011,药品规格:500 mL/瓶)、肠内营养混悬液(商品名:百普力,厂家:纽迪希亚,国药准字H20010285,药品规格:500 mL/瓶)、肠外营养支持(医生根据患者营养需求开具)及管饲营养支持(能全力、百普力等);(3)护士常规给予营养宣教:饮食宣教;指导口服营养素的冲泡方法、每次引用的量、时间及可能出现的不良反应;管饲营养者由护士使用营养输液泵进行持续输注并关注是否存在喂养不耐受症状。
1.2.2 观察组
采用PDCA对患者进行营养干预的管理。
1.2.2.1 计划阶段 ( 1)分析营养支持合格率低的原因。成立PDCA管理小组:由2名临床医师,1名营养医师,1名药师,7名护士,1名行政管理人员组成。通过小组讨论、头脑风暴法深入分析营养支持合格率低的原因,运用80/20原则选定要因并对要因进行验证后得出营养支持合格率低的真因:①医护人员不了解营养支持具体执行方案及营养未达要求时的处理方案;②医嘱中热卡不能满足患者营养需求;③符合置管条件者无置入胃管医嘱;④营养(药品、食品)医嘱未开具;⑤未做个体化的饮食指导;⑥患者因素,知识缺乏、拒绝管饲营养支持。
(2)制定整改措施。PDCA小组成员根据营养支持合格率低的真因拟定相应的干预对策,组员对干预对策的有效性、经济性、可行性、可靠性进行评价,最终确定了5个有效的相关对策:①制定规范化诊疗流程、信息化办公化繁为简;②开展医护营养知识培训、重点关注营养不良患者;③改善不良反应、积极肠内营养治疗;④落实多元化健康宣教、跟踪患者营养状况;⑤加强患者的护理及相关健康教育,开展同伴教育[5],并且重视患者的心理护理,针对性地给予心里支持,从而提高患者治疗的依从性。
1.2.2.2 实施阶段 ( 1)制定标准化的营养干预实施流程,按照规范化的肿瘤营养示范病房标准[6]:以建立营养支持小组、建立肿瘤多学科综合诊治(multidisciplinary team,MDT)工作模式对患者进行营养状况的三级诊断及按五阶梯治疗模式进行营养干预,建立健全肿瘤患者营养随访制度、患者营养教育制度,具体的工作流程见图1。
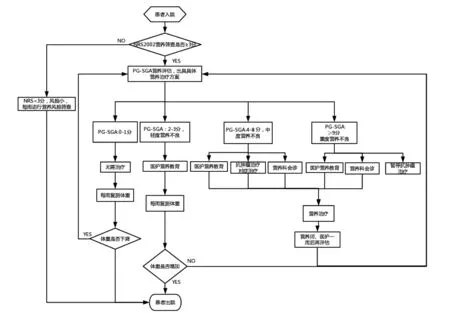
图1 肿瘤患者营养治疗流程图
(2)信息化办公化繁为简。与信息科合作制定电子化PG-SGA自评表单并制定表单预警功能,当PG-SGA评分≥4分时,医生医嘱信息系统自动弹跳预警。
(3)开展医护营养知识培训、重点关注营养不良患者。①开展营养筛查评估工具运用培训;②开展营养病房启动会;建立肿瘤营养患者的评估流程;③启用PG-SGA评分量表,PG-SGA评分≥4分患者晨会交班;④对于营养状况差的患者医生采取营养干预措施并于24 h内请营养科会诊。
(4)改善不良反应,积极肠内营养治疗。及时评估患者放化疗不良反应情况给予相应的对症处理;吞咽困难患者,护士根据改良洼田饮水试验[7]进行吞咽程度分级,给予相应的饮食指导,3级及以上予置入胃管,给予肠内营养支持。
(5)落实多元化健康宣教、跟踪患者营养状况。①与营养科、中医科合作每2周开展1次线上/线下集体患者宣教会。②每周开展1次同伴宣教的座谈会:首先,由同伴教育者向患者进行自我介绍,建立友好、信任的关系,并且可以互留联系方式;其次,告知患者放疗过程中可能出现的不良反应、留置胃管的感受及自行肠内喂养过程中碰到的问题及相关对应措施指导。③责任护士给予个体化健康宣教。④运用食物模型、膳食自评表[8]等进行个性化饮食指导。⑤每周复评营养状况,及时营养给予指导。⑥指导患者记录每日进食情况。
(6)自行设置问卷调查。调查内容包括:①是否了解营养支持的重要意义;②营养支持具体执行方案内容;③个体化的饮食指导内容;④营养未达要求时的处理方案。
1.2.2.3 检查阶段 PDCA管理小组采用自行设计的评价表定期对营养支持合格率、健康教育知晓率、肠内营养管置入率进行查检、总结与考核,并对查检结果进行详细的记录。
1.2.2.4 处理阶段 PDCA管理小组每月召集小组会议,反馈、讨论、分析及总结食管癌患者营养支持管理状况的相应查检结果,并对存在的不足之处制定整改措施、及时督导落实;对没有解决的问题,进入下一轮PDCA循环。
1.3 观察指标
(1)营养支持合格率指患者每日的营养摄入或营养干预能够满足肿瘤患者每日所需的营养[9]:能量需求量为25~30 kcal/(kg·d);蛋白质需求1.5~2.0 g/(kg·d)。营养支持合格率=营养支持合格人数/总人数×100%。②患者肠内营养支持率:本研究使用患者提供的主观整体营养状况评量表(scored patient-generated subjective global assessment,PG-SGA)进行营养评定,PG-SGA≥4分即定为营养不良,患者肠内营养支持率即进行肠内营养支持的总人数占营养不良患者的百分比。③比较PDCA实施前后患者血清白蛋白丢失差值。④医护人员对营养干预相关知识的掌握率。对肿瘤放疗科21名医护人员进行调研,自行设置问卷调查,调查内容包括:a.是否了解营养支持的重要意义;b.营养支持具体执行方案内容;c.个体化的饮食指导内容;d:营养未达要求时的处理方案。问卷计分方式如下:了解1分,不确定或不了解0分,总分0~4分,得分4分者代表掌握。医务人员对放化疗患者营养支持的知识掌握率=得分4分的人数/调查总人数×100%。
1.4 统计学方法
采用SPSS 17.0统计学软件分析,计数资料以n(%)表示,组间的比较采用χ2检验,计量资料以(±s)表示,组间比较采用独立样本t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者营养支持合格率比较
试验组营养支持合格率为42.3%,对照组营养支持合格率为21.7%,试验组营养支持合格率明显高于对照组,两组比较差异有统计学意义(P<0.05),见表1。

表1 两组患者营养支持合格率比较
2.2 两组患者肠内营养支持率比较
试验组肠内营养支持率为67.31%,对照组肠内营养支持率为26.09%,试验组肠内营养支持率明显高于对照组,两组差异有统计学意义(P<0.05),见表2。

表2 两组患者肠内营养支持率比较
2.3 两组患者血清白蛋白比较
放疗前及放疗后两组患者血清白蛋白比较差异无统计学意义(P>0.05);试验组放疗前后血清白蛋白丢失值低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者血清白蛋白比较(g/L, ±s)
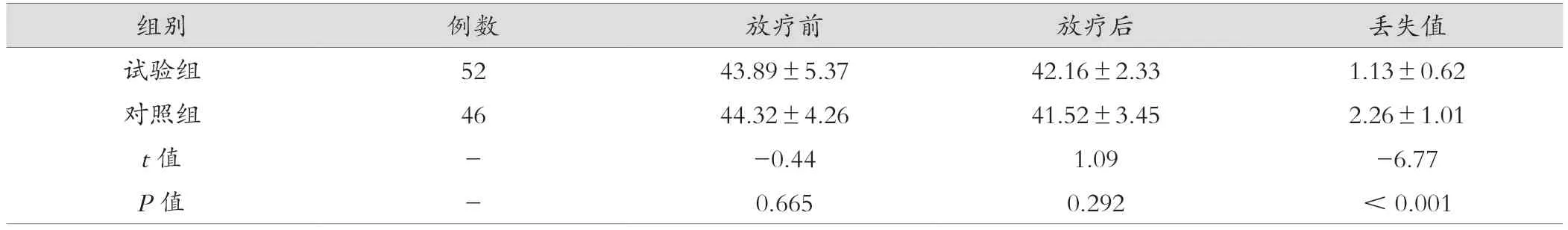
表3 两组患者血清白蛋白比较(g/L, ±s)
组别 例数 放疗前 放疗后 丢失值试验组 52 43.89±5.37 42.16±2.33 1.13±0.62对照组 46 44.32±4.26 41.52±3.45 2.26±1.01 t值 - -0.44 1.09 -6.77 P值 - 0.665 0.292 <0.001
2.4 PDCA实施前后医护人员对营养干预相关知识的掌握率
为了解医务人员对放化疗患者营养支持的知识掌握情况,对肿瘤放疗科21名医护人员进行调研,PDCA实施前医务人员对放化疗患者营养支持的知识掌握率为23.8%(5/21),PDCA实施后医务人员对放化疗患者营养支持的知识掌握率为80.9%(17/21)。医护人员对营养干预相关知识的掌握率提高了57.1%。
3 讨论
食管癌是我国最常见的恶性肿瘤之一。据2018年的全球癌症数据报告,食管癌新发和死亡病例分别为572 034例和508 505例,分别居所有恶性肿瘤的第9位和第6位[10]。放射治疗是当今恶性肿瘤综合治疗最重要的手段之一,研究表明,60%~80%的肿瘤患者在治疗中会接受放疗[11];患者放疗后营养不良风险与放疗前相比增加64%[12]。营养治疗目前已成为抗肿瘤治疗的一线治疗方案[13],据相关研究显示,肿瘤患者放疗后营养不良风险与放疗前相比增加64%[12]。近3年来在对住院肿瘤患者的营养状况调查中显示,存在营养风险的有51.3%~68.6%[14-16],而存在营养风险的患者中营养支持率也仅为13.2%[15],与本研究执行PDCA前相似,主要与临床医务人员对营养状况的忽视、未重视营养对疾病预后的影响及未积极采取营养支持措施有关[17]。
本研究通过PDCA提高营养支持的合格率,结果显示,试验组患者营养支持合格率、患者肠内营养支持率均高于对照组,而血清白蛋白丢失值低于对照组,差异有统计学意义(P<0.05);医护人员对营养干预相关知识的掌握率也提高了57.1%。说明PDCA可以有效提高临床营养干预的合格率,改善患者营养不良状况。
本研究借助营养病房开展之契机,联合多个部门组建营养干预小组,在营养会诊、营养多学科诊治、营养健康宣教、营养随访等均健体相关的管理制度及评价体系,运用PDCA取得较好成效。
综上所述,PDCA规范临床医护人员营养评估治疗流程、提高营养不良患者的肠内营养支持合格率。

