玻璃体腔注射抗VEGF 药物联合玻璃体切割术治疗增殖期糖尿病视网膜病变的疗效观察
蔡建园
基础代谢性疾病糖尿病以老年人居多,其本身并不能造成生命安全威胁,慢性并发症则是导致糖尿病患者高致残、高致死率的主要原因,并发症包括急性、慢性两大类[1],如糖尿病足、糖尿病视网膜病变等可能致残、致盲。增殖期糖尿病视网膜病变是眼底视网膜微血管严重并发症,可引起患者严重视力障碍[2]。但术中易发生医源性裂孔,新生血管容易被牵拉,造成出血,影响视野,加大了手术难度[3,4]。研究指出[5],手术前配合药物治疗,可以减少上述因素所产生的影响。基于此,本研究选取本院近期收治的60 例增殖期糖尿病视网膜病变患者,开展玻璃体腔注射抗VEGF 药物联合玻璃体切割术治疗,现将结果报告如下。
1 资料与方法
1.1 一般资料 选取本院2019 年1 月~2022 年5 月收治的60 例增殖期糖尿病视网膜病变患者,以随机数字表法分为研究组与对照组,各30 例。研究组,男17 例,女13 例;糖尿病病程2.5~15.0 年,平均糖尿病病程(4.77±3.41)年;年龄42.0~79.0 岁,平均年龄(54.77±8.08)岁。对照组,男18 例,女12 例;糖尿病病程3.0~14.0 年,平均糖尿病病程(4.42±3.20)年;年龄41.0~78.0 岁,平均年龄(55.24±7.59)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:确诊糖尿病;年龄>18 岁;符合《我国糖尿病视网膜病变临床诊疗指南(2014 年)》糖尿病视网膜病变相关诊断及分级;出现玻璃体出血、增殖膜、视网膜新生血管等增殖期糖尿病视网膜病变症状。排除标准:精神障碍;无法配合检查;妊娠及哺乳期妇女;视力极差或眼球震颤,屈光间质混浊;不能配合检查及护理;存在其他可能影响视力的眼科疾病,如青光眼、白内障、视网膜剥离等;高血压、机械性碰撞等其他原因引起的视网膜病变;有既往眼部手术史。
1.2 方法 研究组应用玻璃体腔注射抗VEGF 药物联合玻璃体切割术治疗:术前2~6 d 给予玻璃体腔内注射雷珠单抗。手术时予复方托吡卡胺散瞳,盐酸奥布卡因滴眼液表面麻醉,予聚维酮碘溶液消毒,生理盐水冲洗;术中齿镊眼球固定,自眼角缘至睫状体(3.3~3.7 mm)平坦进针,维持与眼球垂直,注入0.5 mg 雷珠单抗。针尖拔出后作1~3 min 眼部局部压迫,并予聚维酮碘溶液消毒等处理后包扎。对照组仅执行单纯玻璃体切割术治疗。
1.3 观察指标 比较两组手术前、手术后1 周的眼压、最佳矫正视力、黄斑中心凹视网膜厚度、术后并发症发生情况。眼压采用NIDEK NT-510 非触接式眼压计检测。黄斑中心凹视网膜厚度使用德国海德堡Spectralis HRA+OCT 光学相干断层扫描仪检测并测量。术后并发症观察:眼压升高、新血管生成、玻璃体混浊、青光眼、结膜充血。
1.4 统计学方法 采用SPSS22.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组手术前后的眼压、最佳矫正视力、黄斑中心凹视网膜厚度比较 手术前,两组眼压、最佳矫正视力、黄斑中心凹视网膜厚度比较,差异无统计学意义(P>0.05)。手术后,两组眼压、黄斑中心凹视网膜厚度均较手术前降低,最佳矫正视力较手术前升高,且研究组眼压、黄斑中心凹视网膜厚度低于对照组,最佳矫正视力高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组手术前后的眼压、最佳矫正视力、黄斑中心凹视网膜厚度比较 ()
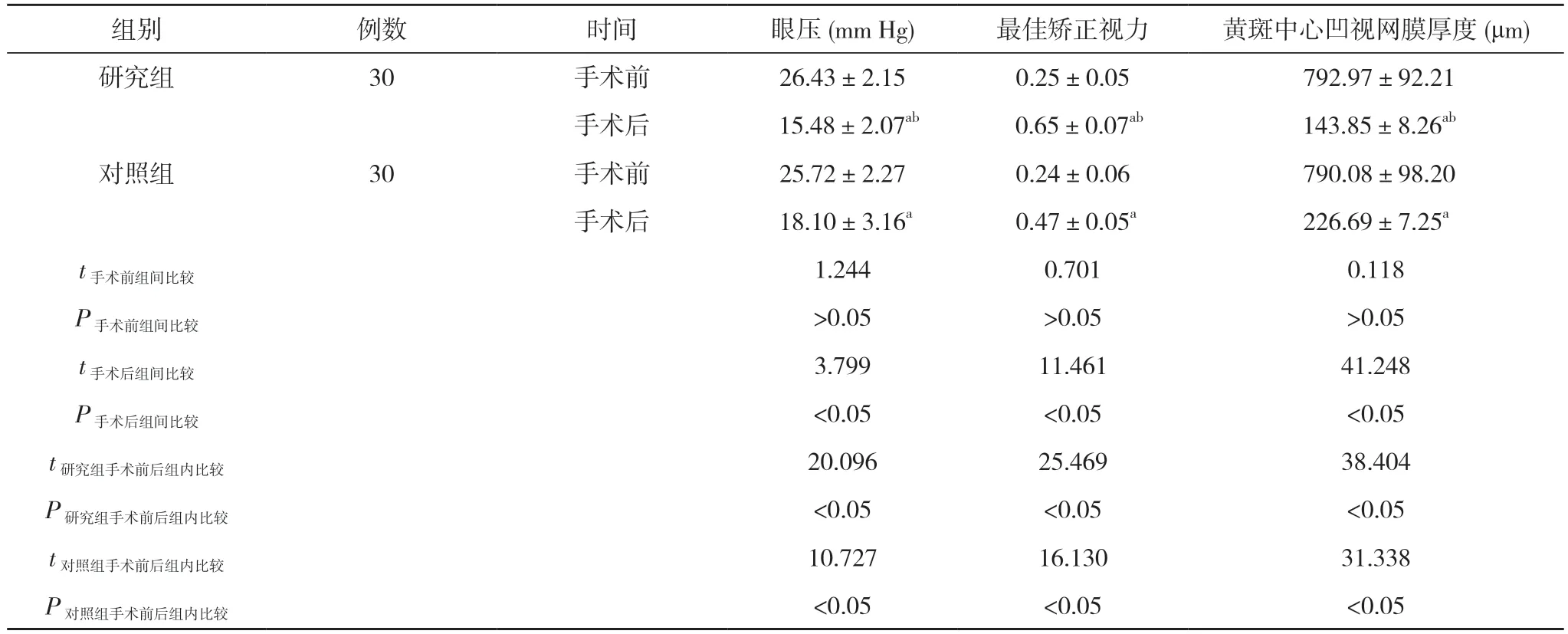
表1 两组手术前后的眼压、最佳矫正视力、黄斑中心凹视网膜厚度比较 ()
注:与本组手术前比较,aP<0.05;与对照组手术后比较,bP<0.05
2.2 两组术后并发症发生情况比较 研究组术后并发症发生率3.33%低于对照组的26.67%,差异有统计学意义(P<0.05)。见表2。

表2 两组术后并发症发生情况比较[n(%)]
3 讨论
作为全球关注的问题,糖尿病影响着全世界超过3.6 亿人,预计这个数字到2030 年将超过10 亿,随着糖尿病患病人数越来越多,2 型糖尿病的并发症也随之进入了人们的视线。大约1/3 的糖尿病患者有发生糖尿病视网膜病变的迹象,目前临床对其发病机制尚不清楚,大众观点主要倾向于炎症-自身免疫机制、糖尿病微血管病变引起氧化应激及器官退行性病变机制学说等,主要表现为血管新生[2,6]。现在,糖尿病视网膜病变已经变成全世界范围内40 岁以上的糖尿病患者中致盲率最高的并发症,由于视网膜病变初期症状并不明显,多数患者不能做到及时就诊,而就诊时往往已经达到了Ⅳ~Ⅵ期[7,8]。很多研究表明[9-11],糖尿病视网膜病变患者眼内有较高VEGF 水平,在新生毛细血管生理及病理形成过程中起到决定性作用。因此抑制VEGF 成为治疗关键。抗VEGF 药物可以延缓视网膜新生血管的进展,部分新生血管甚至在抗VEGF药物的作用下出现退化消失。雷珠单抗属于人源化单克隆抗体,具有突出的靶向抑制VEGF 的作用,广泛应用于糖尿病视网膜病变治疗。本研究中,手术后,两组眼压、黄斑中心凹视网膜厚度均较手术前降低,最佳矫正视力较手术前升高,且研究组眼压(15.48±2.07)mm Hg、黄斑中心凹视网膜厚度(143.85±8.26)μm低于对照组的(18.10±3.16)mm Hg、(226.69±7.25)μm,最佳矫正视力(0.65±0.07)高于对照组的(0.47±0.05),差异有统计学意义(P<0.05)。研究组术后并发症发生率3.33%低于对照组的26.67%,差异有统计学意义(P<0.05)。
综上所述,以玻璃体腔注射抗VEGF 药物联合玻璃体切割术治疗增殖期糖尿病视网膜病变,可改善术后眼压、最佳矫正视力,降低黄斑中心凹视网膜厚度,安全性高,值得临床参考。

