祛瘀化痰方辅助治疗阻塞性睡眠呼吸暂停低通气综合征合并2型糖尿病57例
王 倩 金 健 王芹丹 蒋慧刚
义乌市第二人民医院 浙江 义乌 322000
本文探讨祛瘀化痰方辅助治疗阻塞性睡眠呼吸暂停低通气综合征(OSAHS)合并2型糖尿病(T2DM)患者临床疗效。报道如下。
1 对象与方法
1.1 西医诊断标准:OSAHS诊断依据《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)》[1]标准,T2DM诊断依据《中国2型糖尿病防治指南(2020年版)》[2]标准。
1.2 中医辨证标准[3]:辨证属痰瘀互结证,症状可见打鼾,嗜睡,呕吐痰涎,恶心欲呕,咳嗽无力,肢体浮肿,头重如裹,大便稀溏,齿痕舌、胖大舌、舌紫黯、苔腻,脉弦。
1.3 纳入标准:符合OSAHS和T2DM诊断标准;辨证属痰瘀互结证;年龄18~65岁,男女不限;精神状态正常,可完成配合治疗;自愿参与本次研究。
1.4 排除标准:鼻部肿瘤、鼻息肉、鼻中隔偏曲等存在解剖性狭窄者;急性耳鼻喉部炎症者;近期服用影响睡眠药物者;研究者不适用于多导睡眠监测仪监测者;精神疾病者;对本研究药物过敏者。
1.5 研究对象:选取我院2020年12月至2021年12月OSAHS合并T2DM患者114例,按1∶1比例随机分为观察组57例与对照组57例。观察组中,男38例,女19例;年龄27~63岁,平均(49.85±12.24)岁;体质量指数(BMI)24.87±2.19。对照组中,男40例,女17例;年龄31~64岁,平均(50.13±9.95)岁;BMI 24.65±2.24。两组基线资料比较无显著性差异(P>0.05),具有可比性。
1.6 治疗方法:对照组采取常规治疗,包括严格控制血糖水平,根据血糖水平选择合理降糖方案,戒烟酒,减肥,尽量采取侧位睡眠,合理饮食、控制体质量、调节生活方式等。观察组在对照组基础上服用祛瘀化痰方:白术、茯苓各15g,陈皮、法半夏、郁金、胆南星、丹参、川芎、莱菔子、威灵仙、川椒目各9g,石菖蒲12g,降香、甘草各6g。每日1剂,早晚分服。两组疗程12周。
1.7 疗效标准:显效:血糖降至正常范围,临床症状、体征基本消失,呼吸紊乱指数下降≥50%;有效:血糖明显降低,临床症状、体征明显减轻,呼吸紊乱指数下降25%~49%;无效:血糖无明显变化,临床症状、体征无改善,呼吸紊乱指数下降<25%。
1.8 观察指标:①血糖指标,包括空腹血糖(FPG)和餐后2h血糖(2hPG)。②Epworth嗜睡量表(ESS)、鼻阻塞症状评估量表(NOSE)和睡眠呼吸暂停通气指数(AHI),ESS评分0~24分,评分越低嗜睡程度越低;NOSE评分0~20分,评分越低鼻塞症状越轻;多导睡眠监测仪监测AHI。③细胞因子,包括白介素-6(IL-6)、单核细胞趋化蛋白-1(MCP-1)和肿瘤坏死因子-α(TNF-α)。④锰超氧化物歧化酶(MnSOD)和8-羟基脱氧鸟苷酸(8-OHdG)。
1.9 统计学处理:运用SPSS 26.0软件处理。计量资料用均数±标准差(±s)表示,行t检验;计数资料用n(率)表示,行χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组疗效比较:观察组总有效率高于对照组(P<0.05)。见表1。

表1 两组疗效比较
2.2 两组治疗前后血糖水平比较:见表2。
表2 两组治疗前后血糖水平比较(±s,mmol/L)
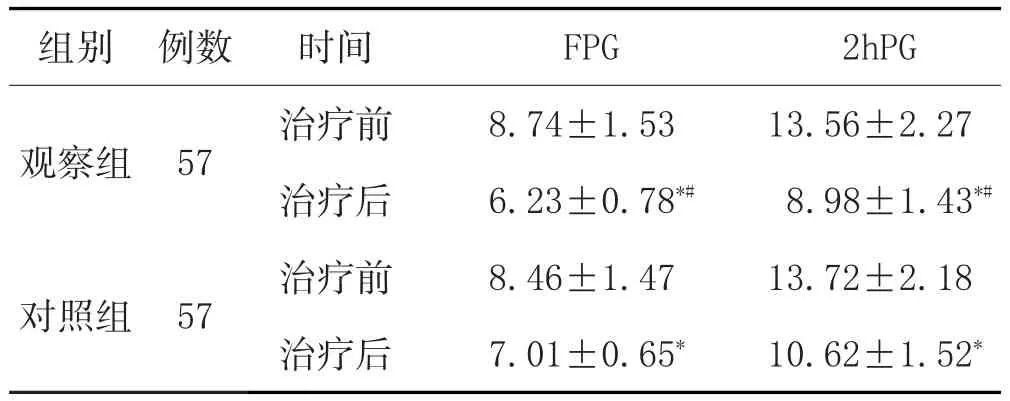
表2 两组治疗前后血糖水平比较(±s,mmol/L)
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05。
组别观察组对照组例数57 57时间治疗前治疗后治疗前治疗后FPG 8.74±1.53 6.23±0.78*#8.46±1.47 7.01±0.65*2hPG 13.56±2.27 8.98±1.43*#13.72±2.18 10.62±1.52*
2.3 两组治疗前后ESS量表、NOSE量表和AHI比较:见表3。
表3 两组ESS量表、NOSE量表和AHI比较(±s)

表3 两组ESS量表、NOSE量表和AHI比较(±s)
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05。
组别观察组对照组例数57 57时间治疗前治疗后治疗前治疗后ESS量表(分)13.08±3.42 6.31±2.09*#13.21±2.37 8.47±1.89*NOSE量表(分)11.87±3.19 5.62±1.34*#11.72±2.57 7.87±1.65*AHI(次/h)25.43±4.31 14.21±2.87*#24.89±3.35 17.76±2.48*
2.4 两组治疗前后细胞因子比较:见表4。
表4 两组治疗前后细胞因子比较(±s)

表4 两组治疗前后细胞因子比较(±s)
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05。
组别观察组对照组例数57 57时间治疗前治疗后治疗前治疗后IL-6(pg/mL)65.28±7.41 24.38±5.54*#67.01±8.39 36.42±6.53*MCP-1(ng/L)89.96±12.31 53.23±8.89*#91.02±15.42 65.73±10.76*TNF-α(ng/L)42.19±6.67 17.83±4.23*#43.35±5.73 28.94±7.18
2.5 两组治疗前后血清MnSOD和8-OHdG水平比较:见表5。
表5 两组治疗前后血清MnSOD和8-OHdG水平比较(±s)

表5 两组治疗前后血清MnSOD和8-OHdG水平比较(±s)
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05。
组别观察组对照组例数57 57时间治疗前治疗后治疗前治疗后MnSOD(U/mL)3.27±0.97 9.94±2.15*#3.49±1.38 6.43±1.65*8-OHdG(ng/mL)12.09±2.73 3.25±1.08*#12.63±3.64 5.47±1.46*
3 体会
OSAHS作为全身性疾病,主要是由于多种原因引起的睡眠中上气道阻塞所致,可出现呼吸暂停、睡眠打鼾等表现。OSAHS与多种代谢性疾病独立相关,特别是胰岛素抵抗。流行病学研究表明,OSAHS患T2DM的发生率超过40%,且25%左右的T2DM并发OSAHS,两者之间共患率较高。
中医学并没有系统的关于OSAHS合并T2DM的阐述,但其“睡不解乏、嗜睡、睡时打鼾”等临床表现与中医学“鼻鼾”“嗜睡”“鼾眠”等描述类似。中医学理论认为,痰湿阻碍经络,上蒙清窍,发生夜寐不安或嗜睡的症状;痰湿上阻于气道,痰气交阻,则为鼾证[4]。痰湿随气机升降,容易阻遏气机;湿邪重浊黏腻,痰湿困脾,致津液输布失常;或者由于痰湿郁久化热,耗伤津液,津液难以输布,日久则出现消渴。消渴病久则会导致脾胃运化功能失常,气血运行不畅,则痰浊内久,加重OSAHS。因此,痰不仅是OSAHS合并T2DM重要病理产物,且为其重要致病因素。OSAHS素有痰湿,T2DM又以燥热为标,二者相互促进,相互影响,而使痰热互结。祛瘀化痰方中,白术燥湿利水、健脾益气,陈皮健脾化痰,茯苓健脾渗湿,法半夏善化痰浊并辛开散结,石菖蒲豁痰益智、醒脾胃、醒神开窍,郁金行气活血醒神,胆南星清热燥湿化痰,丹参、川芎活血化瘀行气,降香化瘀利气止痛,莱菔子降气化痰,威灵仙祛风湿通经络,川椒目利水肿、温中健脾、祛风散寒、降气平喘,甘草调和诸药。本观察发现,观察组总有效率高于对照组,提示OSAHS合并T2DM患者服用祛瘀化痰方辅助治疗可取得显著临床疗效;治疗后观察组FPG和2hPG水平低于对照组,提示OSAHS合并T2DM患者服用祛瘀化痰方辅助治疗可显著减低血糖;治疗后观察组ESS量表、NOSE量表和AHI低于对照组,提示OSAHS合并T2DM患者服用祛瘀化痰方辅助治疗可减轻鼻阻塞症状,改善睡眠呼吸暂停通气;治疗后观察组血清IL-6、MCP-1和TNF-α水平低于对照组,提示OSAHS合并T2DM患者服用祛瘀化痰方辅助治疗,可显著减轻细胞因子水平;治疗后观察组血清MnSOD水平高于对照组而8-OHdG水平低于对照组,提示OSAHS合并T2DM患者服用祛瘀化痰方辅助治疗,可提高MnSOD水平及降低8-OHdG水平。
综上所述,祛瘀化痰方辅助治疗OSAHS合并T2DM患者临床疗效显著,能降低血糖,减轻鼻塞症状,改善睡眠质量,减轻细胞因子,提高MnSOD水平及降低8-OHdG水平。

