超声引导下囊周神经群阻滞与局部浸润镇痛用于全髋关节置换术后镇痛效果比较的前瞻性随机对照研究
王秋入 胡建 蔡李骏 Alqwbani.Mohammed 杨静 康鹏德
有效的围术期镇痛可以促进全髋关节置换术 ( total hip arthroplasty,THA ) 后加速康复,缩短住院时间[1-3]。目前有多种方法可用于 THA 术后疼痛,包括患者自控阿片类镇痛、硬膜外镇痛、关节周围局部浸润镇痛和外周神经阻滞等[4]。患者自控阿片类镇痛可增加术后恶心、呕吐、呼吸抑制、尿潴留的风险[5],而硬膜外镇痛与低血压、硬膜外出血和脊髓性头痛相关[4]。因此,关节周围局部浸润镇痛和外周神经阻滞是更加安全的镇痛方法。
局部浸润镇痛以局部感觉神经末梢为靶点,通过联合注射局麻药、肾上腺素、糖皮质激素、非甾体抗炎药和阿片类药物来实现[6-9]。局部浸润镇痛可最大限度的保留肌力,不会对患者术后功能锻炼产生负面影响[6-9]。因此,局部浸润镇痛仍然是 THA 术后经典的镇痛方式。
外周神经阻滞也是 THA 术后常用的镇痛方 式[10]。有些外周神经阻滞股神经阻滞和髂筋膜阻滞可能会减弱患者股四头肌肌力,不利于患者术后康复[11-13]。超声引导下囊周神经群 ( pericapsular nerve group,PENG ) 阻滞是一种新型的外周神经阻滞,主要阻滞髋关节囊上方的感觉神经群[14]。研究者首先报道 PENG 阻滞可以为髋部骨折术后提供有效镇痛,且不影响股四头肌肌力[14]。2021 年发表的 1 篇关于 THA 术后疼痛管理指南中,仍然没有提到 PENG 阻滞[15]。作为一种新型的外周神经阻滞方法,PENG 阻滞用于 THA 后的镇痛效果还罕见报道。笔者假设 PENG 阻滞也可以为 THA 提供令人满意的镇痛效果,因此设计了本研究。其目的是比较 PENG 阻滞与关节周围局部浸润镇痛用于 THA 术后的镇痛效果。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 因髋关节骨关节炎,股骨头坏死 ( Ficat ⅢB 或 Ⅳ 期 ) 或髋关节发育不良 ( Crowe Ⅰ 型或 Ⅱ 型 ) 在本院接受初次单侧 THA 者;( 2 ) 美国麻醉医师协会 ( American Society of Anesthesiologists,ASA ) 分级 Ⅰ~Ⅲ 级者;( 3 ) 股四头肌肌力正常者。
2. 排除标准:( 1 ) 髋关节强直者;( 2 ) 已知对本研究中使用的药物过敏者;( 3 ) 阿片类药物成瘾或依赖者;( 4 ) 酒精成瘾或依赖者;( 5 ) 认知障碍者;( 6 ) 有精神疾病史者;( 7 ) 有明确的神经肌肉疾病史者;( 8 ) 既往接受髋关节手术者;( 9 ) 目标侧髋关节的其它神经病变者;( 10 ) 不能口头交流者。
二、一般资料与分组
本研究经四川大学华西医院临床试验和生物医学伦理委员会批准 ( 2021-1035 ),所有参与试验的患者均签署了书面知情同意书。
本研究共纳入 60 例行初次单侧 THA 患者。用计算机产生的随机数字表将患者随机分为 PENG 组或浸润组,每组各 30 例。PENG 组在全身麻醉前接受 PENG 阻滞,浸润组在术中接受关节周围局部浸润镇痛。随机数字被调查者 1 ( ×× ) 隐藏在不透明的信封中,患者在手术当日早晨选择 1 个信封。调查者 2 ( ×× ) 记录分组情况,并对后续相应操作进行准备。术后结果评估者 ( YY ) 和统计分析者 ( ZZ ) 对分组情况不知情。
三、围术期镇痛与管理
在患者入院时记录以下基线特征:年龄、性别、BMI、休息和运动时的疼痛评分、髋关节屈曲活动度、ASA 分级、术前病程和患有常见基础疾病 ( 包括高血压,糖尿病,冠心病等 ) 的比例。从入院当天起每日口服塞来昔布 ( 200 mg ) 2 次,作为预防性镇痛。
所有患者均在全身麻醉下由同一位高年资医师经后外侧入路行 THA。手术中使用 Corail 或 TRI-LOCK 柄和 Pinnacle 髋臼杯 ( DePuy Synthes,美国新泽西 )。
PENG 组接受 PENG 阻滞,由同一位麻醉师在全身麻醉前 30 min 完成。患者取仰卧位。用低频曲线超声换能器 ( Mindray Anesus ME7;迈瑞生物医疗电子,中国深圳 ) 置于髂前上棘内侧识别髂前下棘、髂耻隆起和腰大肌[15]。使用平面内进针技术,将神经阻滞针向外侧至内侧方向推进,直到针尖位于骨膜和腰大肌肌腱之间。将镇痛药物 (含 0.5% 罗哌卡因和 1∶200 000 的肾上腺素共 20 ml ) 缓慢注射,间歇回抽观察是否回血。
浸润组在术中接受关节周围局部浸润镇痛。在缝合伤口之前,镇痛药物 (含 0.33% 罗哌卡因和 1∶200 000 的肾上腺素共 30 ml ) 被注射在关节囊四周,然后以多部位注射的方式注射到暴露的臀肌和外展肌、转子周围区域以及切口下方的皮下组织中。
患者麻醉苏醒后,行切口周围冰敷。术后每日口服塞来昔布 ( 200 mg,2 次 ) 控制术后疼痛。如患者不能忍受疼痛,再皮下注射 10 mg 盐酸吗啡。在术后住院期间,患者使用助行器下床行走。
四、观察指标
主要指标为用于术后补救镇痛的盐酸吗啡消耗量,包括术后 0~24 h 吗啡消耗量和术后总吗啡消 耗量。
次要指标包括术后疼痛视觉模拟评分 ( visual analogue scale,VAS ),术后髋关节功能,住院时间和并发症发生率。VAS 评分包括静息和运动时 ( 尽量屈曲髋关节 ) 的 VAS 评分[16],在术后 3 h、6 h、12 h、24 h 和 48 h 进行评估。VAS 评分的范围为 0~100 分,0 分表示无疼痛,100 分表示最剧烈的疼痛。术后髋关节功能包括髋关节屈曲活动度和每日行走距离。出院标准为:口服止痛药能充分控制疼痛,能在助行器的辅助下独自行走至少 60 米,能在助行器的辅助下独自爬楼梯,伤口愈合良好。并发症包括恶心、呕吐、伤口并发症 ( 包括伤口渗血、伤口延迟愈合 )、神经血管损伤和术后跌倒。
五、统计学处理
预试验纳入 20 例。为了达到组间 0~24 h 阿片消耗量的最小临床重要差异 ( 相对 40% )[17],取双侧 α 水平为 0.05,效能为 90% 时,计算出的最小样本量为 23 例。为了防止患者失访或退出,每组纳入 30 例。
采用 SPSS 26.0 软件进行统计学分析。用直方图和 Q-Q 图检验数据的正态性。对于正态分布的数据,使用 Student’st检验。对于偏态分布的数据和有序分布的数据,采用 Mann-WhitneyU检验。对于分类数据,用 Pearson’s chi-squared 检验或 Fisher 确切概率法进行分析。住院时间用 Kaplan-Meier 生存分析进行分析。除非另有说明,连续数据以±s表示。分类数据以数字或百分比表示。P< 0.05 为差异有统计学意义。
结 果
本研究的两组患者术前基线特征差异无统计学意义 ( 表 1 )。

表1 患者的基线特征Tab.1 Baseline characteristics of patients
一、主要结果
本研究的两组患者术后 0~24 h 吗啡消耗量与术后总吗啡消耗量差异无统计学意义 ( 表 2 )。
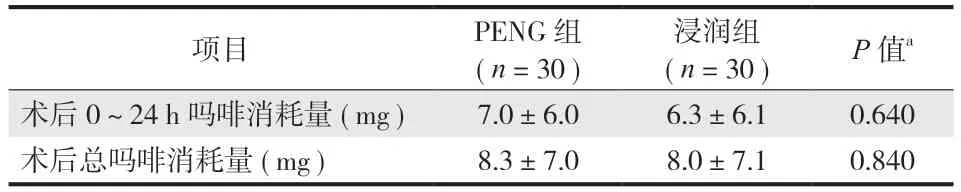
表2 术后吗啡消耗量Tab.2 Postoperative morphine consumption
二、次要结果
本研究的两组患者术后各时间点的静息 VAS 评分差异无统计学意义。浸润组患者术后 3 h,6 h, 12 h 的运动 VAS 评分显著低于 PENG 组,其余时间点的运动 VAS 评分两组差异无统计学意义 ( 图 1 )。
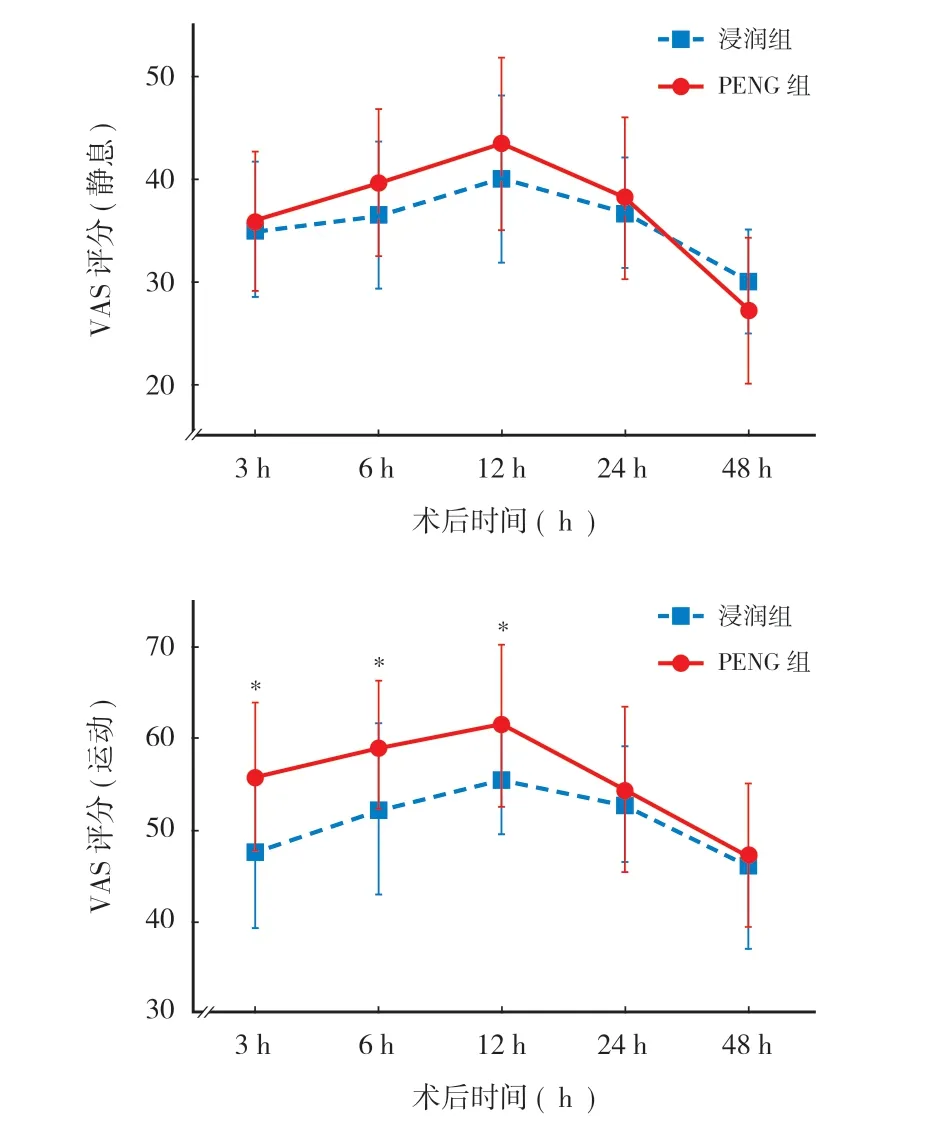
图1 本研究的两组患者术后平均 VAS 评分。*与 PENG 组相比,浸润组的 VAS 评分显著更低,P < 0.05Fig.1 The average postoperative VAS pain scores of patients in both groups. *Compared with the PENG group, the infiltration group had significantly lower VAS pain scores ( P < 0.05 )
本研究的两组患者术后第 1 天和第 2 天的髋关节屈曲活动度差异无统计学意义,术后第 1 天和第 2 天的行走距离也差异无统计学意义 ( 表 3 )。

表3 术后髋关节功能Tab.3 Postoperative hip functions
PENG 组患者与浸润组患者的术后住院时间差异无统计学意义 [ ( 51.1 ±12.0 ) hvs.( 52.9±11.9 ) h,P= 0.743 ] ( 图 2 )。

图2 两组患者住院时间的生存分析函数Fig.2 The survival analysis of hospital stay in both groups
术后住院期间,本研究的两组患者恶心、呕吐、伤口并发症的发生率差异无统计学意义 ( 表 4 )。 两组患者中均无神经血管损伤和术后跌倒发生。
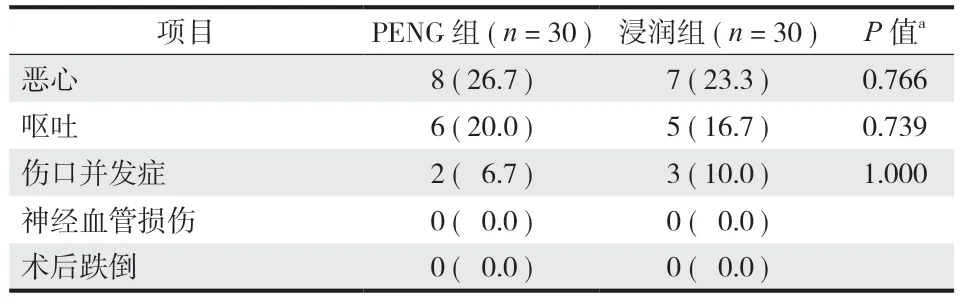
表4 术后并发症Tab.4 Postoperative complications
讨 论
加速康复外科 ( enhanced recovery after surgery,ERAS ) 1997 年由丹麦的 Kehlet 首先提出,以循证医学为证据,使用多模式干预措施降低手术应激反应、缩短住院时间、减少并发症、加速康复,以手术无痛、无风险为最终目标[18]。随着 ERAS 在关节外科领域的快速发展,加速康复的理念逐渐被广大关节外科医师所接受。在加速康复关节外科理念的指导下,减轻术后疼痛,减少术后阿片类药物消耗,加速患者功能康复是关节外科医师的重要目标[19]。
在目前的 THA 术后 ERAS 临床实践中,关节外科医师提倡缩短 THA 术后的住院时间而不增加再入院率,这样既可以节约资源,又可以提高患者满意度。在过去的 20 年里,没有严重并存疾病的患者已经在门诊或者在短时间住院 ( < 24 h ) 的基础上接受初次 THA[10,20-21]。对于 THA 术后镇痛,许多研究已报道外周神经阻滞可降低术后阿片类药物需求、术后疼痛、术后谵妄风险、术后首次下床活动时间和术后住院时间[22-25]。由于外周神经阻滞的使用能够加速患者康复,因此研究者一直在致力于找到一种与门诊 THA 兼容的组合。然而,用于 THA 术后镇痛的最佳神经阻滞仍不确定,还需要进一步探索。本研究将一种新型的外周神经阻滞方法 —— PENG 阻滞与 THA 术后的经典镇痛方法 - 关节周围局部浸润镇痛进行了比较。本研究最重要的发现是:与局部浸润镇痛相比,PENG 阻滞并不能降低 THA 术后的吗啡消耗量,也不能提供更好的镇痛效果与改善髋关节功能。目前看来,局部浸润镇痛仍然是 THA 术后的首选镇痛方式。
有研究结果表明,PENG 阻滞与股神经阻滞和髂筋膜阻滞的镇痛效果相似,而且不会降低股四头肌肌力[26-27]。因此,PENG 阻滞应该是一种有前景的 THA 后镇痛方式。但本研究的结果表明,与局部浸润相比,单独使用 PENG 阻滞的镇痛效果似乎在吗啡消耗量,VAS 评分,髋关节功能和住院时间方面并没有任何优势。单独使用 PENG 阻滞的效果不佳可能是由以下原因造成的:PENG 阻滞将局部麻醉剂注射于腰大肌肌腱,局部麻醉剂仅能浸润髋关节囊前方的感觉神经,而对髋关节囊后方的感觉神经并无阻滞作用。相反,局部浸润镇痛则能将麻醉剂注射于关节囊四周、关节周围的肌肉、转子周围区域以及切口下方的皮下组织中,其浸润范围更加广泛。因此,单独使用 PENG 阻滞可能并不能提供足够好的镇痛效果。
在目前的临床实践中,PENG 阻滞并不能为患者带来临床益处,甚至会增加患者的经济负担或增加术后感染、术后脱位等风险。因此,在临床实践中,外科医师和麻醉师应对单独使用这种神经阻滞方法持谨慎态度。在未来的临床实践和研究中,研究者可将 PENG 阻滞与其它外周神经阻滞或与关节周围局部浸润镇痛联合使用,进一步探究 PENG 阻滞与其它镇痛方法联合使用的镇痛效果。
本研究创新的评价了 PENG 阻滞用于 THA 术后的镇痛效果,但本研究仍有几项不足之处:( 1 ) 本研究仅纳入了经后外侧入路 THA,虽然这是全世界范围内使用最广泛的手术入路[28],但本研究的结果可能不能推广到经其它手术入路的 THA;( 2 ) 本研究中所有神经阻滞均由同一位麻醉师完成,该麻醉师的技术和熟练度可能会影响神经阻滞的结果; ( 3 ) 本研究的随访时间仅仅到患者出院,因此无法对患者的长期结果进行评估;( 4 ) 本中心所使用的围术期多模式镇痛方案可能与其它中心的不同,不同的多模式镇痛方案可能也会影响结果。
综上所述,PENG 阻滞单独应用于 THA 术后的镇痛效果并不优于关节周围局部浸润镇痛。局部浸润镇痛仍然是 THA 术后的首选镇痛方式。

