神经内镜微创手术治疗高血压性脑出血的效果及对血清BDNF、TNF-α和MMP-9水平的影响
孙顺进 黄臣
高血压性脑出血(hypertensive intracerebral hemorrhage,HICH)是常见病和多发病,出血部位主要为基底核区和丘脑,会导致内囊的皮质脊髓束损伤,从而使患者发生严重的运动功能障碍或偏瘫[1-2]。随着近年来我国人民生活水平的提高和各种慢性病发病率的增加,HICH发病率不断上升,严重影响患者的生存质量[3]。目前,手术是治疗HICH的重要方法,其目的是促进患者神经功能恢复、挽救患者生命[4]。近年来微创手术由于创伤小、并发症少、恢复快等特点,被广泛用于临床,微创钻孔引流术和神经内镜微创手术是重要的两种微创手术方式,但其疗效仍存在一定的争议[5-6]。本研究选择2020年1月至2022年1月丽水市人民医院收治的HICH患者116例,比较两种微创手术方式对HICH患者的治疗效果及对血清脑原性神经营养因子(brain derived neurotrophic factor,BDNF)、TNF-α和基质金属蛋白酶-9(matrix metalloproteinases-9,MMP-9)水平的影响,现报道如下。
1 对象和方法
1.1 对象 选择2020年1月至2022年1月本院收治的HICH患者116例,其中采用神经内镜微创手术的58例为研究组,采用微创钻孔引流术的58例为对照组。研究组男35例,女23例;年龄37~70(56.82±7.85)岁;发病至入院时间2~21(12.32±2.87)h;术前血肿量(42.31±6.87)ml;体重 51~97(68.97±10.32)kg;出血部位:基底核区39例,丘脑19例。对照组男37例,女21例;年龄39~67(54.98±8.23)岁;发病至入院时间2~20(12.14±2.76)h;术前血肿量(41.47±7.09)ml;体重49~92(70.13±12.28)kg;出血部位:基底核区40例,丘脑18例。两组临床资料比较差异均无统计学意义(均P>0.05)。本研究获得医院医学伦理委员会批准和患者知情同意。
1.2 纳入标准 (1)符合《中国脑出血诊治指南(2019)》[7]中关于HICH的标准;(2)经头颅CT、MRI等证实为HICH;(3)签署知情同意书。
1.3 排除标准 (1)其他原因(如脑血管畸形、颅内动脉瘤等)引起的脑出血者;(2)肝、肾、心肺严重异常者;(3)外科手术禁忌者;(4)伴急慢性感染者;(5)严重精神疾病者。
1.4 方法 研究组行神经内镜微创手术治疗,采用全麻,常规消毒铺巾,患者取仰卧位,依据头颅CT定位、血肿中心距颅骨内板最近处以骨孔为中心作一4 cm左右切口,行颅骨钻孔并咬骨,形成直径约2.5~3 cm骨窗,“十”字形切开硬脑膜,根据血肿位置及深度采用脑穿针刺穿刺血肿腔,沿穿刺通道置入一次性神经内镜套管,拔除内芯,留置外套管作为手术通道,置入德国STORZ公司0°、30°硬质神经内镜,连接配套的专用电视录像和监视系统,在内镜直视下尽可能清除血肿,避免损伤附近脑组织,确认各角度血肿清除满意,无明显活动性出血,血肿腔填塞止血纱,拔除外套管,缝合硬脑膜及头皮。对照组行微创钻孔引流术,采用全麻,常规消毒铺巾,患者取仰卧位,术前头颅CT定位血肿层面最厚处,描画穿刺点位置,设计穿刺方向;于穿刺点皮肤作切口1.5~2.0 cm行穿刺点颅骨钻孔,切开硬脑膜,带芯引流管穿刺,且需注意避开脑部重要大血管和功能区;带芯引流管至血肿腔并将针芯拔出,抽吸血肿至原有水平30%~50%后置管引流;术后2万U尿激酶冲洗闭管2 h,开放引流,持续3~7 d,待血肿基本清除后拔管。两组患者均于术后早期予辅助高压氧、对症支持及康复锻炼等治疗。
1.5 观察指标 (1)观察两组术中出血量、血肿清除率,血肿清除率=(术前血肿体积-术后残留血肿体积)/术前血肿体积×100%;(2)观察两组术后并发症发生情况;(3)观察两组术前和术后7 d血清BDNF、TNF-α和MMP-9水平变化,抽取术前和术后7 d静脉血4 ml,离心10 min,取血清,采用ELISA法测定血清BDNF、TNF-α和MMP-9水平;(4)观察两组术前和术后3个月日常生活能力(activities of daily living,ADL)和美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)评分变化,其中ADL评分0~100分,评分越高日常生活能力越好,NIHSS评分0~42分,评分越高神经功能缺损程度越严重。
1.6 统计学处理 采用SPSS 25.0统计软件,计量资料以表示,组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组术中情况比较 研究组患者术中出血量大于对照组,但血肿清除率高于对照组(均P<0.05)。
见表1。
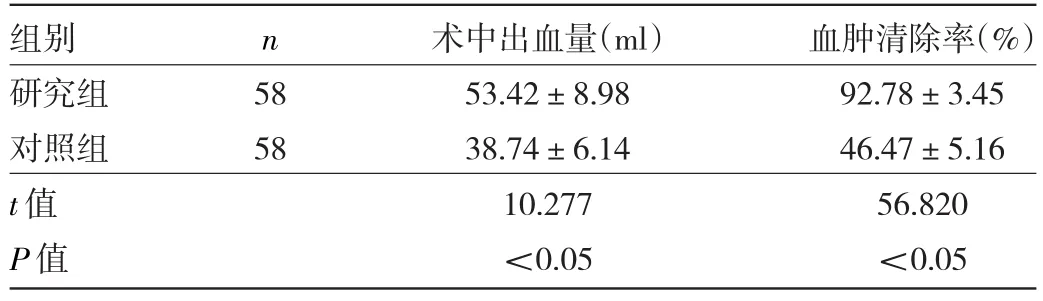
表1 两组术中情况比较
2.2 两组术后并发症发生率比较 研究组患者术后并发颅内感染1例,再出血1例,并发症发生率为3.45%;对照组患者术后并发颅内感染3例,再出血4例,脑积水1例,并发症发生率为13.79%;两组比较差异有统计学意义(χ2=3.940,P<0.05)。
2.3 两组手术前后血清BDNF、TNF-α和MMP-9水平比较 两组患者术后7 d血清BDNF水平均高于术前,而血清TNF-α和MMP-9水平均低于术前(均P<0.05);研究组患者术后7 d血清BDNF水平高于对照组,而血清TNF-α和MMP-9水平均低于对照组(均P<0.05)。见表2。
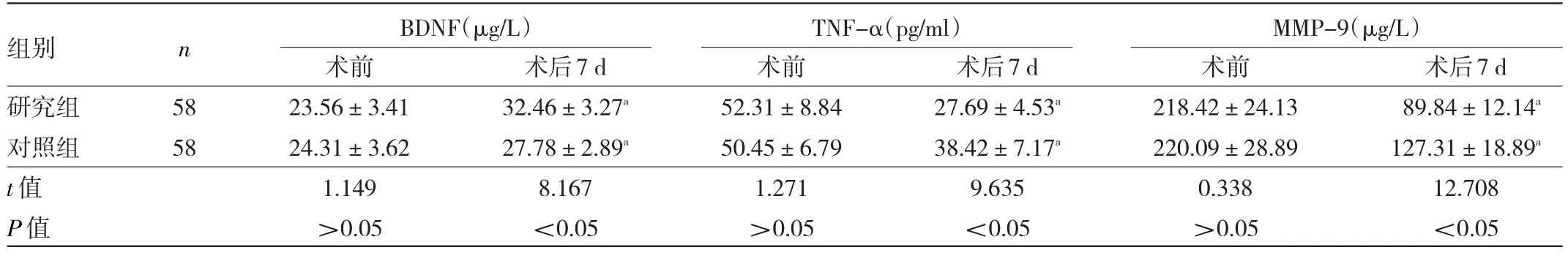
表2 两组手术前后血清BDNF、TNF-α和MMP-9水平比较
2.4 两组手术前后ADL评分和NIHSS评分比较 两组患者术后3个月ADL评分均高于术前,而NIHSS评分均低于术前(均P<0.05);研究组患者术后3个月ADL评分高于对照组,而NIHSS评分低于对照组(均P<0.05)。见表3。

表3 两组手术前后ADL评分和NIHSS评分比较(分)
3 讨论
HICH是常见的神经外科危重急症,颅内动脉血管壁弹性降低和高血压导致血管破裂出血,造成血肿周围神经损伤[8-9]。HICH发生后颅内血肿会引发一系列炎症反应病变,损伤周围正常神经组织,从而导致患者疾病恶性进展[10]。故而,早期有效处理血肿对控制疾病发展尤为重要。
神经内镜微创手术主要通过穿刺通道进行手术操作,并且对四周正常脑组织牵拉作用较小,有助于患者术后神经功能恢复[11-12]。同时,神经内镜微创手术可在不同角度内镜下清晰观察血肿腔情况,直视下彻底清除血肿,因此能够提高血肿清除率[13]。神经内镜微创手术创伤较小,对机体损伤较轻并且应激反应轻微,血肿清除率高,故而患者并发症少,有利于术后恢复[14]。本研究发现,研究组患者术中出血量较对照组有增加,与神经内镜微创手术技术难度较高,而微创钻孔引流术操作相对简单有关。研究组并发症少于对照组,血肿清除率明显高于对照组,由此可见,神经内镜微创手术安全性好,治疗效果优于微创钻孔引流术;研究组患者术后3个月ADL评分高于对照组,而NIHSS评分低于对照组,由此可见神经内镜微创手术可提高日常生活能力及降低神经功能缺损程度。
BDNF广泛存在于神经系统,能促进神经元生长、分化和发育,且对预防神经细胞凋亡及神经损伤的修复具有积极作用[15]。HICH在发病同时会诱发更严重的炎性反应,TNF-α是一种炎性因子,在人体内发挥重要的作用。在高血压脑血管病变发病过程中尤为关键[16]。MMP-9在人体内广泛分布,参与炎症反应、血管损伤等诸多疾病的病理过程。有研究表明,MMP-9可介导蛋白水解酶介质,导致血管内皮损伤,促进脑出血部位的水肿程度,从而导致神经功能缺损加剧[17]。本研究发现,研究组患者术后7 d血清BDNF水平高于对照组,血清TNF-α和MMP-9水平低于对照组,由此可见神经内镜微创手术可提高血清BDNF水平及降低TNF-α和MMP-9水平,对神经组织功能有保护作用,明显降低机体炎症反应程度,有利于神经损伤修复,从而提高HICH患者预后。
综上所述,神经内镜微创手术对治疗HICH效果良好,并可明显提高患者血清BDNF水平,降低TNF-α和MMP-9水平,有利于损伤神经的修复。

