恶性乳腺非肿块型病变超声特征分析及列线图预测模型构建
吴小茜 江燕辉 刘美伶 谢静雯 陈淼 张建兴
1广州中医药大学第二临床医学院(广州 510120);2广东省中医院超声影像科(广州 510120)
乳腺癌是女性最常见的恶性肿瘤之一,且发病率和病死率呈逐年上升的趋势[1]。在中国,乳腺癌是女性恶性肿瘤的首位,死亡第5 位原因[2]。乳腺癌5年生存率为82.0% ,是我国预后较好的肿瘤之一,但仍与美国等发达国家存在差距(90.9%),主要原因之一是早期诊断率低[2]。因此,对乳腺病变尤其是恶性病变的早期诊断和准确评估至关重要。乳腺病变根据超声声像图可分为肿块型及非肿块型两种类型[3]。非肿块型乳腺病变是指在超声检查中未探及明显边界并在两个不同检查切面未见明显占位效应的一类乳腺病变,该病灶缺乏明确的形态和边界,与周边组织间没有明显界限,且与对侧乳腺对应区域的超声表现不同[4]。相较于肿块型乳腺病变,NML 病变缺乏典型的超声特征,而容易误诊或漏诊[5]。且超声乳腺影像报告和数据系统(Breast Imaging Reporting and Date System,BI-RADS)词典中并不包括对非肿块型乳腺病变的描述及分类,致使超声医师对NML 病变的识别和诊断常存在显著差异[6],超声引导的粗针活检与手术后病理诊断的符合率也明显低于肿块型病变[7]。因此,深入研究非肿块型乳腺病变的超声特征,建立NML 病变的恶性风险预测模型具有重要意义。本研究对577 例乳腺NML 病变的超声图像进行回顾性分析,探讨分析乳腺NML 病变的良恶性超声特征并构建列线图预测模型,并对病变进行危险分层分析,以期提高对此类病变的管理水平。
1 材料与方法
1.1 研究对象 回顾性分析2015年1月至2021年12月于我院行超声检查并取得最终病理结果,符合纳入及排除标准的乳腺NML 病变共577 例。纳入标准为:(1)乳腺超声检查表现为NML;(2)超声检查后取得病理结果。排除标准:(1)超声图像质量欠佳;(2)超声检查时间与取得病理时间间隔>2 周;(3)患者超声检查前接受过手术治疗、活检或化疗。本组病例均为女性,年龄21~87 岁,平均(46.01±10.15)岁;病变最大径1~9 cm,平均(2.77±1.71)cm。本研究经伦理委员会批准(编号:YE2022-164)。
1.2 仪器与方法 使用GE Logiq E9 超声诊断仪,ML6-15 线阵探头,频率5 ~ 13 MHZ。由乳腺超声团队根据乳腺超声质控要求完成检查,并对病灶图像进行标准采集;记录患者性别、年龄以及临床基本信息,图像储存于超声图文工作站中。参照ACR BI-RADS 词典记录病灶的大小、回声、病变内血流信号、微钙化、周围结构特征及同侧腋窝淋巴结等指标。病变血流丰富程度参照Adler 分级标准进行血流信号分级。腋窝淋巴结符合下列条件[8]之一则认为腋窝淋巴结异常:(1)最大横径> 10 mm;(2)皮质厚度>4 mm;(3)皮质边缘呈分叶状或没有淋巴门。数据采集及图像评估均在医师了解研究设计,但不知道病变病理结果的情况下进行。所有的乳腺超声检查图像评估由两名超声医师(5年以上乳腺超声工作经验)进行共同评估,意见不统一时,由第三方高年资医师进行仲裁。
1.3 统计学方法 采用SPSS 23.0 进行统计分析。计量资料以表示,组间比较采用独立样本t检验,计数资料以百分率表示,组间比较采用χ2检验,差异有统计学意义的指标纳入多因素logistic 回归分析,逐步法筛选独立危险因素。再通过R 软件(R4.2.0)的“rms”包构建列线图预测模型,进一步绘制该模型的受试者工作特征(ROC)曲线并计算曲线下面积(AUC);绘制校准曲线,评价模型的校准度;采用Bootstrap 内部验证法(自主重复抽样1 000 次)和Hosmer-Lemeshow 拟合优度检验进行模型的内部验证。P< 0.05 为差异有统计学意义。
2 结果
2.1 病理结果 577 例乳腺NML 病变中,267 例(46.3%)经病理分析证实为恶性,其中导管内癌及导管内癌伴微小浸润共105 例,浸润性癌149 例,其他13 例;310 例(53.7%)为良性病变,其中纤维囊性乳腺病125 例,乳腺增生病101 例,其他84 例;病理类型见表1。典型病例见图1。
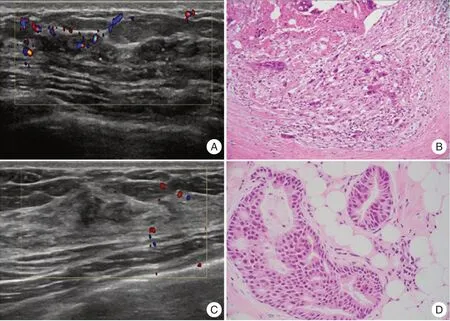
图1 良、恶性NML 的超声和病理图Fig.1 Ultrasonographic and pathological images of benign and malignant NML
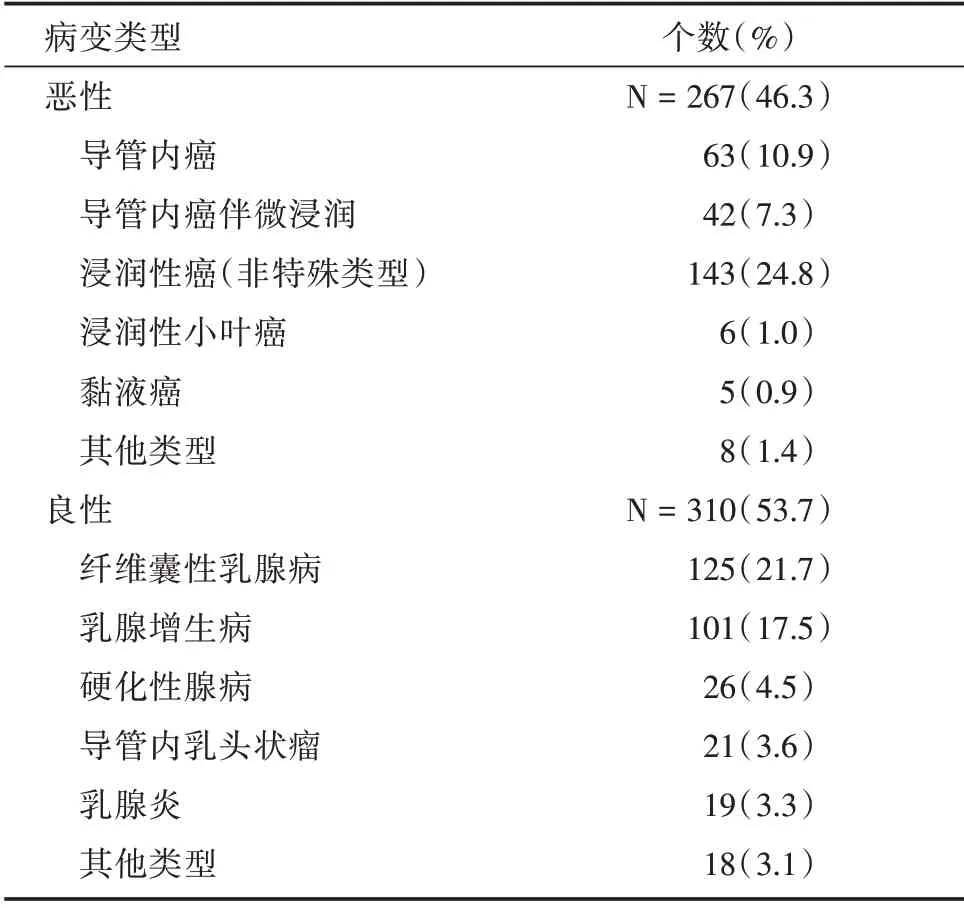
表1 577 例乳腺NML 的病理结果Tab.1 Pathological results of 577 breast NMLs
2.2 乳腺NML 病变恶性风险相关因素的筛选单因素分析结果显示良性组与恶性组间患者年龄、乳腺癌病史、病变可触及、病变直径、微钙化、后方回声衰减、结构扭曲、血流信号和腋窝淋巴结异常差异有统计学意义(P<0.05),见表2。将经过单因素分析筛选的有统计学意义的变量纳入多因素logistic 回归分析,结果显示年龄、病变可触及、微钙化、后方回声衰减、结构扭曲、血流信号丰富和腋窝淋巴结异常是恶性NML 病变的独立预测变量(P<0.05),见表3。

表2 恶性乳腺NML 危险因素的单因素分析结果Tab.2 Univariate analysis of risk factors for malignant breast NML 例(%)
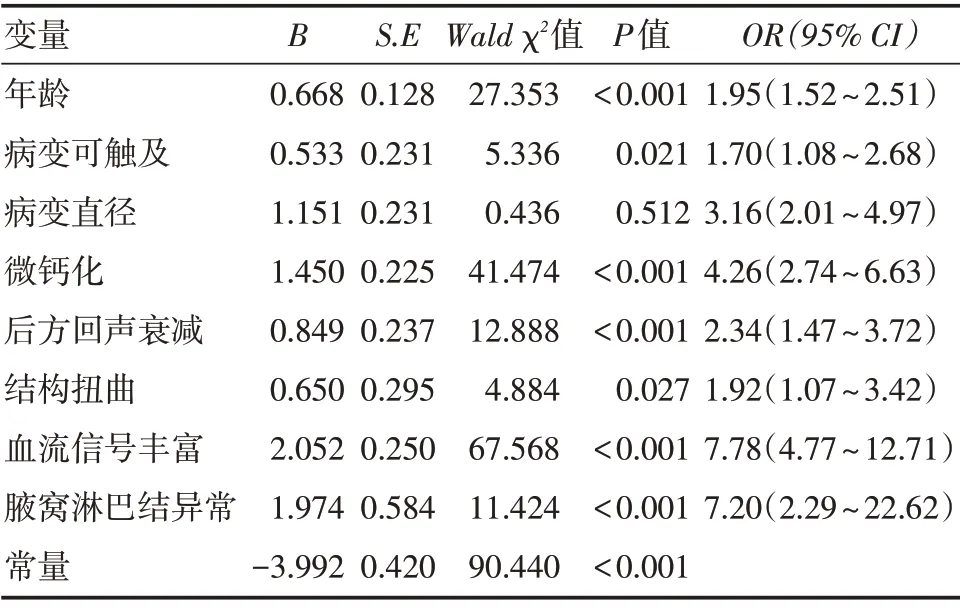
表3 恶性乳腺NML 相关危险因素的多因素logistic回归分析结果Tab.3 Multivariate logistic regression analysis of related risk factors for malignant breast NML
2.3 列线图预测模型的建立与评价 使用单因素与多因素logistic 回归筛选的独立预测变量绘制列线图(图2),列线图的每一行代表每一个变量的不同情况对应的分数,全部代入后相加可算出总分数,总分数对应相应NML 病变的恶性概率。进一步绘制ROC 曲线(图3a),曲线下面积为0.869(95%CI:0.840 ~ 0.898),提示该列线图模型的区分度较好。校准曲线显示经列线图模型获得的预测NML 病变恶性的概率与实际概率之间具有良好的一致性(图3b),平均绝对误差为0.007。且Hosmer-Lemeshow 拟合优度检验显示差异无统计学意义(χ2= 7.578,P= 0.476),表明该模型的校准度和稳定性良好。

图2 预测乳腺NML 病变恶性概率的列线图Fig.2 Nomogram for predicting the malignant probability of breast NML
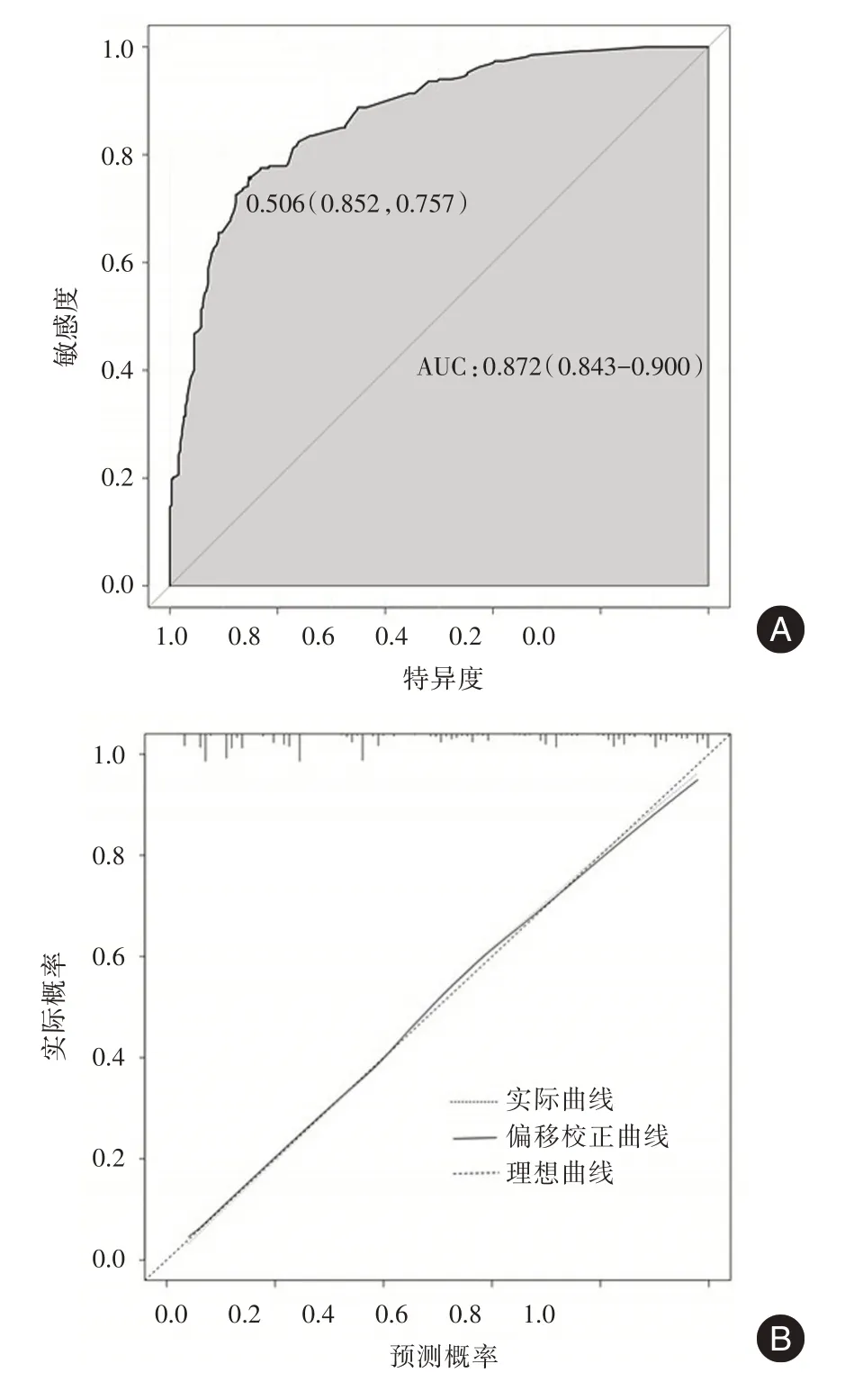
图3 列线图模型的ROC 曲线和校准曲线Fig.3 ROC curve and calibration curve of Nomogram
3 讨论
恶性乳腺NML 病变因不具备典型乳腺癌的超声征象和规范化病变管理指南,容易被漏诊与误诊[9]。本研究通过回顾性分析577 例经病理证实的乳腺非肿块型病变的超声特征,结果显示年龄、病变可触及、微钙化、后方回声衰减、结构扭曲、血流信号丰富和腋窝淋巴结异常是恶性NML 的独立危险因素;基于这7 项独立危险因素创建恶性乳腺NML 列线图预测模型,列线图的AUC 为0.869,且校准曲线显示经列线图模型获得的预测NML 病变恶性的概率与实际概率之间具有良好的一致性。本研究有助于评价乳腺NML 恶性超声征象及风险因素,提高病灶检出率,降低活检率,对NML分层管理具有一定的临床意义。
有研究表明非肿块型乳腺病变很可能是早期乳腺癌的超声表现[10]。在本研究中,乳腺NML 病变恶性率高达46.3%,其中导管内癌成分的恶性肿瘤及乳腺浸润性癌(非特殊类型)占比分别为39.3%和53.6%;这是因为病理改变决定了声像图特征,非肿块样病变的成像基础主要与导管上皮的病理性增生相关,部分类型的乳腺浸润性癌(非特殊类型)常伴不同程度的导管内癌成分,而表现为非肿块型病变[11]。本研究中良性NML 病例中有26 例为乳腺硬化性腺病和21 例导管内乳头状瘤,乳腺硬化性腺病本身是乳腺癌的危险因素,因硬化导致的结构扭曲、变形,易误诊为浸润性癌[13];导管内乳头状瘤虽然属于良性病变,但存在发生恶变的可能,特别是周围导管内的乳头状瘤。本研究中NML 病变的病理结果表明在超声表现为NML 的病变具有恶性风险高且早期癌发生率高的特点,与既往研究[14]一致。
本研究中伴微钙化的NML 病变恶性风险更高,与KIM 等[10]等的研究一致,其形成机制可能与肿瘤细胞新陈代谢活跃及癌灶局部营养不良、缺血坏死有关[15]。本研究中,后方回声衰减是恶性NML 的另一个独立危险因素,与既往研究[14]一致。后方回声衰减主要反映组织对超声声能的吸收变化,与组织的密度和组成结构密切相关,肿瘤细胞在增殖和变质过程中产生大量的胶原蛋白和纤维蛋白常造成超声上病变的后方回声衰减[16]。与既往研究[14]不同的是,本研究中结构扭曲也是NML 的可疑恶性征象,分析原因可能是纳入研究对象病理类型的差异,虽然良性病变如纤维化、硬化性腺病等也可以破坏正常的乳腺实质结构造成结构扭曲;但与良性病变相比,结构扭曲在恶性病变声像图中更为常见[6]。血流信号是乳腺NML 良恶性评价的另一个重要因素,但不同的文献存在争议,本研究与FAN 等[17]的研究结果一致,但有别于
杨敏等[18]的研究。由于乳腺NML 大多为早期病变,新生血管壁薄,探头压迫容易造成血管变形,研究结果的差异可能与操作手法、设备性能等因素有关。当癌细胞扩散浸润淋巴结部位后,淋巴结可出现较为明显的结构形态改变,本组研究中同侧腋窝淋巴结异常是识别为恶性NML 的重要超声征象,可能跟本组病例中存在较大数量的乳腺浸润性癌(非特殊类型)及导管内癌伴微浸润有关。
列线图统计学预测模型是一种可靠的工具,可以建立简单直观的统计预测模型图,量化临床事件的风险,现已被广泛应用于临床研究。目前暂未发现应用于乳腺NML 病变恶性风险预测的列线图模型[6]。既往的研究为了便于NML 的恶性风险分层管理,参照BI-RADS 分类对NML 的声像图进行分类,但由于良恶性NML 病变特征重叠较大,致使所有的NML 病变都分到了BI-RADS 4A 类及以上。这意味着NML 病变均需进行活检检查,在临床工作中应用价值及可行性并不高。本研究基于患者临床资料和超声特征构建乳腺NML 恶性风险的列线图预测模型,可以量化各个变量,分析其相应的恶性风险,利于个体化诊断及治疗,且ROC 曲线及校准曲线也表明该模型具有良好的校准度和稳定性。
本研究还存在一定的局限性。首先,本研究是一个回顾性研究,可能存在一定的选择偏倚。其次,本研究的数据来自于单一中心,缺乏外部验证数据。最后,本研究的模型使用的患者资料有限,未来可结合多中心数据进一步完善该列线图并进行前瞻性的验证。
综上所述,年龄、病变可触及、微钙化、后方回声衰减、结构扭曲、血流信号丰富和腋窝淋巴结异常是恶性NML 病变的独立危险因素。基于这些危险因素构建的NML 恶性风险预测模型具有较高的临床应用价值、校准度和稳定性,根据此列线图预测模型可以判断NML 病变的恶性风险,根据不同的恶性风险制定相应的临床管理策略,有利于个体化治疗,提高诊断准确性,避免不必要的活检。

