分析跨学科式精准康复护理对脑卒中后吞咽障碍病例的影响分析
薛 梅
(菏泽市牡丹人民医院神经内科,山东 菏泽,274000)
吞咽功能障碍现在是占比较高的脑卒中后遗症[1]。患者机体遭受脑卒中疾病冲击后处于应激状态,糖脂代谢紊乱问题突出,蛋白质分解显著提速,所以营养需求量较病前大为增涨[2]。而吞咽障碍并发症的发生进展,对脑卒中后病例经口摄取营养形成了极大限制,营养摄取效能下降与营养需求量增涨间矛盾爆发,直接导致脑卒中后病例处于营养不良高发、预后显著不佳的困境之中[3]。以何种照护模式促升脑卒中后吞咽障碍患者的康复质量值得深思细研。跨学科照护可集多学科照护优势合力而实现更佳照护成效[4]。精准康复护理以康复问题的精准发现与精准解决方案的设计实践为护理核心[5]。本研究面向脑卒中后吞咽障碍病例提供跨学科式精准康复护理,现报告如下。
1 资料与方法
1.1 一般资料
选取2021年1~2021年12月菏泽市牡丹人民医院收治的120 例脑卒中后吞咽障碍患者为研究对象,以随机数表法分为试验组与对照组,每组60 例。对照组中,男性32 例,女性28 例;GUSS 分级1 级者17 例、2 级者33 例、3 级者10例;年龄54~77 岁,平均年龄(65.69±5.40)岁;缺血性卒中者35 例、出血性卒中者25 例;小学及以下、初中及高中、大专及以上文化教育经历者各为40 例、14 例、6 例。试验组中,男性31 例,女性29 例;GUSS 分级1 级者18 例、2 级者34 例、3 级者8 例;年龄54~77 岁,平均年龄(65.40±5.63)岁;缺血性卒中者34 例、出血性卒中者26 例;小学及以下、初中及高中、大专及以上文化教育经历者各为38 例、15 例、7 例。两组患者文化教育经历、年龄与性别、卒中类型、GUSS分级等一般资料比较,差异无统计学意义(P>0.05),具有可比性。所有患者均知情同意参与本研究,且本研究已被菏泽市牡丹人民医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:符合《中国急性缺血性脑卒中诊疗指南》(2018年)中关于卒中、吞咽障碍的相关诊断标准者[6];临床资料完整者;吞咽功能(GUSS)分级1~3 级者;初次发病者;无其他脏器严重功能障碍者;未合并其他慢性疾病者。
排除标准:精神障碍者;其他问题致吞咽异常者;合并消化类疾病者;阿尔茨海默病者。
1.3 方法
对照组遵循常规模式的吞咽障碍照护方式,以责任护理人员为主导,科室的其他岗位护士为协作者,直接面向脑卒中后吞咽障碍者提供疾控相关健康认知干预,针对心理情绪行心理安抚疏泄,完善康复价值宣讲、康复技能传授等康复照护管理支持,试验组按跨学科式精准康复护理模式实施干预,干预期为3 个月,具体实施方式:脑卒中后吞咽障碍跨学科式精准康复团队的构筑。由康复科承担主导科室之职,将营养学科、心理学科、神经内学科专业人员皆纳入康复团队成员范畴,各学科皆依据其学科特点优势承担相应康复照护之职,神经内科护理人员承担病情系统评估、认知宣教、专科决策等康复任务,心理学科医师承担心理辅导康复任务,营养学科医师承担营养专项评估、营养支持决策等康复任务,康复学科医师承担功能康复方案制订、实施任务。以协同工作模式为团队运行核心,住院期各学科共同就脑卒中后吞咽障碍患者的康复情况施加关注与干预,出院后,团队借助入户管理、电话随访、微信互动等途径实现团队康复资源的可持续性专业支持。
试验组实施脑卒中后吞咽障碍跨学科式精准康复护理干预。①心理学科康复。整个住院期内,心理学科康复医师每日例行与脑卒中后吞咽障碍者开展心理沟通活动30 min,于沟通中细致捕捉护理对象的表情、行为动作、言语表述等信息,并以此为据完成心境状态之全面性系统式测评,灵活调用关注度分散转移法、榜样激励法、时效性激励法、积极心理暗示法等心理干预技术。医护人员在脑卒中后吞咽障碍患者处于恶劣消极心绪时,引领其保持理性、积极型思维模式,面向其家属就患者心境动态进展做出具备前瞻意义的提醒告知,教会家属以足时的无缝隙亲情陪伴、优质到位型情感支持为脑卒中后吞咽障碍者构筑起强大心理支持后盾,助力其保持积极心态,摆脱困扰其心绪的负性心理,主动以积极型、乐观型应对心态替代驱逐消极型、悲观型应对心态。②认知学科康复。神经内科责任护士精心制作认知宣教课件,将脑卒中成因、吞咽障碍病机、治疗康复方案、康复举措起效机制、康复配合注意事宜等知识技能信息制作为科普化、动态化、直观化多媒体课件,播放课件时辅以口头解析宣讲,并引入科学的教育回馈机制,面向脑卒中后吞咽障碍者行强力解惑答疑、纠错补足支持,重点康复技能如吞咽训练、正确安全的进食技术等加用床旁真人示范、技能回示指正等教育干预,确保认知干预深入见效性。③营养学科康复。营养治疗师为脑卒中后吞咽障碍者施行营养系统化评估,按病情实况、营养风险评定结果完成营养支持计划的适用型定制,就护理对象每日摄取热量数值、摄取蛋白质数值、摄取脂肪数值等行量化式明确,注意维生素以及微量元素补充的适量性原则,定制食谱时遵循每日食材摄入种类数量超过10 种的原则。④功能学科康复。康复学科医师面向脑卒中病例施行专项的吞咽功能测评,量身定制功能康复训练方案后行细致型训练示范指导,按口内外伸缩舌-口外上下左右伸舌-闭唇-张口-下颌部左右移-微笑顺序进行训练,上述动作到位后皆维系5 s 时长,按顺序完成上述训练动作计为1 组,训练组数为3~6 组/d。每次进餐后充分漱口/刷牙,接着以坐位实施屏气空吞咽训练,完成吞咽后即以咳嗽动作对声门做出闭锁处置,以此实现气压的增加进而将处于滞留状态的食物残渣成功外排,每餐后行5~7 次上述训练。
1.4 观察指标
干预3 个月后对以下指标施行评价:①借助于焦虑自评量表(Self-Rating Anxiety Scale,SAS)、抑郁自评量表(Selfrating depression scale,SDS)面向两组患者施行情绪测评,以上2 个量表皆各含测评条目数计20 个,各条目皆采用4 级评分法,20 个条目评分相加后再乘以1.25 得到标准分,如焦虑标准分超过50 分范畴则提示焦虑阳性、抑郁标准分超过53分范畴则提示抑郁阳性,标准分愈高,提示该吞咽障碍者焦虑抑郁度愈加严重。②借助于美国国立卫生研究院卒中量表(NIHSS)面向两组患者行神经功能缺损情况的测评,由感觉意识、言语、肢体活动、视野等11 个测评条目构建而成,满分42 分,分值愈高提示该吞咽障碍患者的神经功能受损程度愈明显。③借助于GUSS 面向两组患者行吞咽功能测评,间接、直接吞咽测试分值分别为5 分与15 分,合计分值20 分,1~4级评分范畴分别为0~9 分、10~14 分、15~19 分、20 分,评分值的高低与该患者吞咽功能的优劣呈正比。
1.5 统计学分析
采用SPSS 23.0 统计学软件对数据进行分析和处理,计数资料用[n(%)]表示,比较采用χ2检验;计量资料以(±s)表示,比较采用t 检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组吞咽障碍患者干预前后焦虑抑郁自评分比较
两组干预前焦虑抑郁自评分比较,差异无统计学意义(P>0.05);试验组吞咽障碍患者干预后焦虑抑郁自评分低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组吞咽障碍患者干预前后焦虑抑郁自评分比较 (±s,分)

表1 两组吞咽障碍患者干预前后焦虑抑郁自评分比较 (±s,分)
组别例数焦虑抑郁干预前干预后干预前干预后试验组6055.64±6.63 45.07±5.64 54.13±7.31 43.13±5.84对照组6054.03±7.22 48.65±6.23 53.85±6.39 46.53±7.65 t 1.275 3.300 0.223 2.736 P 0.205 0.001 0.824 0.007
2.2 两组吞咽障碍患者干预前后NIHSS 评分比较
两组干预前NIHSS 评分比较,差异无统计学意义(P>0.05);试验组吞咽障碍患者干预后NIHSS 评分低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组吞咽障碍患者干预前后NIHSS 评分比较 (±s,分)

表2 两组吞咽障碍患者干预前后NIHSS 评分比较 (±s,分)
组别例数干预前干预后试验组6015.13±1.746.23±0.95对照组6015.33±1.509.07±0.86 t-0.673-17.164 P 0.502<0.001
2.3 两组吞咽障碍患者干预前后吞咽功能评分比较
干预后试验组吞咽障碍患者吞咽功能评分高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组吞咽障碍患者干预前后吞咽功能评分比较 (±s,分)
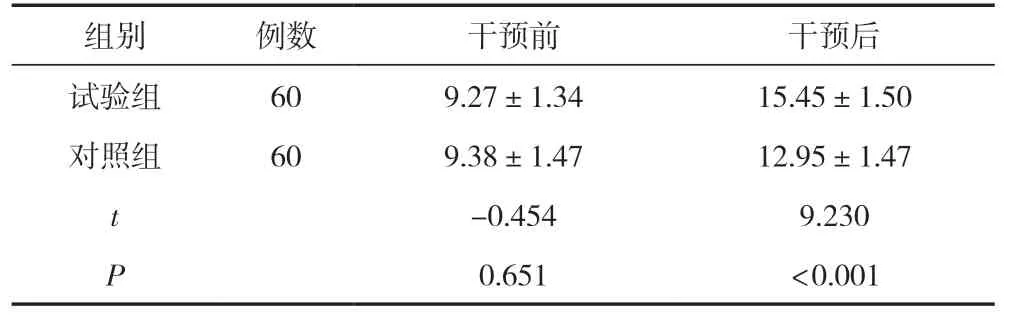
表3 两组吞咽障碍患者干预前后吞咽功能评分比较 (±s,分)
组别例数干预前干预后试验组609.27±1.3415.45±1.50对照组609.38±1.4712.95±1.47 t-0.4549.230 P 0.651<0.001
3 讨论
跨学科式精准康复护理有助于脑卒中后吞咽障碍患者焦虑抑郁情绪的改善。脑卒中后所出现的吞咽障碍后遗症在影响发病者进食效率、引发营养不良后果的同时,会致发病者于沉重心理压力重荷之下,对发病者的康复意志与康复行为造成深远负效应影响[7-8]。跨学科式精准康复护理的实施,将心理学科医师亦纳入脑卒中后吞咽障碍者康复支持人力资源之列,由专业心理康复人士主攻脑卒中后吞咽障碍者复杂多样化的消极心绪问题,效果良好,心理评估系统有序,心理问题确认高效精准,心理症结纾解策略制订得当,心理康复技术精湛实用,使脑卒中后吞咽障碍者可于心理学科专业医师技巧性引领下,直面自我,勇于以积极型应对策略对抗疾病、并发症冲击[9];认知匮乏亦可引发脑卒中后吞咽障碍者恶劣心绪,神经内科护理人员的精准式护理介入,以其专科病种认知度精深的优势,定制高度适用于脑卒中后吞咽障碍者的认知宣教课件,引领护理对象构建起理性、科学的疾病与并发症认知观,使之自非理性认知状态转变为理性认知状态,也起到了积极的不良心绪疏通改善之效。本研究结果可见,试验组吞咽障碍患者干预后焦虑抑郁自评分低于对照组,差异有统计学意义(P<0.05)。
跨学科式精准康复护理有助于脑卒中后吞咽障碍病例神经功能的改善。跨学科式康复可依康复对象实际病情、全面康复诉求等信息,按需构建全能型康复支持团队,以跨学科运行模式确保康复干预的整体性,与常规专科康复模式相比,专业化、全维度性效能更佳[10]。精准式康复护理可实现康复问题的精准筛查与针对式施护目标[11]。跨学科式精准康复护理的实施,对可能损及脑卒中后吞咽障碍病例神经功能恢复成效的负性心绪问题、营养不良问题、康复认知匮乏问题、功能康复低效问题等做出了精准式筛查确认,以此为据构建多个学科专业人士参与的全能型康复团队,对各个神经功能恢复负面影响因素做出了全方位、专业化控制解决,使脑卒中后吞咽障碍者可成功突破早期神经功能恢复阻碍因子的合力作用,实现较佳的神经功能恢复成效[12]。本研究结果可见,试验组吞咽障碍患者NIHSS 评分低于对照组,差异有统计学意义(P<0.05)。
跨学科式精准康复护理有助于脑卒中后吞咽障碍病例吞咽功能的恢复。本研究数据显示,试验组吞咽功能评分高于对照组,差异有统计学意义(P<0.05),提示跨学科精准康复具备较好的促吞咽功能恢复的效果。跨学科式精准康复护理的应用,改变了既往由康复护士独力支撑脑卒中后吞咽障碍者康复重任的缺陷,充实、拓展、丰富与补足了康复支持力量,各学科专业人士各展其力[13-14]。心理学科专业人士致力于负性情绪纾解领域,营养学科专业人士于营养支持领域发力,神经内科护士于认知干预领域起效,康复学科专业人士于吞咽训练、进食管理领域发挥积极效应,为脑卒中后吞咽障碍者奠定起良性康复心身基石,使之有机会获益于优质高效的吞咽障碍功能恢复训练干预,实现可靠的吞咽功能改善结局[15-16]。
综上所述,将跨学科式精准康复护理应用于脑卒中后吞咽障碍者中,可改善患者的神经功能、消极情绪以及吞咽功能,不失为一种可于脑卒中后吞咽障碍患者中应用的照护模式。

