骨质疏松性椎体压缩骨折患者行不同入路经皮椎体成形术的回顾性研究
钟 鸣,黄学雄,丘书集
(河源华信泰康医院骨科,广东 河源 517139)
骨质疏松性椎体压缩骨折是骨质疏松最常见的并发症,是由于骨组织内钙流失造成患者骨密度、骨强度降低,进一步表现为椎体的单发性或多发性的压缩性骨折,可能会出现后凸畸形、活动受限、身长缩短、脊柱功能受损等症状,影响患者的日常生活。临床通常对骨质疏松性椎体压缩骨折患者使用经皮椎体成形术进行微创手术治疗,其可以在影像学的引导下,通过穿刺针向病变椎体注入骨水泥以稳定脊柱,进而改善患者腰背疼痛的症状,且创伤小[1]。既往临床多经双侧椎弓根入路行经皮椎体成形术,具有较好的脊柱固定效果,但随临床实践发现,该方式术中骨水泥注入量较多,势必会加大骨水泥渗漏的发生风险[2]。研究显示,经单侧椎弓根入路行经皮椎体成形术,可在进一步减小对骨质疏松性椎体压缩骨折患者创伤的前提下,减少骨水泥的注入量,降低骨水泥渗漏的发生风险[3]。对此,本研究回顾性分析79例骨质疏松性椎体压缩骨折患者的临床资料,根据患者的手术入路方式的不同进行分组研究,以期为临床优化手术方式提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析河源华信泰康医院2020年4月至2022年1月收治的79例骨质疏松性椎体压缩骨折患者的临床资料,根据手术入路将其分为双侧组(40例)和单侧组(39例)。双侧组中男、女患者分别为22、18例;年龄60~81岁,平均(75.02±5.23)岁;骨折部位:胸、腰椎分别为21、19例。单侧组中男、女患者分别为20、19例;年龄60~81岁,平均(75.21±5.02)岁;骨折部位:胸、腰椎分别为18、21例。对比两组患者一般资料,差异无统计学意义(P>0.05),组间可进行对比。纳入标准:符合《骨质疏松性椎体压缩性骨折诊疗与管理专家共识》[4]中的相关诊断标准者;腰椎经X线或MRI显示单节段椎体形态改变,骨皮质不连续者;骨密度检测T值≤ -2.5 SD者等。排除标准:椎体压缩超过1/2,无法放置导针者;存在神经损伤症状者;恶性肿瘤所致病理性椎体骨折者等。本研究已通过院内医学伦理委员会审核批准。
1.2 手术方法入室后,患者取仰卧位,在胸下及骨盆处垫软垫,于C型臂X线机透视下定位伤椎,在体表标记后常规消毒,并使用盐酸利多卡因注射液(上海朝晖药业有限公司,国药准字H31021072,规格:5 mL∶0.1 g)进行局部麻醉,于伤椎弓根体表投影上方旁开1~2 cm处作一0.5 cm切口,使用C型臂X线机确定穿刺点和穿刺角度。单侧组应选取伤椎一侧(左侧为11:00方向,右侧为1:00方向)进行穿刺,正位于椎弓投影外侧,侧位与矢状面呈30°~40°夹角。经皮沿伤椎椎弓穿刺至椎体前中1/3处,抽出内芯,置入导针,建立工作通道。在X线透视下,使用椎体成型系统(北京中安泰华科技有限公司,国械注准20193040870,型号:骨水泥注入器SZCH-01-05)中骨水泥注入器将骨水泥(深圳市汉强医用材料有限公司,国械注准20203130397,型号:1×40,含粉体44.9 g;液体20 mL)注入椎体,在骨水泥过椎体中线将溢出椎体范围时停止注射。双侧组从伤椎两侧进行穿刺,穿刺方法同上,两侧同时注入骨水泥,使骨水泥分布均匀,在C型臂X线机透视下见骨水泥填充分布满意且无外溢后停止注射。注射完毕后,密切观察两组患者生命体征,在无特殊不适后将穿刺针拔出,而后闭合切口,术毕。术后嘱咐患者平卧,并行常规抗骨质疏松治疗,后于术后3 d,行X线摄片复查。予以所有患者术后6个月的随访。
1.3 观察指标①观察两组患者手术时间、X线照射次数、骨水泥用量等手术指标。②测量两组患者术前及术后3 d椎体前缘高度、中部高度及后凸Cobb角,并采用[1 - (伤椎前缘高度值/伤椎上下椎体前缘高度平均值)]×100%计算椎体前缘平均高度丢失率,采用[1 - (伤椎中间高度值/伤椎上下椎体中间高度平均值)]×100%计算椎体中间平均高度丢失率。③比较两组患者术前及术后3、6个月视觉模拟疼痛量表(VAS)[5]、Oswestry功能障碍指数(ODI)[6]评分。VAS分值范围为0~10分,0分为无痛,10分为剧烈疼痛,分数越高表示患者痛感越强烈;ODI分值范围为0~50分,总分=实际得分/50×100%,分值越高表明功能障碍越严重。④对两组患者术后进行随访6个月,观察两组患者骨水泥渗漏、脊髓和神经损伤、骨水泥毒性反应情况。
1.4 统计学方法采用SPSS 22.0统计学软件分析数据,计数资料采用[ 例(%)]表示,行χ2检验;计量资料经K-S检验均符合正态分布,并采用( x ±s)表示,行t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标比较单侧组患者手术时间较双侧组显著缩短,X线照射次数、骨水泥用量均较双侧组显著减少,差异均有统计学意义(均P<0.05),见表1。

表1 两组患者手术相关指标比较( x ±s)
2.2 两组患者影像学指标比较与术前比,术后3 d两组患者椎体前缘高度、中部高度均显著升高,后凸Cobb角、椎体前缘高度丢失率、椎体中间高度丢失率均显著降低,差异均有统计学意义(均P<0.05);而两组间椎体前缘高度、中部高度、后凸Cobb角、椎体前缘高度丢失率、椎体中间高度丢失率相比,差异均无统计学意义(均P>0.05),见表2。
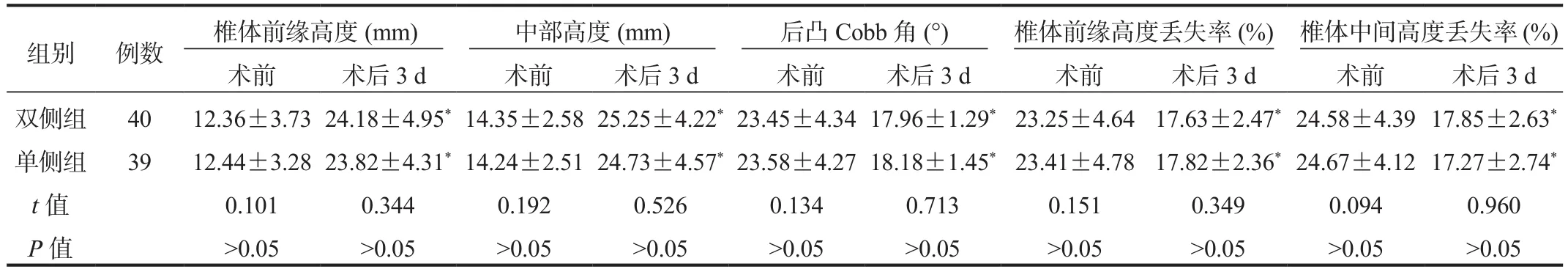
表2 两组患者影像学指标比较( x ±s)
2.3 两组患者VAS、ODI评分比较术后3、6个月两组患者VAS、ODI评分均较术前呈显著降低趋势,差异均有统计学意义(均P<0.05);但两组间相比,差异均无统计学意义(均P>0.05),见表3。
表3 两组患者 VAS、ODI评分比较 ( 分, ±s )
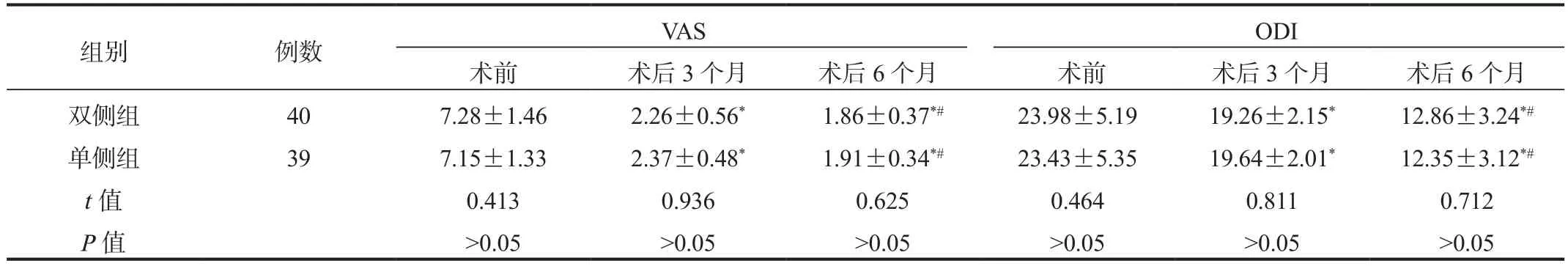
表3 两组患者 VAS、ODI评分比较 ( 分, ±s )
注:与术前比,*P<0.05;与术后3个月比,#P<0.05。VAS:视觉模拟疼痛量表;ODI:Oswestry功能障碍指数。
组别 例数 VAS ODI术前 术后3个月 术后6个月 术前 术后3个月 术后6个月双侧组 40 7.28±1.46 2.26±0.56* 1.86±0.37*# 23.98±5.19 19.26±2.15* 12.86±3.24*#单侧组 39 7.15±1.33 2.37±0.48* 1.91±0.34*# 23.43±5.35 19.64±2.01* 12.35±3.12*#t值 0.413 0.936 0.625 0.464 0.811 0.712 P值 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
2.4 两组患者并发症发生情况比较两组患者术后6个月内并发症总发生率相比,差异无统计学意义(P>0.05),见表4。

表4 两组患者并发症发生情况比较[ 例(%)]
2.5 典型病例分析患者1,女,69岁,X线检查显示:L1椎体压缩性骨折,椎体高度丢失超过1/2,见图1-A、B。择期行双侧穿刺行经皮椎体后凸成形术后,随访6个月复查显示:椎体高度得到恢复,骨水泥分布良好,见图1-C、D。患者2,女,74岁,腰椎MRI显示:T11椎体压缩性骨折合并腰背皮下软组织水肿,L1、L2腰椎骨质疏松压缩性骨折,L3/4、L4/5、L5/S1椎间盘变性突出,见图2-A。择期行单侧椎体成形术,术中注入骨水泥,见图2-B。术后6个月复查X线片显示椎体高度得到恢复,骨水泥分布良好,见图2-C。

图1 双侧经皮椎体后凸成形术手术前后影像学图片
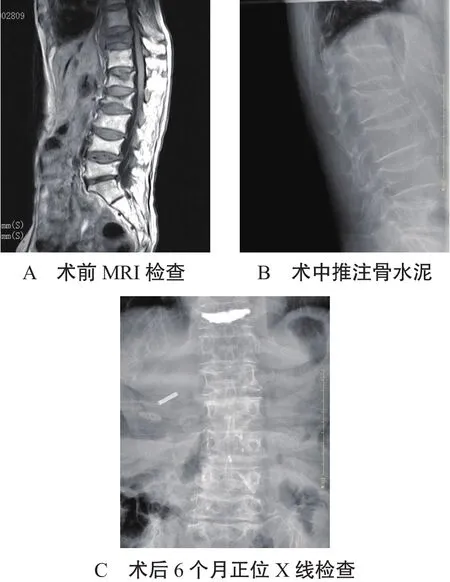
图2 单侧经皮椎体后凸成形术手术前后影像学图片
3 讨论
骨质疏松性椎体压缩骨折多见于老年人,非手术治疗患者疼痛缓解效果缓慢,且需长期卧床休息,但受老年患者体质影响,长时间的卧床极易并发肺部感染、尿路感染、压疮等并发症,影响预后。经皮椎体成形术通过穿刺向伤椎内高压注入骨水泥从而增强椎体的强度和刚度,防止椎体塌陷,提升其稳定性[7]。
目前,临床多采用经双侧椎弓根入路的方式来进行经皮椎体成形术,其可通过定位伤椎后方的椎弓根,经骨性通道进入椎体内,并通过对称分布注入大量骨水泥达到使伤椎应力均衡的目的,但手术时间长且术中X线透视次数多。研究发现,经单侧椎弓根入路也可达到稳定椎体、恢复被压缩椎体高度的效果,其是从伤椎一侧沿着椎弓根骨皮质外侧缘直接进入椎体内,可避免破坏骨质;此外,将骨水泥推至过椎体中线,可利于骨水泥的均匀分布,增强椎体生物力学上的受力平衡[8]。本研究中,单侧组患者手术时间显著短于双侧组,X线照射次数、骨水泥用量均显著少于双侧组,且两组患者术后6个月并发症总发生率相比,差异无统计学意义,提示相较于经双侧椎弓根入路,经单侧椎弓根入路可在不增加并发症的前提下,更利于减少术中X线照射次数与骨水泥用量,减小手术创伤,进而缩短手术时间。另外,本研究与术前比,术后3 d两组患者椎体前缘高度、中部高度均显著升高,后凸Cobb角、椎体前缘高度丢失率、椎体中间高度丢失率均显著降低,而两组间相比,差异均无统计学意义,进而表明两种入路方式均可有效改善椎体高度,减少伤椎椎体高度丢失,利于术后恢复。骨水泥的目标推注量为达到椎体体积的24%,该注射量可有效恢复伤椎椎体强度并减少骨水泥渗漏、缓解患者疼痛,经双侧椎弓根入路在推注骨水泥时由双侧穿刺推入,骨水泥分布更为分散均匀,故而保证了椎体高度的恢复;而经单侧椎弓根入路在推注骨水泥时,将骨水泥注入至过椎体中线,在其将溢出椎体范围时停止注射,从而在避免骨水泥渗漏的前提下,保证骨水泥推注量接近于目标剂量,进而达到与双侧入路的同样效果。但也有研究表明,双侧入路可确保骨水泥能更加均衡地分布于骨折椎体双侧,充斥于骨小梁结构中,相较于单侧入路,可进一步提高椎体刚强度[9]。
骨水泥聚合过程中可以释放热力,灼烧窦椎神经末梢,进而可以起到镇痛的效果;且骨水泥注入之后可在骨小梁之间弥散,凝固之后可以起到绞索作用,进而达到稳定伤椎的作用,可缓解因骨折造成的神经刺激[10]。本研究中发现,两组患者术后3、6个月的VAS、ODI评分均比术前显著降低,但两组间相比,差异均无统计学意义,表明两种入路下经皮椎体成形术均可有效缓解骨质疏松性椎体压缩骨折患者的疼痛感,从而利于术后早期康复活动,促进椎体功能恢复。需注意的是,相较于经双侧椎弓根入路,经单侧椎弓根入路对术者的技术要求更高,针对单侧椎弓根入路术式,术者需做到以下几点:①术前应根据X线、MRI等影像学资料仔细研究穿刺部位;②对于单侧穿刺时应尽可能地沿着椎弓根外侧缘进针以达到足够的外展角,这样既可以使穿刺针到达骨折区域,又可以避免进入椎管,从而使骨水泥达到最大的热效应与力学效应;③注意骨水泥注入剂量,一旦出现渗漏,立即停止注射。
综上,经皮椎体成形术经单侧与双侧入路方式治疗骨质疏松性椎体压缩骨折的疗效相同,而与双侧入路方法相比,经单侧椎弓根入路手术操作时间更短,X射线照射次数及骨水泥填充量更少,一定程度上减少并发症的发生。但目前对于何种入路术后椎体恢复效果更好尚无统一标准,因此,仍待临床的进一步探索。

