保肾合剂对慢性肾脏病3—5期非透析患者肾功能及营养指标的影响*
颜中玉,刘晓静,邹燕勤,孟令栋,黄萍,沙鑫
扬州市中医院,江苏 扬州 225002
慢性肾脏病(chronic kidney disease,CKD)是一种临床常见疾病和多发病,病程迁延难愈,最终发展至终末期肾病。调查显示,我国成年人中慢性肾脏病的发病率呈逐年升高趋势,患病率已达10.8%,估算全国CKD患者接近1.2亿[1]。然而CKD的知晓率和治疗率却不高,且心脑血管并发症多,病死率高,严重威胁着人类的健康和生活。CKD患者如未能得到及时有效的治疗,进入终末期肾病则需要进行长期的肾脏代替治疗,如血液透析或腹膜透析等,费用高,生活质量差,给家庭和社会带来极大的经济负担和压力[2]。因此,如何有效防治CKD,延缓CKD进展,成为目前临床研究的难点与热点。
保肾合剂是在国医大师邹燕勤教授的指导下,结合笔者多年临床经验形成的治疗CKD的有效验方。在临床实践中,笔者发现在西医治疗基础上,联合运用保肾合剂治疗CKD 3—5期非透析患者,具有较好的临床疗效,可以提高肾小球滤过率,延缓肾功能进展,改善患者的营养状态及临床症状,现报道如下。
1 资料与方法
1.1 一般资料选取2019年5月至2021年10月在扬州市中医院肾病科住院及门诊就诊的CKD 3—5期非透析患者,中医辨证为脾肾亏虚兼夹湿浊证,按照纳入标准共选出97例,将其按随机数字表法随机分为治疗组50例,对照组47例。治疗组中男23例,女27例;年龄37~78(62.94±10.16)岁;CKD 3期16例,CKD 4期16例,CKD 5期18例;血肌酐(serum creatinine,Scr)(284.02±151.65) μmol·L-1;肾小球滤过率(estimated glomerular filtration rate,eGFR)(22.94±12.93) mL·min-1·1.73 m-2(采用CKD-EPI公式换算);肾炎14例,糖尿病肾病9例,高血压肾损害5例,尿酸性肾病3例,多囊肾5例,其他14例。对照组中男22例,女25例;年龄33~78(61.30±11.30)岁;CKD 3期15例,CKD 4期27例,CKD 5期5例;Scr(221.15±91.01) μmol·L-1,eGFR(26.81±10.48) mL·min-1·1.73 m-2;肾炎13例,糖尿病肾病14例,高血压肾损害4例,尿酸性肾病5例,其他11例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准符合2012年改善全球肾脏病预后组织(KDIGO)颁布的CKD临床实践指南中规定的诊断标准[2]:CKD 3期:eGFR 30~59 mL·min-1·1.73 m-2;CKD 4期:eGFR 15~29 mL·min-1·1.73 m-2;CKD 5期:eGFR<15 mL·min-1·1.73 m-2,且未透析。
1.2.2 中医诊断标准参照《中药新药临床研究指导原则》脾肾气(阳)虚症。主症:腰膝酸软,倦怠乏力,少气懒言,畏寒肢冷;次症:浮肿难消,口淡不渴,纳呆腹胀,夜尿清长,大便稀溏,舌淡红有齿印,苔薄白,脉沉细。兼湿浊证:恶心呕吐,口干口苦,身重困倦,食少纳呆,脘腹胀满,舌苔腻厚。具备脾肾气(阳)虚证主症两项或主症1项、次症两项,且合并湿浊证者,即可诊断为脾肾亏虚兼夹湿浊证。
1.3 病例纳入标准(自拟)①年龄为18~78岁;②符合上述西医诊断及中医诊断标准;③可接受CKD的常规基础治疗,如饮食控制、控制血压血糖、纠正贫血、降尿酸、调节钙磷代谢紊乱等;④签署知情同意书者。
1.4 病例排除标准(自拟)①不符合诊断标准及纳入标准者;②合并有严重并发症者,如严重心脑血管疾病、肝病、自身免疫系统疾病、神经系统疾病,严重肺系疾病,恶性肿瘤等;③已行肾脏替代治疗患者;④病历资料不完整、缺少复查结果的患者。
1.5 治疗方法
1.5.1 对照组
1.5.1.1 饮食控制低盐低脂饮食,优质蛋白饮食,限制食物中磷的摄入量,保证足够的热量,糖尿病饮食(糖尿病患者),低嘌呤饮食(高尿酸血症患者)等。
1.5.1.2 药物治疗包括降血压、降血糖、纠正贫血、降尿酸、调节钙磷代谢紊乱等CKD并发症的处理。
1.5.2 治疗组在对照组治疗基础上给予院内协定方保肾合剂,该方由扬州市中医院制剂室浓煎制成,方药组成:黄芪90 g,白术30 g,茯苓45 g,桑寄生45 g,党参30 g,续断45 g,怀牛膝45 g,茵陈 45 g,六月雪45 g,凤尾草45 g,制大黄30 g,积雪草45 g,当归30 g,僵蚕30 g,蒲黄45 g,五灵脂 50 g,金蝉花30 g,赤芍30 g。每日两次,每次50 mL,温服。疗程为14 d。
1.6 观察指标①实验室指标:尿素氮(blood urea nitrogen,BUN)、Scr、eGFR、Cys C、UA、ALB、Hb等。②中医证候评分:观察两组治疗前后患者肢倦乏力、少气懒言、腰膝酸软、食少纳呆、畏寒肢冷、脘腹胀满、恶心呕吐、肢体困重等症状,采取中医证候积分,其中无症状者记0分,轻、中、重级分别记2分、4分、6分。③安全性指标:观察两组患者治疗前后肝功能、心电图、电解质等,评估有无不良反应。
1.7 疗效判定标准参照《中药新药临床研究指导原则》进行评定。
1.7.1 证候疗效判定标准显效:中医临床症状及体征明显改善,证候积分减少≥70%;有效:中医临床症状及体征有所改善,30%≤证候积分减少<70%;无效:中医临床症状及体征无改善,甚至加重,证候积分减少<30%。
有效率=(显效+有效)/n×100%
1.7.2 临床疗效判定标准显效:①症状积分减少≥60%,②eGFR增加≥20%,③Scr降低≥20%;有效:①30%≤症状积分减少<60%,②10%≤eGFR增加<20%,③10%≤Scr降低<20%;稳定:①症状积分减少<30%,②eGFR无降低或增加<10%,③Scr无增加或降低<10%;无效:①症状无改善或加重,②eGFR降低,③Scr增加。以上①必备,②③具备1项即可判定。
有效率=(显效+有效+稳定)/n×100%

2 结果
2.1 两组患者治疗前后肾功能相关指标水平比较治疗后,两组患者BUN、Scr、Cys C、UA水平显著低于治疗前,eGFR水平显著高于治疗前;治疗组Scr水平为(248.32±138.63) μmol·L-1、Cys C水平为(2.64±0.98) mg·L-1、UA水平为(368.97±89.82) μmol·L-1,三者均低于同期对照组,eGFR为(27.17±15.45) mL·min-1·1.73 m-2,高于同期对照组(P<0.05),见表1。

表1 两组患者治疗前后肾功能相关指标水平比较
2.2 两组患者治疗前后营养指标水平比较治疗后,两组患者的ALB、Hb水平均高于治疗前,治疗组ALB水平为(39.85±3.19)mg·L-1、HB水平为(107.73±17.84)g·L-1,优于同期对照组(P<0.05),见表2。

表2 两组患者治疗前后营养指标水平比较
2.3 两组患者治疗前后中医证候积分比较治疗后,治疗组中医证候积分显著降低(P<0.05),且低于同期对照组(P<0.05),见表3。

表3 两组患者治疗前后中医证候积分比较 分)
2.4 两组患者中医证候疗效比较治疗组中医证候有效率(58.0%)优于对照组(36.2%),差异有统计学意义(P<0.05),见表4。

表4 两组患者中医证候疗效比较
2.5 两组患者临床疗效比较治疗组有效率高于对照组,差异有统计学意义(P<0.05),见表5。
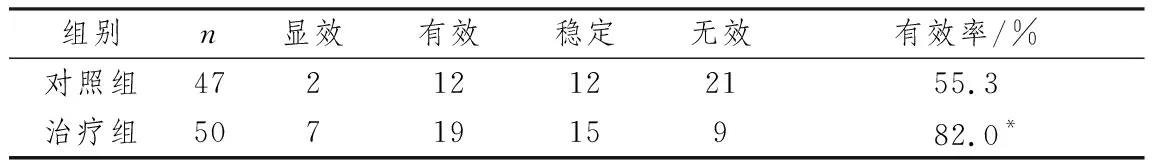
表5 两组患者临床疗效比较
2.6 安全性分析治疗后,两组患者的肝功能、电解质及心电图等指标均未发现明显异常,且用药过程中未出现皮疹、过敏、恶心、呕吐、腹泻等严重不良反应,说明用药具有安全性,无不良作用。
3 讨论
CKD的发病率逐年升高,其病程多为不可逆的慢性发展过程,临床上多以治疗原发病、控制并发症、调控蛋白营养摄入,延缓进入肾脏替代治疗时间等为主[3]。营养不良是CKD的并发症之一,随着CKD的进展,患者营养不良的发生率逐步升高,且成为CKD临床病死率升高的重要因素[4]。
中医药不仅可以延缓肾脏病的进展,还可以改善 CKD 患者的营养状况。李晓燕等[5]发现,复方积雪草组方能稳定CKD患者的肾功能,减少蛋白尿,改善患者的营养状况。苏朝东[6]发现,益肾补脾方可改善CKD患者的中医症状和营养不良状况,提高患者生活质量。中医药治疗CKD在缓解症状、保护肾功能、改善营养状况等方面显现出了独特的治疗优势。CKD属中医“水肿”“癃闭”“关格”“腰痛”“溺毒”“虚劳”等病证范畴。中医认为,CKD的病因是素体脾肾亏虚,兼挟湿浊,复感外邪,以致脾肾虚损更甚。饮食不当、情志不调、劳倦过度、药毒伤肾等常常是其诱发及加重因素,其病理性质多属本虚标实、虚实夹杂。虚以脾肾气血阴阳虚损为本,实以湿、浊、瘀、毒等邪实为标,病位中心在脾肾,风邪、湿热、瘀血、浊毒是贯穿疾病始终的病理因素,脾肾亏虚、湿浊瘀阻是其病机关键[7]。
李罗德等[8]发现,肾衰方(生黄芪、党参、生地、山萸肉、茯苓、山药、丹参、泽泻、白花蛇舌草、六月雪、生大黄、巴戟天等)的运用可改善慢性肾衰患者的营养不良状况,提高血清ALB及Hb水平,保护残余肾功能,提高生活质量。鲁科达等[9]通过观察消瘀泄浊饮(黄芪、牛膝、桃仁、地龙、制大黄、车前草)对慢性肾衰竭营养不良大鼠骨骼肌组织UPP(泛素-蛋白酶体)组分的影响,发现消瘀泄浊饮可提高血清ALB的水平,减少肌肉组织的降解,改善CRF营养不良。邹丹丹[10]治疗CKD 3—4期脾肾气阴两虚、湿浊瘀阻型患者,发现健脾益肾、化瘀泄浊方(黄芪、党参、生地黄、怀山药、茯苓、山茱萸、泽兰、丹参、桃仁、红花、白花蛇舌草、六月雪、生大黄、红景天)不仅可以降低Scr、BUN等肾功能指标,改善临床症状,还可减轻患者的微炎症状态,降低蛋白分解,提高ALB、前白蛋白及Hb的水平,从而改善蛋白质能量消耗状态。
笔者根据该病的病因病机,结合多年临床经验,在国医大师邹燕勤教授的指导下,以“益肾健脾补其本,利湿泄浊、活血化瘀治其标”,归纳出了治疗CKD的有效验方——“保肾合剂”。方中黄芪可补气健脾,首用生黄芪可增强利水消肿之效;党参补中益气,健脾扶正。二者合用共为君药,以奏益气扶正之效[11]。桑寄生、续断、怀牛膝补肝肾、强筋骨,可补益肾气;白术、茯苓健脾利水。以上同为臣药,共奏健脾益肾之功。佐以茵陈、凤尾草清热利湿,六月雪、积雪草化湿泄浊,当归、赤芍、失笑散活血化瘀和络[12]。制大黄通腑泄浊,活瘀排毒,祛邪而不伤正[13],僵蚕、金蝉花搜风通络。诸药合用,共奏健脾益肾、利湿泄浊、活血通络之效,扶正祛邪,标本同治,使正气得复,浊毒瘀血得除。
现代药理研究表明,黄芪具有提高机体免疫功能和抗氧化的作用,可以增强机体抵抗力,增加蛋白质的合成率,从而提高血浆ALB,并且能够降低Scr,减少蛋白尿的产生[14-15]。党参在补血、补中益气、增强机体抵抗能力、治疗贫血、降低血压等方面具有一定的临床价值,能够提高Hb水平,纠正贫血[16]。当归具有抗炎、促进造血功能、增强机体免疫力、保护肾功能的作用[17]。临床研究发现,活血化瘀药可改善患者血液高凝状态及肾脏微循环,增加肾脏血流量,对延缓慢性肾衰竭的进展、改善肾功能有很好的疗效[18],常用活血药如活血利水之益母草、牛膝,养血祛瘀之当归、川芎,清热活血之赤芍、大黄等,通络活血之僵蚕、全蝎,止血化瘀之蒲黄、三七,破血行血之五灵脂、三棱、莪术等。金蝉花是一种功效类似冬虫夏草的珍贵中药材,性寒味甘,具有降低Scr、BUN水平,提高Scr清除率,改善肾功能的作用[19]。现代药理研究表明,金蝉花中的生理活性成分N6-(2-羟乙基)腺苷可通过TGF-β1和NF-κB信号途径改善单侧输尿管梗阻小鼠的肾间质纤维化和炎症反应[20]。
本研究采用保肾合剂治疗CKD 3—5期非透析患者,与常规治疗相比,两组治疗前后肾功能(BUN、Scr、Cys C、UA)及营养指标(ALB、Hb)均有所改善,eGFR明显升高,临床症状减轻,无明显不良事件发生,且治疗组明显优于对照组。
综上,保肾合剂治疗CKD 3—5期非透析患者有较好的安全性,不仅能改善患者的肾功能和营养状况,还可减轻患者的临床症状。

