表面肌电在肘关节骨折术后患者运动功能评估中的应用
职文倩,黄强,李蔷,李艳超,王宇章,杨明,刘晓华
北京积水潭医院,北京市 100035
0 引言
肘部骨折是骨科常见的骨折,占骨折总数17.51%[1]。由于肘关节关节囊薄弱、肘关节内关节结构紧密、关节囊与韧带肌肉的关系密切,肘部损伤后特别容易发生挛缩与僵硬[2-3]。创伤后肘关节僵硬是肘关节骨折术后常见且严重的并发症之一,具有发生率高、治疗困难等特点[3-4],严重影响患者上肢功能和日常生活[5]。创伤后肘关节的康复是一个具有挑战性的过程[6-8]。
创伤后肘关节僵硬与早期细胞因子表达、胶原纤维排列的改变有关,其中III型胶原纤维排列减少、α-平滑肌肌动蛋白的表达增加是关键因素[9],这些分子和细胞的变化往往发生在早期[10],术后早期的康复训练对于肘关节术后患者的功能恢复发挥重要作用。肘关节骨折术后早期患者由于疼痛、肿胀和本体感受器的破坏,会产生关节源性肌肉抑制[11],骨骼肌收缩模式发生改变并产生代偿模式,限制了主动和被动关节活动度的恢复,这是影响术后早期关节活动范围和功能恢复的重要因素[7]。一个肢体节段受伤往往会产生相邻肢体节段的代偿性改变,近期有研究发现,肘关节损伤患者的肩关节也会产生适应性运动控制改变[12]。然而当前对肘关节术后患者肩肘部肌群运动功能障碍的研究较少,对肌肉的异常运动模式了解也较少。
表面肌电(surface electromyography,sEMG)能够实时、准确反映肌肉活动状态和功能状态[13],提供一种无创、动态的神经肌肉功能状况检测方法[14]。本研究探讨肘关节术后早期患者上肢sEMG 的特征性改变,为肘关节术后患者骨骼肌运动功能评估提供客观指标,并基于肩肘部肌群sEMG讨论可能的治疗方案。
1 资料与方法
1.1 一般资料
选择北京积水潭医院康复科2021年8月至2022年4 月肘关节骨折术后恢复期患者15 例(患者组),均符合肘关节骨折术后诊断标准,并有影像学证据,其中桡骨头骨折7例、尺骨鹰嘴骨折4例、肱骨远端骨折4例;后正中入路4例、外侧入路11例。
纳入标准:①术后4~6 周;②年龄18~60 岁;③身体和精神状态相对稳定,没有急性给药或疾病。
排除标准:①多发性骨折或并发上肢骨关节系统疾病,如肩周炎、桡骨远端骨折等;②神经系统疾病,如脑梗死、脑出血等;③异位骨化、感染、内固定物失效、骨折不愈合、尺神经损伤等并发症。
选取11例性别、年龄、体质量相匹配的医院健康职工(对照组),无上肢外伤或神经系统基础疾病。
两组性别、年龄、身高、体质量和体质量指数比较无显著性差异(P>0.05)。见表1。
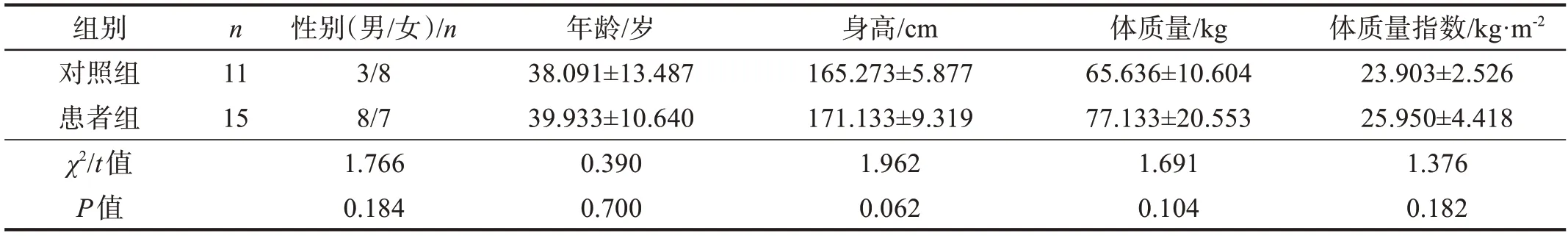
表1 两组一般资料比较
本研究经北京积水潭医院伦理委员会批准(No.202104-55)。所有受试者均了解研究情况并自愿参加本研究,已签署知情同意书。
1.2 sEMG信号采集
1.2.1 表面电极放置
采用Trigno 无线sEMG (DELSYS 公司)。进行肌肉定位[15],使用酒精棉片对目标肌群的皮肤进行擦拭。将sEMG 顺肌纤维方向分别贴于上斜方肌,三角肌前、中、后束,肱二头肌,肱三头肌和肱桡肌肌腹处,采样频率1 000 Hz。
1.2.2 测试过程
所有受试者均由同一名康复医师测试。测试前,实验人员向患者解释整个实验过程和注意事项,在正式测试前进行2 次预测试。试验时要求受试者坐于固定背靠椅,避免躯干和骨盆在测试时发生移动。传感器放置后,患者于肩关节0°位,执行以下任务。每个任务重复3次,取平均值。
1.2.2.1 屈肘最大等长收缩
测试者持FET3 便携式肌力测试仪(美国Hoggan Micro 公司),置于患肢桡骨远端,在患肢屈肘90°、前臂中立下进行屈肘等长抗阻。嘱受试者尽最大力屈肘,待肌力测试仪上数值不再上升后,嘱患者保持3 s,然后放松。
1.2.2.2 伸肘最大等长收缩
测试者持FET3 便携式肌力测试仪,置于患肢手臂远端,在患肢屈肘90°、前臂中立下进行伸肘等长抗阻。嘱受试者尽最大力伸肘,待肌力测试仪上数值不再上升后,嘱患者保持3 s,然后放松。
1.2.2.3 肘关节屈伸运动
要求受试者在肩前屈0°位时,配合电子节拍器进行稳定频率的屈伸活动,肘关节术后患者行肘关节最大活动范围运动。整个过程中测试者给予口令指导。
1.3 肌电信号分析
采用Delsys EMG Works Analysis 软件对肌电信号进行分析,截取目标区段肌电,滤波、降噪。采用分析软件计算肌电均方根值(root mean square,RMS),肩肘肌群sEMG共收缩率(co-contraction ratio,CR)、协同收缩率(co-synergy ratio,CSR)和肌肉激活百分比。

1.4 统计学分析
采用SPSS 21.0 进行统计学分析。计量资料符合正态检验,以()表示,组间比较采用独立样本t检验;计数资料以频数表示,采用χ2检验。显著性水平α=0.05。
2 结果
2.1 最大肌力
进行伸肘、屈肘最大等长收缩时,患者组最大肌力均显著小于对照组(P<0.001)。屈肘最大等长收缩时,患者组肱二头肌RMS 与对照组比较无显著性差异(P>0.05),在伸肘最大等长收缩时,肱三头肌RMS显著低于对照组(P<0.001)。见表2。
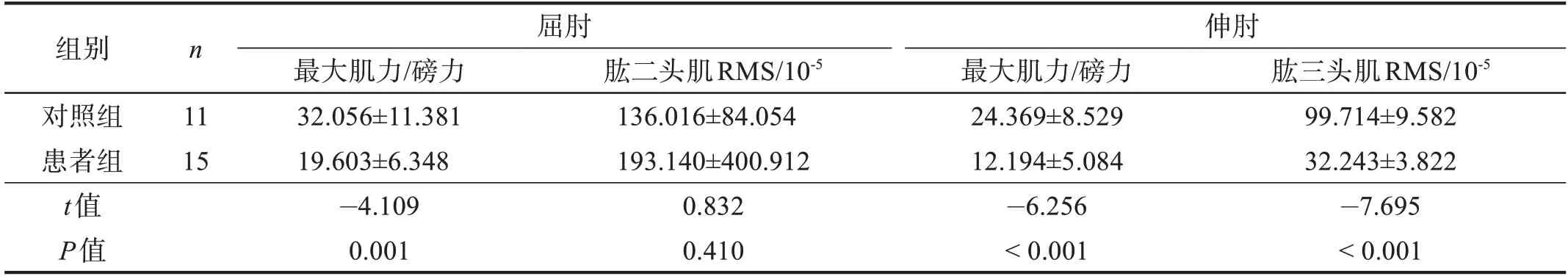
表2 两组最大等长收缩时最大肌力和RMS的比较
2.2 sEMG
2.2.1 CR
在伸肘最大等长收缩时,肱二头肌、肱桡肌的CR均大于对照组(P<0.05)。见表3。
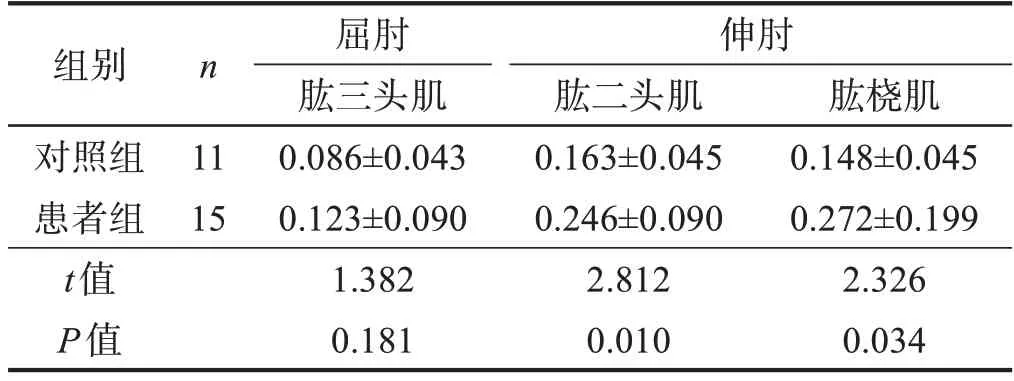
表3 两组最大等长收缩任务下拮抗肌CR比较
2.2.2 CSR
在屈肘最大等长收缩运动时,患者组斜方肌上束CSR大于对照组(P<0.05),其他肩周肌群CSR与对照组比较无显著性差异(P>0.05)。见表4。
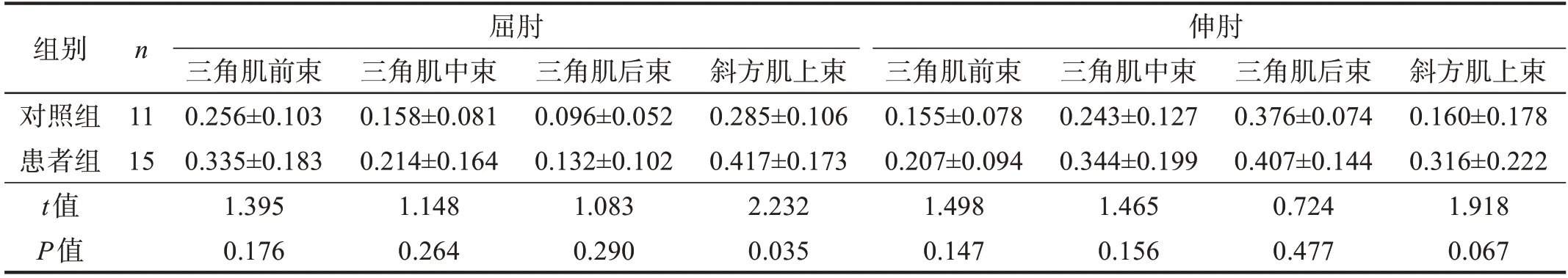
表4 两组最大等长收缩任务下肩周肌群CSR比较
2.2.3 肌肉激活百分比
屈肘活动时,患者组肱三头肌的激活水平大于对照组(P<0.05)。伸肘活动时,患者组肱二头肌、肱三头肌激活水平均大于对照组(P<0.05)。见表5。
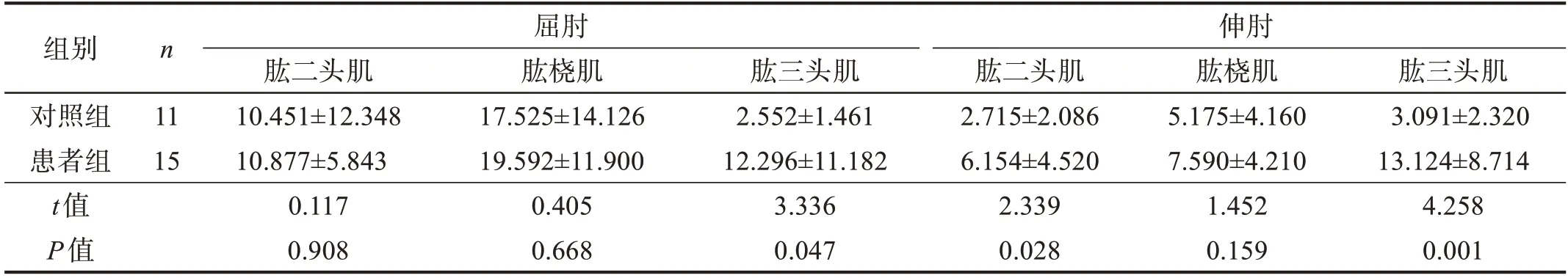
表5 两组在屈伸肘活动中肱二头肌、肱桡肌和肱三头肌肌肉激活百分比比较 单位:%
3 讨论
肘关节术后早期,患者存在肘关节肿胀、疼痛等问题,如未能及时改善,随着病程进展,会造成关节纤维化、肌肉萎缩、异位骨化等并发症,对上肢功能、生活质量造成严重影响。本研究显示,肘关节骨折早期术后患者存在肌力减退、收缩模式异常和代偿模式等问题,提示我们早期正确激活肘周肌群、改善收缩模式,对肘关节活动度的恢复有重要作用[2,18-19]。
sEMG 是非侵入性肌肉功能评估的重要方法,通过传感器测量记录电极下运动单位的动作电位总和,反映肌肉负荷或肌肉募集[20-21]变化。其中RMS 是肌电常用参数,可在时间维度上反映肌电信号振幅变化特征,且RMS 与电功率相关,具有更加直接的物理意义[22]。本研究显示,肘关节术后患者的肱三头肌在伸肘最大等长收缩时,其RMS 和最大肌力小于健康人。这可能与患者手术切口位置和肱二头肌较高的CR 有关。本研究中部分患者采用后方入路,这对肱三头肌、后方关节囊损伤更大,疼痛、肿胀等因素改变发送到中枢神经系统的传入信号,导致传递到肱三头肌α-运动神经元的抑制信号增加[23],造成伸肘肌力减退。本研究还显示,在伸肘最大等长收缩时,肘关节术后患者屈肘肌CR 增高,这可能会影响肘关节术后患者肱三头肌的收缩效率,降低伸肘合力,造成伸肘最大肌力下降。
肘关节术后患者肱二头肌的RMS 与健康人无明显差别,屈肘最大等长收缩肌力小于健康人。虽然肱二头肌最大等长收缩时肌力与肱二头肌肌腹处RMS值具有弱相关[24-25],但是肌力还受肌纤维收缩性能、运动单位发放率、神经肌肉控制等多因素影响[26],sEMG 振幅也与运动单位募集、运动单位的同步度和疲劳程度等多因素相关[27-28],这导致患者肱二头肌在屈肘最大等长收缩时,肌力和RMS 值未呈现线性变化趋势。最新研究发现,骨科术后患者肌力减退与肌丝蛋白水平的肌肉收缩性改变有关[29],可能是肌细胞内环境的改变造成肌纤维收缩性能的改变,导致肌纤维收缩能力减低。提示肱二头肌肌力下降可能与肌纤维收缩功能障碍更相关。因此对于肘关节术后患者,早期进行积极的消肿、止疼,改善骨骼肌细胞内环境可能对于提高骨骼肌细胞收缩性能、提高肌力发挥重要作用[30-31]。
神经肌肉控制是对静态关节位置和动态关节运动的传入信息进行识别,通过改变肌肉的募集强度和顺序,维持关节稳定和运动协调[32]。肘关节术后患者的肘关节关节囊、肌腱等机械感受器受损,改变了中枢神经系统的传入信息,造成神经肌肉控制障碍[31]。sEMG 已被广泛用于了解神经肌肉控制在功能性任务运动期间的创伤后变化。根据与主动肌的功能关系,本研究采用拮抗肌-主动肌的CR 和协同肌-主动肌的CSR 评价运动模式。本研究显示,在进行伸肘最大等长收缩时,患者肱二头肌、肱桡肌的共收缩模式较为明显,在进行屈肘最大等长收缩时,肱三头肌的CR呈大于健康人的趋势,但差异无统计学意义。CR 升高在运动损伤、腰痛、神经损伤后等患者中很常见[33-34],这反映了神经调控的适应性改变[35]。对于肘关节术后患者,肘周肌群共激活增加可能是增加关节稳定性的保护性反应,在进行最大等长收缩任务时,屈肘和伸肘肌群的共同激活提高了肘关节稳定性,并减少了施加在骨折端的拉力。
但异常收缩模式长期存在可能会影响功能预后。首先,较高的CR 增加骨骼肌表观刚度[35],降低骨骼肌的弹性、关节的灵活度,进而影响关节活动度的进步。其次,较高的CR 增加了关节活动中的骨骼肌能量消耗[35],降低了主动肌的收缩效率,更容易造成肌肉疲劳。而且,较高的共激活率会导致关节的压缩力增加[36],导致关节负荷增加[37-38],这种异常收缩模式如长期存在,可能会对关节造成二次损伤,如肘关节疼痛、创伤后骨关节炎[36]等。当前降低共激活率被认为是骨科术后早期康复治疗的目标[35],但目前关于肘关节骨折术后的研究仍较少,还需要进一步研究来确定拮抗肌激活比例增加是否影响肘关节的功能预后,以及改善共激活率的治疗方案。在肘关节术后患者中,肩周肌群在肘关节屈伸活动中存在协同代偿模式,尤其以上斜方肌为著,这可能与屈肘活动时耸肩代偿有关。上斜方肌的过度激活与锁骨抬高以及肩胛骨的前倾增加有关[36],进而影响肩峰下空间的体积,这可能与部分肘关节僵硬患者肩关节疼痛有关。
sEMG是一种高度可变的信号,通过标准化处理,可以比较不同受试者之间的肌电活动,其中最大等长收缩测量是目前使用最广泛的一种归一化值[17]。本研究比较屈伸动作过程中各目标肌肉激活水平,结果显示肘关节术后患者较健康人主动肌肌肉激活率呈增加的趋势。Page 等[37]发现与健康对照组相比,肘关节僵硬组在肘关节屈伸运动期间,肘周肌肉都具有更高的激活水平。Haddara 等[38]发现肘关节术后患者肱三头肌、肱二头肌、肱桡肌的RMS 呈高于健康对照组的趋势。肘关节术后患者主动肌激活率高于健康对照组,可能是由于关节僵硬,肘周肌群需要较高的激活率来实现肘关节屈伸运动。此外肘关节术后患者因为疼痛、恐惧可能导致最大等长收缩偏低,导致在执行主动运动时骨骼肌的激活百分比较高。本研究显示,患者在屈伸肘运动中,肘关节术后拮抗肌的激活率均高于健康对照组,在活动末端时软组织受到牵伸,引起疼痛,拮抗肌的激活增加可能是一种自我保护机制,以限制活动末端时的关节创伤,维持关节稳定性。但是这种收缩模式在高频率的日常生活中可能造成负面后果,过度的肌肉激活,造成肌肉疲劳,影响功能改善。
综上所述,肘关节术后患者肘关节周围肌力下降,肘关节屈肘肌共收缩模式明显,伸肘肌激活不足,肩周肌群的异常协同收缩明显增强,尤其以斜方肌为著。提示肘关节术后患者康复训练时应该加强伸肌和屈肌收缩的协调性训练,尤其在伸肘运动时,应增加主动肌收缩,抑制拮抗肌的协同收缩。在肘关节骨折术后患者常规评估中加入肌电图评估,可以为临床医生提供肌肉收缩的信息,有助于制定治疗计划。但需要提出的是,sEMG 测试具有较大的误差,未来研究应该包括更紧密匹配的群体和更大的样本量;未来仍需要进一步的研究来阐明拮抗肌收缩率增加是否影响功能预后,以及改善CR 的特定治疗技术有效性的调查,如神经肌肉电刺激、肌电生物反馈和收缩-放松练习等,这将帮助临床医生为这一具有挑战性的患者群体提供更有效的治疗方法,最大化恢复运动和功能。
利益冲突声明:所有作者声明不存在利益冲突。

