杵针对剖宫产产妇缺乳症状及血清泌乳素的影响*
蒋运兰 李栋霜 钟薇 钟磊 陈谨 李庆 卢宇彤 刘露
(1.成都中医药大学附属医院护理部,四川 成都 610072;2.成都中医药大学附属医院妇科,四川 成都 610072;3.成都中医药大学附属医院产科,四川 成都 610072;4.成都中医药大学附属医院骨科,四川 成都 610072;5.成都中医药大学护理学院, 四川 成都 610072)
世界卫生组织规定,为保障婴幼儿及产妇的健康,建议6个月内的婴儿实行纯母乳喂养,母乳喂养时间达到2年甚至更长的时间[1]。而目前研究发现,在低收入和中等收入国家,6 个月以下的婴儿纯母乳喂养率只有37%,高收入国家的女性因工作需要比低收入国家的女性喂养时间更短,其母乳喂养率更低[2]。中国发展研究基金会于2019年发布的调查报告中指出,我国6个月内婴儿的纯母乳喂养率仅有29.2%[3]。母乳喂养率低下的一个重要原因为产后缺乳[4]。产后缺乳是指产妇哺乳期内,乳汁甚少或全无,无法满足婴儿需求,多发生在产后的2~15 d[5]。目前城市产妇年龄偏大、剖宫产率不断升高,剖宫产分娩时出血过多,术后切口疼痛难忍,进食量很少,导致产妇的精神萎靡不振,处于非常紧张和疲惫的状态,出现开奶较迟,哺乳时心情抑郁,喂养婴儿困难,吸吮次数减少,刺激力度和强度不足,泌乳素(Prolactin,PRL)处于较低的水平,这些因素都会导致乳汁分泌不足而影响母乳喂养[6]。李氏杵针[7]作为国家级非物质文化遗产,并集针灸和推拿按摩之长,避免了破皮之痛、感染之忧,也兼具舒适性,精准刺激穴位,节省人力,是临床运用广泛的有效安全的非药物疗法。目前暂未有研究报道杵针对产后缺乳的疗效,本研究将其引入产妇产后缺乳的干预中,现报告如下。
1 资料与方法
1.1 临床资料
1.1.1 一般资料 纳入2020年8月~2021年2月期间成都中医药大学附属医院产科就诊住院的剖宫产术后缺乳产妇123例,根据区组随机分组法分为观察组61例,对照组62例。诊断标准参照国家中医药管理局2017年制定的《中医病证诊断疗效标准》[8]之产后缺乳诊断标准:产后排出的乳汁量少,甚或全无,不够喂养婴儿。乳房检查松软,不胀不痛,挤压乳汁点滴而出,质稀,或乳房丰满,乳腺成块,挤压乳汁疼痛难出,质稠。排除因乳头凹陷和乳头皲裂造成的乳汁壅积不通,哺乳困难。纳入标准:妊娠37周至不满42周住院剖宫产分娩的产妇。分娩24 h内被诊断为产后缺乳的产妇。产妇年龄大于20岁,小于40岁。新生儿健康,Apgar评分8~10分。新生儿体重在2.5~4.0 kg。产后愿意母乳喂养的产妇。签署知情同意书,自愿参加本研究者。排除标准:产妇乳房发育不正常,有乳腺炎病史、乳头凹陷、乳头皲裂致哺乳困难者。合并有心血管、肝、肾、甲状腺疾病和造血系统等严重原发性疾病,精神病产妇。妊娠患有糖尿病、高血压等合并症的产妇。产后大出血、有过敏史的产妇。产后曾服用治疗产后缺乳的药物或影响体内激素分泌的药物者。皮肤过敏,不耐受治疗刺激的产妇。剔除、脱落、终止标准:纳入后发现不符合纳入标准者给予剔除。试验过程中依从性差或因不耐受杵针而未完成整个治疗,资料不全等影响疗效或安全性判定者给予剔除。术后出现病情变化如切口脂肪液化、产后出血,急性乳腺炎产妇给予剔除。研究观察过程中自行退出或不能坚持或自动放弃规定的治疗方案者视为脱落。研究观察过程中发生严重不良事件,不宜继续接受试验者及时终止。研究观察过程中病情变化或其他原因不能在继续接受治疗者及时终止。本研究经成都中医药大学附属医院伦理委员会审批通过后实施,伦理审批号为2021KL-114。研究对象均在签署知情同意书后纳入本研究,保护受试者权益与隐私。严格遵守伦理委员会规定的原则,如在实施中需要对方案进行修改时,需再次报请伦理委员会批准后实施。
1.1.2 辨证分型 参照中国中医药出版社 2002年9月的出版的第1版《中医妇科学》[9]中关于产后缺乳的辨证分型。气血亏虚型:产后乳汁少或全无,乳汁稀薄,乳房柔软无胀感,面色少华,倦怠乏力,舌淡苔薄,脉细弱。肝郁气滞型:产后乳汁分泌少或全无,乳房胀硬,疼痛,乳汁稠,伴胸胁、胀满、情志抑郁、食欲不振,舌质正常、苔薄黄,脉弦或弦滑。痰湿阻滞型:乳汁少或全无,乳房硕大或下垂不涨满,乳汁不稠,形体肥胖,胸闷痰多,纳少便溏,或食多乳少,舌淡胖,苔腻,脉沉细。
1.2 干预方法
1.2.1 对照组 对照组采用剖宫产缺乳的常规干预[10],饮食循序渐进,由流食逐渐过渡为正常饮食,鼓励产妇多饮汤水,保障每日两餐汤水,如猪蹄汤、鱼汤、鸡汤,为避免油腻,鸡肉去皮炖。鼓励产妇勤翻身,未拔尿管前每2 h翻身,拔尿管后多下床走动。术后6 h内与产后第一天静脉滴注缩宫素,对产妇进行纯母乳喂养健康教育,产后30 min内与婴儿进行皮肤接触,早接触,早吸吮,早开奶,产后30 min即可开始母乳喂养。母婴同室,按需哺乳,每日哺乳次数保持8~12次。术后第1天开始使用产妇康复仪,每次20 min,每日1次,连续干预5 d。
1.2.2 观察组 在对照组的基础上按照杵针操作规范[11]实施杵针干预,每日一次,每次30 min,连续干预5日。选穴[12-13]:取主穴至阳八阵穴、膻中穴、乳根(双侧)穴、少泽(双侧)穴、河车路大椎至命门段河车路。气血亏虚型配穴足三里、合谷;肝郁气滞型配穴太冲、期门;痰湿阻滞型配穴足三里、丰隆。①操作前准备:备好杵针用具,75%酒精、无菌棉签、无菌纱布、评估患者皮肤,嘱患者排空膀胱,协助松解衣物,操作者洗手戴口罩。 ②具体操作:产妇取侧卧位(干预第1天)或坐位(干预第2天至第5天),注意产妇的保暖及隐私,使用75%酒精对操作部位进行消毒,消毒范围为治疗部位以外的5 cm。使用金刚杵先于至阳八阵穴行行点扣手法1~2 min,再行开阖手法1~2 min,最后行运转手法1 min,再取河车路大椎至命门段施用分离手法3 min。然后取仰卧位,使用奎星笔在膻中穴、双侧乳根及双侧少泽穴分别行点扣手法1~2 min,开阖手法1~2 min。以上操作均使用补法。气血亏虚型:在上述主穴的操作基础上,使用奎星笔在配穴足三里和合谷施用点叩手法1~2 min、开阖手法1~2 min。行杵手法为补法。肝郁气滞型:在上述主穴的操作基础上,使用奎星笔在太冲和期门施用点叩手法1~2 min、开阖手法1~2 min,杵针手法为泻法。痰湿阻滞型:在上述主穴的操作基础上,使用奎星笔在配穴足三里和丰隆施用点叩手法1~2 min、开阖手法1~2 min,行杵手法为泻法。③操作手法介绍:点扣手法:杵针针尖向腧穴或河车路反复点叩或叩击,如雀啄食。叩击频率快、压力小、力量轻、触及浅者,为补法;反之点叩叩击频率慢、压力大、力量重、触及深者,为泻法。开阖:使用杵针针尖触及腧穴部位,向下逐渐用力进杵不离开皮肤,达到患者能忍受的程度,则为开。然后操作者慢慢将杵针向上提,而杵针针尖仍不能离开施术腧穴的皮肤,则为阖。实施开阖手法时,由浅入深,渐进用力,向下进杵,渐退出杵,则为补法;由深渐浅,迅速减力,向上提杵,则为泻法。分离:使用杵针柄或杵针尖紧贴施术腧穴或河车路的部位,往左右分推,则为分,做上下推退,则为理。随河车路气血或经络气血循行为补法;逆河车路气血或经络气血循行为泻法。运转:紧贴腧穴与河车路的部位,做从内向外,再从外向内(太极运转),或做顺时针、逆时针(左右运转)方向的环形运转。随河车路或经络气血循行,太极运行方向行杵者为补法;逆河车路或经络气血循行,太极运行方向行杵者为泻法。④操作后:协助产妇取舒适体位,整理床单位,用75%酒精打湿无菌纱布对杵针用具进行擦拭消毒,洗手、做好记录。 ⑤操作注意事项:产妇不可过于饥饿、疲劳,操作过程中密切观察患者有无不良反应,询问患者杵针力度、感受,操作者行杵时应精心息虑,留神行杵。
1.3 观察指标
1.3.1 泌乳量评分 正常:完全满足婴儿需要量,不添加配方奶,2次喂奶之间婴儿睡眠安静,计0分;轻度:满足婴儿需要量的2/3,每日需添加配方奶次喂0~50 mL,2次喂奶之闻婴儿睡眠比较安静,计2分;中度:满足婴儿需要量的1/3,每日添加配方奶 50~100 mL,2 次喂奶之间婴儿频繁哭闹,计4分;重度:几乎无乳汁,不能喂养儿,全部添加配方奶,计6分。
1.3.2 乳房充盈度评分 正常:乳房饱满,有轻度胀痛感,乳汁自溢,计0分;轻度:乳房明显充盈,乳汁轻用力挤压即出,计2分;中度:乳房充盈但不胀满,乳汁用力挤压方出,计4分; 重度:乳房无明显充盈或 胀满感,挤压无乳汁外溢出,计6分。
1.3.3 乳汁淤积程度评分 正常:无,计0分;轻度:有胀奶感,哺乳后仍无缓解,计2分;中度:乳房触痛,计4分;重度:有泌乳感,但无乳汁排出,乳房持续疼痛,计6分。
1.3.4 乳汁粘稠度评分 浓稠计0分;清稀计2分;无奶水计4分。
1.3.5 血清泌乳素 使用德国罗氏 E-801 电化学发光仪泌乳素检测试剂盒于干预前(产后第 1 天)以及干预5次后(产后第 6 天)进行血清泌乳素的电化学发光法测定。

2 结果
2.1 两组一般资料比较 两组产妇的年龄、孕周、新生儿体重、手术持续时间、新生儿性别、胎次、辨证分型比较无统计学意义(P>0.05),见表1。

表1 两组产妇基线资料比较Table 1 Comparison of general maternal data between the two groups
2.2 两组干预前后泌乳量评分比较 两组产妇在干预第1天至第2天泌乳量评分组间比较差异无统计学意义(P>0.05),在干预第3天起组间比较差异具有统计学意义(P<0.05);使用两因素重复测量方差分析不同措施随着时间变化对产妇泌乳量的评分影响,结果显示,组间效应、时间效应以及组别与时间交互效应均有差异(均P<0.05),见表2。
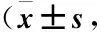
表2 两组产妇泌乳量评分的比较分)Table 2 Comparison of lactation volume between the two groups
2.3 两组干预前后乳房充盈度评分比较 两组产妇乳房充盈度评分在干预第1天比较差异无统计学意义(P>0.05),在干预第2天起组间比较差异具有统计学意义(P<0.05)。使用两因素重复测量方差分析不同措施随着时间变化对产妇乳房充盈度评分的影响,结果显示,组间效应、时间效应以及组别与时间交互效应均有差异(均P<0.05),见表3。
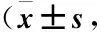
表3 两组产妇乳房充盈度评分的比较分)Table 3 Comparison of maternal breast filling between twogroups
2.4 两组干预前后乳汁淤积程度评分的比较 两组产妇乳汁淤积程度评分在干预的第1天至第2天比较差异无统计学意义(P>0.05),在干预第3天起组间比较具有统计学差异(P<0.05)。使用两因素重复测量方差分析不同措施随着时间变化对产妇乳汁淤积程度评分的影响,结果显示,组间效应、时间效应以及组别与时间交互效应均有差异(均P<0.05),见表4。
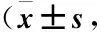
表4 两组产妇乳汁淤积程度评分的比较分)Table 4 Comparison of degree of milk deposition between the two groups
2.5 两组干预前后乳汁粘稠度的评分比较 两组产妇在干预的第1天至第3天乳汁黏稠度评分比较差异无统计学意义(P>0.05),在干预第4天起组间比较差异具有统计学意义(P<0.05),使用两因素重复测量方差分析不同措施随着时间变化对产妇乳汁粘稠度评分影响,结果显示,组间效应、时间效应以及组别与时间交互效应均有差异(均P<0.05),见表5。
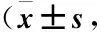
表5 两组产妇乳汁黏稠度评分比较分)Table 5 Comparison of consistency of milk between the two groups
2.6 两组干预前后血清泌乳素的比较 两组产妇干预前血清泌乳素含量比较差异无统计学意义(P>0.05),干预后对照组及观察组的血清泌乳素含量均低于干预前(P<0.05),干预后观察组的血清泌乳素高于对照组,有统计学差异(P<0.05),见表6。

表6 两组产妇血清泌乳素比较Table 6 Comparison of maternal serum prolactin between the two groups
3 讨论
中医对产后缺乳的认识及治疗历史悠长,在《诸病源候论》《妇人大全良方》《校注妇人良方》《景岳全书·妇人规》等古籍中均提出乳汁为血所生,赖气以行,因此造成产后缺乳的主要病机是乳汁生化不足和乳汁运行不畅[14]。经络系统是祖国医学的一大重要灵魂,中医外治疗法多以穴位为载体,在辨证论治的指导下,对防病治病发挥着历久弥新的作用。本研究选取的主穴膻中穴、乳根穴、少泽穴是目前临床治疗缺乳的常用有效穴位[15],膻中穴是心包募穴(心包经经气聚集之处),是气会穴(宗气聚会之处),又是任脉、足太阴、足少阴、手太阳、手少阳经的交会穴,是中医治疗通乳的一个重要穴位[16-17]。乳根穴隶属于足阳明胃经,刺激该穴可以通经活络,疏通局部气血,通经下乳[18]。少泽穴为手太阳小肠经的井穴,刺激该穴位可以起润泽身体之功、促进气血运行,通络促乳下乳[19]。本研究基于古籍以及现代研究,选取了有效的穴位,并创新性的使用李氏杵针中的八阵穴与河车路,选取的至阳八阵穴以至阳为中宫,从至阳穴到左右膈关穴的距离为半径所形成的八阵穴,刺激该穴位可调和胃气、温阳散寒、行血活气之功,减少乳汁淤积、促进乳汁排出,缓解乳房胀痛活血化瘀[20]。刺激大椎至命门段河车路可以运畅气血,激发阳气、温经通脉、补中益气,调节气血阴阳[21]。在辨证论治的指导思想下,本研究对不同证型的产后缺乳给以不同的配穴干预,以求达到治疗效果的更优化。
观察组的乳房充盈度评分在干预第2天起优于对照组(P<0.05)。说明杵针改善产妇的乳房充盈程度的疗效好,见效快,两组组内比较呈现相同的变化趋势,都显示逐步改善的情况。目前泌乳量的评估缺乏权威统一的标准,本研究综合考虑配方奶的添加情况,喂养后婴儿的反应来判断泌乳量是否满足婴儿的需求量,从第3天起观察组的泌乳量情况评分优于对照组,说明杵针干预起码需要3天的时间方能有效的提高。产后生理性涨奶多出现在产后72 h左右[22],此时产妇的乳汁淤积度往往较高,本研究观察得出对照组的乳汁淤积度在产后前3天逐步上升,并在第3天达到产后5天的高峰,随后缓慢下降,这符合一般生理性涨奶规律。两组乳汁淤积度评分组间比较发现,干预第3天起观察组的乳汁淤积程度评分显著低于对照组(P<0.05)。说明杵针可以降低涨奶的风险,缓解乳汁淤积。多项研究发现[23-24]针刺及按摩相关穴位可以改善乳汁质量,提高乳汁粘稠度。本研究中两组比较发现干预第4天起杵针观察组的乳汁粘稠度评分显著低于对照组(P<0.05),说明想要明显的改善乳汁质量,需要杵针干预达到一定的疗程和时间。从重复测量方差分析结果来看,两组的泌乳量、乳房充盈度、乳汁淤积程度、乳汁粘稠度评分四项指标的组间效应、时间效应及组间与时间的交互效应均有统计学意义(P<0.05),这说明观察组改善缺乳症状的疗效高于对照组,两组缺乳症状的变化随着时间的变化是不同的。
本研究两组产妇干预后的血清泌乳素均低于干预前(P<0.05),这可能是因为干预前的检验是在产后 24 h内进行的,此时研究对象的术后应激反应较强。也有其他研究报道[25]在对缺乳产妇进行针灸后产妇的血清泌乳素有下降的趋势,该研究团队认为出现这种情况的原因可能与下丘脑-垂体-卵巢轴的负反馈机制有关,或与机体的应激反应有关,或是检测中的误差等原因。干预后观察组血清泌乳素含量明显高于对照组,说明了杵针可在机制上促进血清泌乳素的分泌,为杵针在缺乳的临床应用中提供了客观指标。
4 结论
杵针可提高剖宫产后缺乳产妇的泌乳量,增加乳房充盈度,改善乳汁淤积程度,增加乳汁粘稠度,促进血清泌乳素分泌,为临床治疗产后缺乳提供了新方法与新思路,可在临床推广应用。

