心电图最深S波QT间期离散度与原发性高血压合并左心室肥厚患者血压变异性NT-proBNP的相关性分析
王妍嫣, 迪丽努尔·买买提江, 努尔比亚·艾合买提, 祖鲁胡玛尔·肉苏力,佘强国, 买力旦木·艾克拜
(新疆医科大学第二附属医院心电图室, 新疆 乌鲁木齐 830068)
近20年来,高血压患者数量急剧增加,全球有超过10亿人患有高血压,且随着人口老龄化以及人们生活方式的改变,预计到2025年高血压人数将达到15亿[1]。左心室肥厚(left ventricular hypertrophy,LVH)是原发性高血压最多见的并发症之一,若未得到及时诊治,原发性高血压合并LVH患者可发生心肌缺血、心力衰竭等不良事件,进而增加患者病死风险[2]。故原发性高血压合并LVH的早期诊治至关重要。心电图是诊断LVH的常用工具,具有便捷、经济等优势[3]。有报道[4]指出,血压变异性与高血压靶器官损害及严重程度有关,降低血压变异性有助于减少心血管不良事件的发生。此外,氨基末端脑钠肽前体(N-terminal pro-B-type natriuretic peptide,NT-proBNP)作为评估心功能损伤的血清学标志物,与高血压患者LVH的发生和发展存在紧密关联[5]。本研究通过分析心电图最深S波(SD)、QT间期离散度(QTcd)与原发性高血压合并LVH患者血压变异性、NT-proBNP的相关性,旨在为原发性高血压合并左心室肥厚的早期诊治提供参考,报道如下。
1 资料与方法
1.1一般资料:选择2021年1月至2022年6月医院收治的304例原发性高血压患者,据其是否合并LVH分为LVH组(n=173)和非LVH组(n=131)。LVH诊断标准[6]:超声心动图检查提示,男性左心室肌重量指数(left ventricular mass index,LVMI)≥115 g/m2,女性LVMI≥95 g/m2。两组患者性别、年龄、收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)一般资料比较,差异无统计学意义(P>0.05)。见表1。本研究征得医院医学伦理会审批通过,患者均签订了知情同意书。纳入标准:①符合原发性高血压诊断标准[7],未使用降压药物,非同一天进行3次测量的SBP≥140mmHg,DBP≥90mmHg,或存在高血压史,目前正在接受降压药物治疗,即使SBP<140mmHg,DBP<90mmHg,仍诊断为高血压;②3级高血压,SBP≥180mmHg,DBP≥110mmHg。排除标准:①合并心脏瓣膜病、心肌病、先天性心脏病者;②排除心律失常者;③恶性肿瘤者。

表1 两组患者一般资料比较
1.2方 法
1.2.1SD、QTcd检测:采用心电综合自动分析仪进行检查,走纸速度25mm/s,定标10mm/mV。常规放置电极,患者取平卧位,记录12导联同步心电图。将PR段作为基线,测量全部心前区以及肢体导联的最深S波(SD)振幅,每一导联测量连续3个心电周期,取平均值。另外,测量每一导联连续3个QT间期,计算QTcd,QTcd=QTc(最长)-QTd(最短),取三次测量结果的平均值。
1.2.2动态血压监测:采用无创便携式动态血压监测仪,24h监测患者动态血压,6:00~22:00时间段每30min监测一次,22:00~次日6:00时间段每1h监测一次。记录并统计24h收缩压变异系数(24h systolic blood pressure variation coefficient,24hSCV)、24h舒张压变异系数(24h diastolic blood pressure variation coefficient,24hDCV)、日间收缩压变异系数(daytime SCV,dSCV)、日间舒张压变异系数(daytime DCV,dDCV)、夜间收缩压变异系数(nocturnal SCV,nSCV)以及夜间舒张压变异系数(nocturnal DCV,nDCV)。
1.2.3血清NT-proBNP水平检测:采集两组患者空腹外周静脉血3mL,离心取上清,采用电化学发光免疫法检测血清NT-proBNP水平,全自动生化免疫分析仪及配套试剂盒由瑞士Roche公司提供。
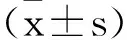
2 结 果
2.1两组患者SD、QTcd比较:LVH组SD、QTcd明显高于非LVH组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者SD QTcd比较
2.2两组患者血压变异性比较:LVH组24h SCV、24h DCV、dSCV、dDCV、nSCV和nDCV均高于非LVH组(P<0.05),差异有统计学意义。见表3。

表3 两组患者血压变异性比较
2.3两组患者血清NT-proBNP水平比较:LVH组血清NT-proBNP水平高于非LVH组,差异有统计学意义(P<0.05)。见表4。

表4 两组患者血清NT-proBNP水平比较
2.4SD、QTcd与原发性高血压合并LVH患者血压变异性的相关性分析:Pearson相关分析结果显示,SD、QTcd与原发性高血压合并LVH患者24h SCV、24h DCV、dSCV、dDCV、nSCV、nDCV均呈正相关(P<0.05)。见表5。
2.5SD、QTcd与原发性高血压合并LVH患者NT-proBNP的相关性分析:Pearson相关分析结果显示,SD、QTcd与原发性高血压合并LVH患者NT-proBNP均呈正相关(r=0.239,P=0.002;r=0.220,P=0.004)。见图1。

图1 SD、QTcd与原发性高血压合并LVH患者NT-proBNP的相关性分析
3 讨 论
高血压合并LVH主要是因心脏顺应性遭受高血压损害,进而导致心肌细胞增生和肥大,最终导致左室功能异常。相比于非LVH患者,原发性高血压合并LVH患者心肌缺血、心力衰竭以及心律失常等不良事件发生率明显升高[7]。因此,积极对原发性高血压合并LVH进行诊治,对于改善患者预后具有重要的意义。
体表心电图能够通过检测心脏电压改变提示LVH,朱韵等[8]研究显示,心电图SD对高血压合并LVH具有良好的诊断效能。QTcd是临床上评估LVH患者室性心律失常的有效指标,也能够用于判断LVH患者的心肌肥厚程度[9]。本研究结果显示,LVH组SD、QTcd明显高于非LVH组,提示原发性高血压合并LVH患者存在明显的左心室构型改变。分析原因,长时间处于高血压状态可使得心脏超负荷工作,进而导致心室增厚,以致心室结构重塑,从而引起心室不同位置的心肌细胞复极不同步,最终导致SD、QTcd增加。高血压患者的典型临床特征为血压变异性升高,而高血压合并LVH患者血压变异性水平更高,波动更大,进而容易造成血管内皮损伤,使得肾素-血管紧张素-醛固酮系统(renin angiotensin aldosterone System,RAAS)以及交感神经系统激活,进一步加重LVH。本研究结果显示,LVH组24h SCV、24h DCV、dSCV、dDCV、nSCV和nDCV均明显高于非LVH组,表明原发性高血压合并LVH患者存在明显的血压变异性异常。与王娇等[10]报道相符。进一步相关性分析发现,SD、QTcd与原发性高血压合并LVH患者24h SCV、24h DCV、dSCV、dDCV、nSCV、nDCV均呈明显正相关,表明原发性高血压合并LVH患者血压变异性与其左心室构型改变可能存在紧密关联。考虑原因,血压变异性越大,患者交感神经活性增强,而迷走神经功能减弱,以致交感神经和迷走神经对其心血管的调节作用失衡,进而导致患者自主神经功能失调,导致LVH的发生,同时血管内皮细胞受损等又可导致血压变异性增加,进而加重LVH。提示血压变异性增加可能提示原发性高血压患者左心室构型改变,继而增加LVH的发生风险。故积极控制原发性高血压患者血压变异性有助于减轻LVH,保护其靶器官。
NT-proBNP是临床评估心功能状态以及左心室重构的重要标志物[11]。本研究结果显示,LVH组血清NT-proBNP水平明显高于非LVH组,表明NT-proBNP可能用作诊断原发性高血压合并LVH的指标。杨志家等[12]报道亦表明,原发性高血压伴LVH患者血清NT-proBNP水平明显升高。此外,本研究结果还显示,SD、QTcd与原发性高血压合并LVH患者NT-proBNP均呈明显正相关,表明SD、QTcd与NT-proBNP可能共同促进原发性高血压合并LVH的进展。SD、QTcd增加可明显增加心室壁压力,进而刺激心室壁释放NT-proBNP,而NT-proBNP水平上升又可进一步激活RAAS以及交感-迷走神经系统,从而引起钠离子-钾离子泵功能障碍,延长缺血心肌区域除极时间,最终表现为心电图SD、QTcd增加。故NT-proBNP有望作为诊断原发性高血压合并LVH的生物标志物,但相关临床报道较少,其价值有待进一步证实。本研究创新之处在于,发现了原发性高血压合并LVH患者SD、QTcd与其血压变异性及血清NT-proBNP水平存在相关性,通过监测血清NT-proBNP水平以及控制患者血压变异性,对原发性高血压合并LVH患者的诊治具有重要的参考价值。但本研究仍存在一定缺陷,所收集的样本量偏少,有待扩大样本量开展深入探究。
综上所述,原发性高血压合并LVH患者SD、QTcd明显升高,可能与患者血压变异性及血清NT-proBNP水平有关,通过监测血清NT-proBNP水平以及控制患者血压变异性,对原发性高血压合并LVH患者的诊治具有重要的参考价值。

