血清SHBG β-HCG HIF-1α与妊娠期糖尿病及不良妊娠结局的关系分析
丁媛媛, 陈秀萍, 郝东亚, 朱 磊
(内蒙古鄂尔多斯市中心医院, 内蒙古 鄂尔多斯 017000)
妊娠期糖尿病(Gestational diabetes mellitus,GDM)系指发生在妊娠期的糖尿病,导致母体受损甚至可能引发2型糖尿病(Type 2 diabetes,T2DM)[1]。目前,GDM具体发生机制尚未明确,但多认为其与胰岛素及性激素功能有关。性激素结合球蛋白(Sex hormone-binding globulin,SHBG)为一种运输激素载体,在与性激素相关的各种生理病理情况中都有变化[2]。马晓刚[3]在研究中发现其与男性T2DM患者胰岛素抵抗指数(Insulin resistance index,HOMA-IR)呈负相关。β人绒毛膜促性腺激素(βchorionic gonadotropin,β-HCG)为一种糖蛋白激素,其功能与促黄体生成素(Luteinizing hormone,LH)近似,可维持黄体活性并降低母体淋巴细胞活性,与妊娠、滋养细胞肿瘤等疾病有关[4]。但其是否参与GDM发生机制有关尚未可知。缺氧诱导因子-1α(Hypoxia inducible factor-1,HIF-1α)为一种缺氧环境下才表达的细胞因子,已在多种恶性肿瘤疾病中发现其阳性表达[5]。田立群[6]在研究中指出,糖尿病大鼠在心肌缺血缺氧状态下的HIF-1α检测结果呈阳性,推测HIF-1α与大鼠糖尿病发生机制有关。基于以上研究思路,本研究通过检测GDM孕妇血清SHBG、β-HCG、HIF-1α水平,同时分析其与不良妊娠结局的关系,为探究GDM及不良妊娠结局的发生机制提供相关依据。具体研究如下:
1 资料与方法
1.1一般资料:选取本院2019年10月至2021年10月期间收治的112例GDM孕妇作为观察组,另选取50例同期孕检健康孕妇为对照组。观察组年龄为22~39岁,平均(29.95±3.82)岁;孕周为24~28周,平均(25.96±1.67)周;体质量指数(Body Mass Index,BMI)为17.3~30.6 kg/m2,平均(22.72±3.56)kg/m2;42例(37.50%)初产、70例(62.50%)经产。对照组年龄为21~41岁,平均(30.98±3.82)岁;孕周为24~28周,平均(25.80±1.59)周;BMI为17.4~29.4 kg/m2,平均(22.41±2.72)kg/m2;21例(42.00%)初产、29例(58.00%)经产。两组研究对象的年龄、孕周、BMI、产次等一般资料比较,差异均无统计学意义(P>0.05)。本研究符合《世界赫尔辛基宣言》有关要求。GDM诊断标准:符合文献[7]诊断标准,即空腹血糖(Fasting plasma glucose,FPG)≥7.0mmoL/L或随机血糖≥11.1 mmoL/L。纳入标准:①均为单胎自然妊娠,孕24~28周;②GDM孕妇符合诊断标准;③病历筛查无GDM家族史;④所有研究对象均签署知情同意书。排除标准:①出现胎位不正、产道异常或其他妊娠异常情况;②血清指标检测前接受GDM相关治疗;③孕前糖尿病、高血压、心血管疾病;④合并严重心、肝、肾功能障碍;⑤合并恶性肿瘤。
1.2方 法
1.2.1一般资料:两组孕妇分别入组,记录年龄、孕周、BMI、初产/经产等基础资料。
1.2.2血清指标:抽取5mL空腹静脉血,以3000r/min速率离心处理(半径为10cm)10min后留取上清液,置于-80℃环境中保存待测。采用电化学发光法检测血清SHBG,ELISA检测试剂盒购自深圳科润达生物工程有限公司(货号EIA-2996);采用双抗体夹心法检测血清β-HCG、HIF-1α,试剂盒分别购自上海初态生物科技有限公司(货号CT63582)、上海化邦生物科技有限公司(货号HB-P31510R)。
1.2.3随访及检测:所有研究对象均接受常规孕检,随访至妊娠结束,已经确诊为GDM的孕妇遵医嘱控制血糖(FPG<5.6mmoL/L,餐后2h FPG<6.7mmoL/L),必要时给予胰岛素治疗,体重增加0.2~0.5kg/周,2周接受一次血糖检测,根据检测结果调整胰岛素量。记录两组妊娠结局,不良妊娠结局包括新生儿窒息、新生儿低血糖、巨大儿、羊水过多、胎膜早破、胎膜早剥等。
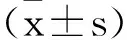
2 结 果
2.1基础资料对比:GDM与健康对照组孕妇的年龄、孕周、BMI、初产/经产等基础资料比较,差异均无统计学意义(P>0.05)。见表1。

表1 两组孕妇基础资料对比
2.2两组孕妇血清指标对比:与健康对照组相比,GDM组孕妇血清SHBG水平降低,β-HCG、HIF-1α水平升高(P<0.05)。见表2。

表2 两组孕妇血清指标对比
2.3两组孕妇不良妊娠结局对比:观察组不良妊娠结局总发生率明显高于对照组(P<0.05)。见表3。

表3 两组孕妇不良妊娠结局对比n(%)
2.4不同妊娠结局GDM孕妇血清指标对比:不良妊娠组孕妇血清SHBG水平低于正常妊娠组孕妇,β-HCG、HIF-1α水平高于正常妊娠组孕妇,差异均有统计学意义(P<0.05)。见表4。

表4 不同妊娠结局GDM孕妇血清指标对比
3 讨 论
GDM指孕妇在妊娠前无糖尿病,进入妊娠期后首次出现糖耐量减退、高血糖特征的疾病,在糖尿病孕妇群体中占比较大。GDM孕妇由于血糖出现大幅度增加,导致机体葡萄糖及氧气消耗量增加,胎儿出现不同程度缺氧情况,严重威胁影响孕妇及胎儿生命安全[8]。因此,尽早探明GDM发生机制,分析实验室指标对GDM不良妊娠结局的影响,从而及时控制相关指标或在早期加以针对性治疗,对改善妊娠结局极为重要。
目前,临床上可采取血清标志物进行GDM筛查。但GDM的具体发生、发展机制尚未明确,疾病恶化后果严重,对该疾病更加方便、快捷的早期筛查方法尚未同一,仍需从多个角度进行深入探究。陈钰仪[9]在研究中发现,GDM与孕妇血糖短时间大幅度变化有关,在未得到及时干预的情况下可能会进一步发展为T2DM。而牟蓉[10]的研究表明,SHBG与T2DM代谢机能有关,在高血糖患者中的检测水平明显升高。SHBG为一种运输激素载体,可与性激素特异性结合,从而维持机体内的性激素,与胰岛素抵抗有关。何均[11]发现女性在病理情况下的激素分泌异常时,SHBG也会出现不同程度改变,且血清SHBG水平可能与多囊卵巢综合征(Polycystic ovarian syndrome,PCOS)患者的促排卵效果有关,表明SHBG与卵巢功能有关。结合本研究来看,GDM孕妇血清SHBG水平低于健康对照组,且不良妊娠组孕妇水平低于正常妊娠组孕妇,初步推测高水平血糖可能会通过影响SHBG分泌机制,降低其与性激素的特异性结合效率,进而损伤胎盘功能引起不良妊娠结局。
HIF-1是具有转录活性的核蛋白,由两个基本螺旋-环-螺旋PAS(Per-ARNT-Sim)蛋白HIF-1α和HIF-1β组成,其中HIF-1β是组成型表达,而HIF-1α在缺氧条件下会累积表达,通过增加氧气水平或促进代谢来适应缺氧环境,激活多种基因转录途径来调节细胞和全身对缺氧的稳态反应[12]。因此,多项研究发现HIF-1α参与机体能量代谢、新血管生成、细胞凋亡过程。徐广萍[13]的研究中,母体血清HIF-1α水平与新生儿Apgar评分存在密切联系。本研究进一步分析,发现GDM组孕妇血清HIF-1α水平高于健康对照组,且不良妊娠组孕妇水平高于正常妊娠组孕妇,新生儿窒息发生率高于对照组,表明GDM母血HIF-1α水平升高,胎儿可能出现缺氧情况,进而导致不良妊娠结局。
此外,孕妇从初始妊娠发展至GDM过程中,有多种血清指标水平出现较明显变化。危丽华[14]在研究中发现,健康孕妇与GDM、子痫前期(PE)孕妇的血清β-HCG水平存在明显差异,但利用β-HCG 单项预测GDM的ROC曲线下面积仅为0.589(95% C.I.为0.517~0.661),其诊断灵敏度、特异度均较低。在本研究中,GDM组孕妇血清β-HCG水平高于对照组,且不良妊娠组孕妇水平高于正常妊娠组孕妇。分析其原因,β-HCG功能与LH相似,可维持月经黄体活性,使其增大并成为妊娠黄体,刺激孕酮分泌[15]。但HCG多在怀孕早期呈快速增长的现象,孕8~10周时浓度可达到最高值,随后可呈下降趋势。因此,当研究所纳入的研究对象孕周处于中晚期,可能因β-HCG水平在晚期的波动而出现实验误差。本研究选取孕24~28周孕妇,结合妊娠结局来看,有21例(18.75%)巨大儿,巨大儿占比明显高于对照组,可能与GDM孕妇血清β-HCG水平异常升高、妊娠黄体持续增大有关。但本研究未利用血清指标对组内出现的巨大儿进行诊断性分析,对该推论的支持力度不足,仍需扩大样本量做进一步分析。
综上所述,血清SHBG、β-HCG、HIF-1α均与GDM的发生有关,且会影响孕妇妊娠结局,需在早期孕检中加以重视。

