院内急救“3P”管理模式在经皮冠状动脉介入治疗老年急性心肌梗死中的应用
吴继琼,王小容
成都医学院第二附属医院·核工业四一六医院急诊科,四川 成都 610051
随着人们生活节奏变快,急性心肌梗死发病率呈现增加趋势,且以老年人群居多,具有较高的病死率[1]。临床上常采取经皮冠状动脉介入治疗(PCI)方法干预,治疗效果理想,然而仍然存在改进空间,其疗效与发病到治疗时间密切相关,时间越短,干预效果越好[2]。 因此,临床上一直在致力于完善急救流程,及时干预[3],为患者争取最佳治疗时间。 传统急救模式主要以对症解除临床症状、控制危险因素为主,多侧重于单个环节,因此需采取更加高效且合理的抢救管理模式对患者进行干预。 院内急救“3P”管理模式包括预测性、预防性以及个体化三部分,即医院建立抢救设备最佳状态、建立相关培训制度保证护理技能最佳发挥以及专家讨论形成不同层次抢救预案以达最佳应用效果,将急救过程具体化和标准化,促进各科室之间的配合程度,来缩减急救时间,达到高效抢救[4]。 本文回顾性收集成都医学院第二附属医院·核工业四一六医院2017年6月~2021年6月收治的85例老年急性心肌梗死患者的临床资料,探究院内急救“3P”管理模式在老年急性心肌梗死患者中的应用效果,具体报告如下。
1 资料与方法
1.1 一般资料回顾性分析成都医学院第二附属医院·核工业四一六医院2017年6月~2021年6月收治的85例老年急性心肌梗死患者的临床资料,将实施院内急救“3P”管理模式护理的患者纳入观察组(n=40),实施常规急诊护理的患者纳入对照组(n=45)。纳入标准: ①根据诊断标准[5]确诊为急性心肌梗死;②年龄≥60岁; ③接受 PCI 手术。 排除标准:临床资料缺失者。 2 组患者性别、合并疾病、脑血管病史、急性生理与慢性健康状况评分Ⅱ(APACHEⅡ)、用药情况、置入支架数等一般资料构成比差异均无统计学意义(P>0.05)。 见表 1。

表1 2 组一般资料比较

表1(续)
1.2 方法所有患者均于院外急救过程中给予建立静脉通道、吸氧、防治心律失常等治疗并根据患者合并症给予对应药物治疗,转运至医院后均接受PCI 手术。 对照组给予常规急诊护理,具体为安排患者进入抢救室进行急诊手术治疗,遵循医嘱为患者补液并对其生命体征进行监测,病程允许即转送至病房住院。观察组给予院内急救“3P”管理模式护理,具体为:(1)预测性:运用定性观察的方法预见性辨别患者病情与正确分析患者症状体征,做到区分轻重缓急,根据患者病情实施分级护理:1 级濒危患者:通知医护人员提前等待,充分准备急救医疗资源,提前开放绿色通道;2 级危重患者:此类患者较易转为1 级,及时为患者提供监护仪器,优先救治<10 min; 3 级急症患者:暂无生命危险,尽快进行急诊处理,优先救治<20 min;4 级非急症患者:若其未出现急性并发情况则依次就诊。 (2)个体化:定期组织相关人员进行演练,在实操过程中巩固护理人员的记忆,并提高团队协作能力;出诊前通过询问,针对患者实际病情为其制定合理出诊方案,转运途中根据方案实施急救措施,观察患者情况同时加强对清醒患者及家属的心理护理,告知其疾病控制情况并向其介绍抢救成功案例以缓解双方恐惧情绪,提前通知科室准备好药物、抢救设备,病情稳定后转至医院前与家属积极沟通注意事项并通知院内人员做好接待工作。 (3)预防性:完善抢救流程,在开展的会议上找出并总结常见的可能出现的突发情况以及各类型并发症,设立抢救预案,患者进入心脏监护室(CCU)后进行持续心电监护、血压以及动脉压力监测,观察患者呼吸状况,以便早期消除可能引起患者急性心肌梗死的诱因,包括心理应激反应、出现弥漫性病变,发现并发症并针对患者不同并发症采取对应措施,以减少不良事件发生。
1.3观察指标及方法(1)关键时间点[6]:比较 2 组关键时间点,包括急诊医师首诊时间[从首次医疗接触(FMC)到首次心电图(ECG)完成时间]、心内科医生会诊时间(通知紧急会诊到患者或家属知情同意PCI 后启动导管室时间)、导管室激活时间(从启动导管至导管室激活完成时间)以及患者于急诊科停留时间(从FMC 至患者被送入导管室交接时间); (2)心肌酶谱水平:比较2 组干预前(入院时)及干预后(出院前1 d)的心肌酶谱水平,分别采用电化学发光仪、自动生化分析仪检测心肌肌钙蛋白(cTnI)、肌酸激酶同工酶(CK-MB)水平; (3)超声心动图参数指标:比较2 组干预前及干预后超声心动图参数指标,采用彩色超声心动图(PhihpsSo-nos5500 型)对患者舒张早期/舒张晚期最大血流速度(E/A)、左室收缩末期内径(LVESD)以及左心室射血分数(LVEF)进行测定;(4)救治结局[7]:比较 2 组救治结局,包括住院时间、住院病死率、术后3 级冠脉血流心肌梗死溶栓治疗(TIMI)血流比例、主要心血管不良事件(MACE)发生率以及ST 段抬高值下降幅度>50%。 TIMI 分级共0~3级,其中血管闭塞远端无前向血流为0 级(无灌注),造影剂部分通过闭塞部位但未能充盈血管为1级(渗透但无灌注),造影剂完全充盈冠脉远端但清除与充盈速度慢于正常冠脉为2 级(部分灌注),造影剂完全且迅速充盈并清除远端血管为3 级(完全灌注);MACE 包括急性心衰、全因死亡、新发恶性心律失常、再发心梗; ST 段抬高值下降幅度=[(术前-术后)/术前]抬高值×100%。
1.4统计学分析 采用SPSS 22.0 统计软件分析数据。 符合正态分布的计量资料以均数±标准差()表示,组间比较采用t检验;计数资料以例数和百分率表示,比较采用χ2检验,等级资料比较使用秩和检验。P<0.05 为差异具统计学意义。
2 结果
2.1 2 组关键时间节点比较2 组急诊医师首诊时间比较差异无统计学意义(P>0.05);观察组心内科医师会诊时间、患者在急诊科停留时间、导管室激活时间以及 D-to-B 时间均短于对照组(P<0.05),见表2。
表2 2 组关键时间节点比较( , min)

表2 2 组关键时间节点比较( , min)
组别 急诊医师首诊时间 心内科医师会诊时间 急诊科停留时间 导管室激活时间 D-to-B 时间对照组(n =45) 4.53 ±1.38 16.94 ±4.65 46.38 ±14.28 17.26 ±4.13 75.98 ±15.97观察组(n =40) 4.70 ±1.42 10.31 ±3.11 36.02 ±13.64 12.19 ±3.88 66.49 ±16.14 t 0.559 7.626 3.409 5.812 2.721 P 0.578 <0.001 0.001 <0.001 0.008
2.2 2 组心肌酶谱水平比较2 组干预前 cTnI、 CKMB 水平比较差异无统计学意义(P> 0.05); 2 组干预后cTnI、 CK-MB 水平均下降,观察组低于对照组(P<0.05),见表 3。
表3 2 组心肌酶谱水平比较( )

表3 2 组心肌酶谱水平比较( )
注: 与同组干预前比较, △P <0.05。
cTnI (pg/mL) CK-MB (U/L)组别干预前 干预后 干预前 干预后对照组(n =45) 14.82 ±1.23 8.05 ±1.66△ 376.52 ±18.62 256.73 ±15.84△观察组(n =40) 15.17 ±1.15 6.83 ±1.58△ 380.31 ±18.79 153.26 ±11.46△t 1.350 3.459 0.933 34.122 P 0.181 <0.001 0.354 <0.001
2.3 2 组超声心动图参数指标比较2 组干预前E/A、 LVESD、 LVEF 比较差异无统计学意义(P>0.05);2 组干预后 E/A、 LVEF 均上升, LVESD 下降,观察组高于(低于)对照组(P<0.05),见表 4。
表4 2 组超声心动图参数指标比较( )

表4 2 组超声心动图参数指标比较( )
注: 与同组干预前比较, △P <0.05。
E/A LVESD(mm) LVEF(%)组别干预前 干预后 干预前 干预后 干预前 干预后对照组(n =45) 0.84 ±0.21 0.96 ±0.31△ 50.86 ±1.76 47.68 ±1.21△ 41.13 ±5.26 48.68 ±6.72△观察组(n =40) 0.86 ±0.25 1.12 ±0.34△ 51.07 ±1.69 43.56 ±1.18△ 40.99 ±5.18 54.31 ±6.64△t 0.401 2.269 0.559 15.852 0.123 3.877 P 0.690 0.026 0.577 <0.001 0.902 <0.001
2.4 2 组救治结局比较2 组住院病死率比较差异无统计学意义(P>0.05);观察组住院时间、 MACE 发生率少于对照组,术后3 级TIMI 血流比例、 ST 段抬高值下降幅度 >50%高于对照组(P<0.05),见表5。
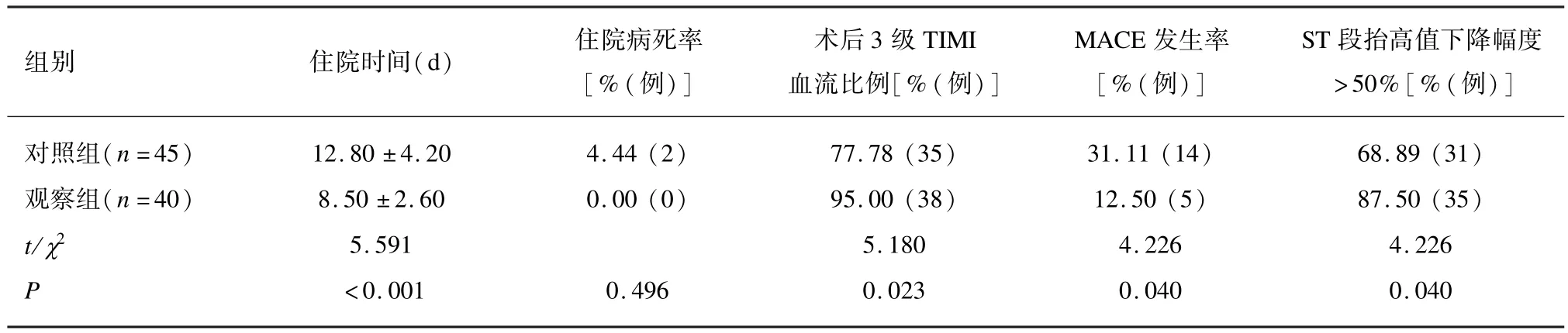
表5 2 组救治结局比较
3 讨论
急性心肌梗死的特点是发病急,致死率高,患者常表现为心脏缺氧等症状[8]。 急性心肌梗死产生的主要因素为冠状动脉的闭塞而引起的心肌缺血,随后坏死,其闭塞时间越长,心肌细胞坏死程度越重[9]。因此,临床上需对患者及时采取干预措施,再通闭塞的冠状动脉,来恢复坏死的心肌细胞,因此,加快抢救时间,提高急救效率至关重要[10]。 院内急救“3P”管理模式主要是通过完善交接缝隙,将急救流程系统化,同时增加各科室间的协作,以此来实现急救过程的连续性,提高抢救效率[11]。
本研究结果显示, 2 组急诊医师首诊时间比较差异无统计学意义,且平均时间<5 min,表明2 组在急诊首诊区块责任方面均落实到位。 观察组心内科医师会诊时间、患者在急诊科停留时间、导管室激活时间以及 D-to-B 时间均短于对照组。 说明院内急救“3P”管理模式可在一定程度上缩短关键时间节点,分析其原因为:在常规抢救方案中,患者在术后从导管室转运到病房期间存在一定的危险因素,由于外勤人员对疾病知识掌握不到位,且病房护士对患者病情未能及时了解,导致部分术后发生病情变化的患者未能给予及时、正确的处理,从而阻碍抢救进程导致抢救时间延长。 而在院内急救“3P”管理模式中,将监护室里的设备进行完善,定期检查和维修保证其正常的工作和运转,减少接诊后的分流时间,使得患者能够更快地进入手术介入室,减少治疗时间。 在护理人员的培训过程中,护理人员的操作技能得到了提高,过程更加熟练,增加了急救效率。 此外,各科室之间的轮岗和交流,使得彼此之间合作的更加顺利,避免交流过程中的时间浪费。 同时,护理预案的提前制定,能够个性化地处理不同症状的心肌梗死患者,减少了接诊步骤需要的时间与关键抢救时间,提高抢救效率[12]。 2 组心肌酶谱水平比较结果显示: 2 组干预前cTnI、 CK-MB 水平比较差异无统计学意义; 2 组干预后cTnI、CK-MB 水平均下降,观察组低于对照组,cT-nI、 CK-MB 进入血液后可导致患者出现抑制再灌注引发无再流现象,对患者预后造成影响,急性心肌梗死患者长期的冠脉病变导致冠脉供血不足,心肌缺血问题长时间未得到改善引发坏死性病变,院内急救“3P”管理的实施为患者抢救效果提供时间保证,患者可在最佳治疗时间内得到救治,因此心肌酶谱相关指标水平显著降低。 2 组超声心动图参数指标比较结果显示: 2 组干预前 E/A、 LVESD、 LVEF 比较差异无统计学意义; 2 组干预后 E/A、 LVEF 均上升, LVESD下降,观察组高于(低于)对照组, PCI 手术治疗可减轻患者心肌损伤、恢复缺血血液灌注并保护心功能并改善患者预后,院内急救“3P”管理模式实施后,对于急性心肌梗死患者干预效果更显著,护理人员根据患者病情情况进行分析,让病情更加危重的患者尽早接受PCI 治疗,抢救效果得到提升,患者梗死血管再通因此超声心动图参数指标得到改善。
研究结果显示, 2 组住院病死率比较差异无统计学意义;观察组住院时间、 MACE 发生率少于对照组,术后3 级TIMI 血流比例、 ST 段抬高值下降幅度 >50%高于对照组。 说明院内急救“3P”管理模式可在一定程度上改善患者救治结局。 分析其原因为:在院内急救“3P”管理模式中,根据临床上常见的MACE 及术后并发症,准备了对应的药物和设备,节省了救治时间,同时,护理人员沟通的增强,使得合作流程更加顺畅,患者得到及时有效的干预之后,治疗效果更好,MACE 发生率更低。 此外,高效的工作效率,抢救流程的完善,使得护理更专业,患者的信任度大大上升,对治疗过程更加有信心,依从性提高,疾病恢复快,形成良性循环,患者救治结局得到改善。
本文创新之处在于,相较于常规护理中将注意力聚焦在护理方法改善的现象,院内急救“3P”管理模式更加侧重于整体护理技能全方位的改善。 而不足之处为研究样本较少,今后还需进一步扩大研究样本。
综上所述,院内急救“3P”管理模式在经皮冠状动脉介入治疗老年急性心肌梗死患者中的应用效果良好,能够缩短抢救关键时间节点与改善患者救治结局,具有一定临床应用价值。

