微创颅内血肿清除术对脑出血患者神经功能的影响
王向明
(甘肃医学院附属医院,甘肃 平凉 744000)
脑出血有着高致残率和高死亡率[1]。通常脑出血起病急,且病情进展快速,一旦发生,血液极有可能顺势流入蛛网膜下腔,形成血肿,继而不断刺激脑组织并致其损害,危及生命。由此可见,及时施以恰当治疗策略直接关系脑出血患者预后[2]。现有治疗策略中以手术为主,常见手术治疗策略包括开颅血肿清除术、微创颅内血肿清除术等。开颅血肿清除术是一种创伤性非常大的治疗策略,患者救治质量普遍较低[3]。随着医疗技术不断进步,发展出微创颅内血肿清除术[4],其更具微创性、安全性,有利于显著提升血肿清除效率,很好改善患者预后。鉴于此,本研究对脑出血患者给予微创颅内血肿清除术治疗,报道如下。
1 临床资料与方法
1.1 临床资料
2019年10月—2020年10月,选取甘肃医学院附属医院收治的脑出血患者75例,按治疗方案分为2组,对照组(36例,行开颅血肿清除术)与研究组(39例,行微创颅内血肿清除术)临床资料行统计分析,P>0.05,见表1。
表1 临床资料比较()
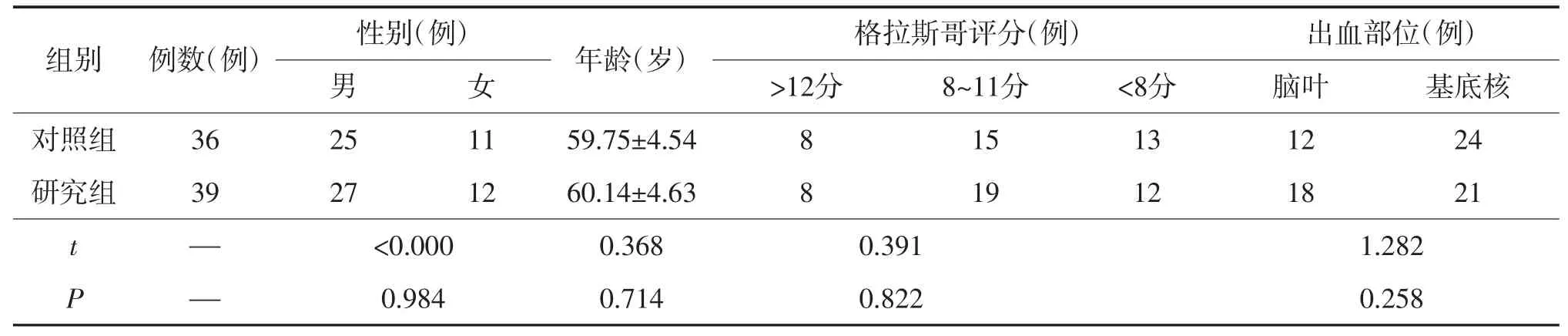
表1 临床资料比较()
1.2 纳入标准、排除标准
纳入标准:(1)经影像学检查证实存在脑出血;(2)发病时间≤6 h;(3)具备开颅血肿清除术/微创颅内血肿清除术指征;(4)均是首次发病。
排除标准:(1)患精神障碍;(2)患凝血功能障碍;(3)重要脏器(心、肝等)功能不全;(4)存在颅内感染;(5)存在全身感染;(6)外伤性脑出血。
1.3 方法
对照组:行开颅血肿清除术。需要结合脑出血患者病情实际采取行开骨瓣或骨窗清除血肿。
研究组:行微创颅内血肿清除术。具体操作:(1)局麻,行CT定位,行靶点定位,定位至血肿最大层面,明确穿刺部位,通常选择靶点、矢状平面的垂线与颅表相交位置;(2)常规消毒、铺巾,取穿刺针(规格:直径3 mm),用其刺入血肿,直至穿刺成功,与侧引流管有效连接,取注射器(规格:10 mL),用其抽血,控制抽血量(约血肿量1/3~1/2),再用生理盐水冲洗,观察冲洗液体颜色变化,当其变浅时,视情况停止冲洗;(3)需要取适量尿激酶(约3万单位),并将其准确注入血肿腔,需要夹闭外置管道,时长约3 h,再开放,期间密切观察,直至观察到新鲜血液流出;(4)遵照医嘱定期复查CT,需要综合考虑复查结果、血肿排出量等多个因素,继而确定引流时间、冲洗次数。
1.4 观察指标
(1)手术情况比较。本次研究从手术时间、术中出血量、住院时间3项指标评价2组手术情况。
(2)神经功能评分比较。神经功能用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)予以评价,术前、术后12周各评价1次,患者NIHSS得分越高神经功能缺损越严重。
(3)血清铁蛋白(Serum Ferritin,SF)、神经元特异性烯醇化酶(Neuron Specific Cnolase,NES)表达水平比较。于术前、术后检测2组血清SF、NES表达水平。
1.5 统计学处理
数据分析使用SPSS 23.0。计数资料(如性别分布)、计量资料(如手术时间)分别以例(%)、均数±标准差描述,行χ2检验或t检验。统计分析P<0.05,差异具有统计学意义。
2 结果
2.1 手术情况比较
研究组手术时间短于对照组(P<0.05),术中出血量少于对照组(P<0.05),住院时间短于对照组(P<0.05),见表2。
表2 手术情况比较()
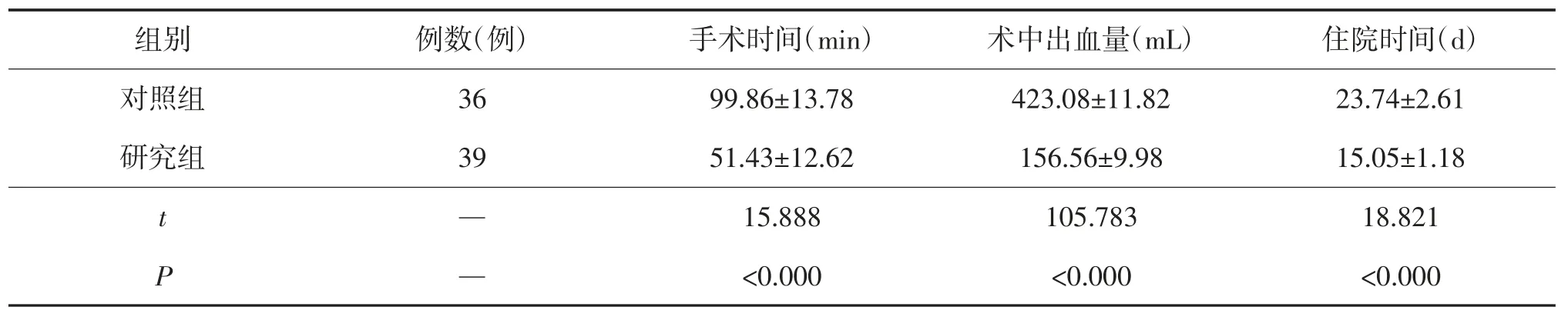
表2 手术情况比较()
2.2 神经功能评分比较
术前2组NIHSS评分比较,差异无统计学意义(P>0.05);术后12周,2组NIHSS评分均低于术前(P<0.05),且研究组NIHSS评分低于对照组(P<0.05),见表3。
表3 神经功能评分比较()
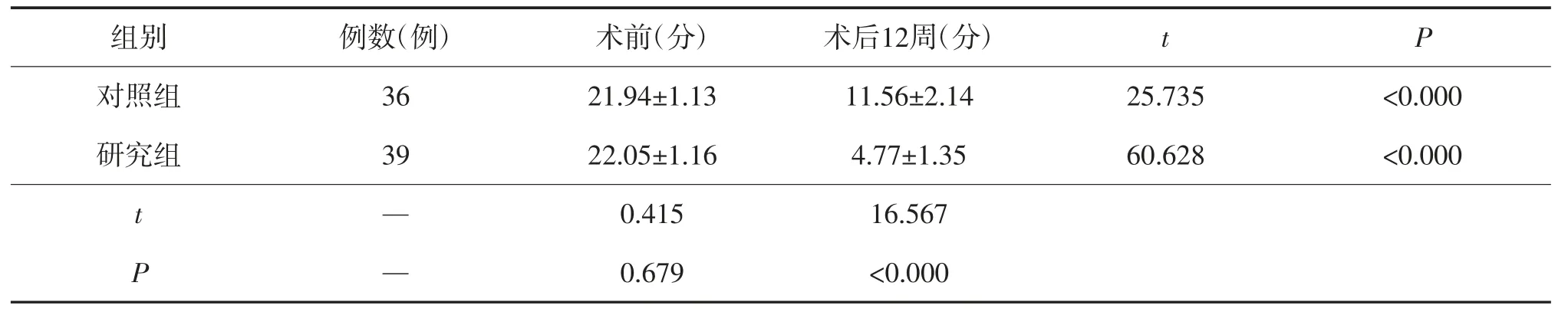
表3 神经功能评分比较()
2.3 血清SF、NES表达水平比较
术前2组血清SF、NES表达水平比较,差异无统计学意义(P>0.05);术后,2组血清SF、NES表达水平均低于术前(P<0.05),且研究组血清SF、NES表达水平低于对照组(P<0.05),见表4。
表4 血清SF、NES表达水平比较()

表4 血清SF、NES表达水平比较()
3 讨论
脑出血起病危急,死亡率和致残率高[5]。迄今为止,尽管已有不少治疗策略,但是此类患者整体救治效果不甚理想。根据文献报道[6],经治疗得以存活的脑出血患者,普遍伴有轻重程度不一的并发症,生存质量处于较低水平。脑出血的治疗目标是建议采取恰当策略尽早清除血肿,解除脑组织压迫状态[7]。开颅血肿清除术虽然能达到脑出血治疗目标,但是因其创伤性较大,在手术实施过程中对脑组织与血管产生严重不良影响,故术后常出现多样化并发症,且预后不良。因此,迫切寻求一种更加安全有效的手术治疗策略,以取代开颅血肿清除术。微创医学理念如今已深入人心,已发展出微创颅内血肿清除术,契合微创医学理念。
在本次研究中,对脑出血不同手术治疗策略的实际应用效果展开对比研究,从手术情况、神经功能改善等多个方面对比了开颅血肿清除术与微创颅内血肿清除术的具体应用效果,结果显示,研究组手术时间短于对照组(P<0.05),术中出血量少于对照组(P<0.05),住院时间短于对照组(P<0.05)。此项结果说明,脑出血患者采取微创颅内血肿清除术治疗,手术时间短,患者术中出血量少,且能尽早出院。已有大量文献报道[8-9],微创颅内血肿清除术适用于治疗脑出血患者。归纳微创颅内血肿清除术用于治疗脑出血的优势,主要体现在以下几个方面:(1)创伤性小。患者局麻即可,微创颅内血肿清除术操作简便,在一定程度上能减少对患者脑组织的损害;(2)操作精准。微创颅内血肿清除术实施过程充分借助CT等,能保证各项手术操作步骤的准确度,精准、有效清除血肿,解除其占位效应;(3)降低神经功能损伤程度,有利于患者术后恢复,且较小可能发生并发症。因微创颅内血肿清除术操作简便,故手术用时缩短;因契合微创医学理念,创伤性相对变小,对脑组织的损害程度减轻,故术中出血量少;因精准、有效清除血肿,解除脑组织压迫状态,故术后整体恢复更快,患者能尽早出院。
脑出血患者经有效治疗后即使得以存活,绝大多数患者均伴有神经功能缺损,程度或轻或重[9]。因此,脑出血治疗除了挽救患者生命外,还需要重视恢复患者神经功能。一旦发生脑出血,则极易引发血肿,继而使脑组织处于一种受压迫状态,长期如此将发生脑室变形等情况,引起或加重神经损伤,危及生命。本研究通过改变脑出血手术治疗策略,以期减轻对脑组织的不良影响,结果显示:术后12周研究组NIHSS评分低于对照组(P<0.05)。此项结果表明,行微创颅内血肿清除术,能促进脑出血患者神经功能恢复。分析原因可能是由于微创颅内血肿清除术实施时使用规格3 mm的穿刺针,能精准、有效清除血肿的同时形成有效脑组织保护效应,不至于对脑组织带来不良影响,利于术后恢复。除此之外,随着血肿占位效应的良好解除,能为患者术后神经恢复提供支持。
SF是能反映神经胶质受损的常见标志物,其血清表达水平高低变化与神经损伤程度密切相关。随着对NES认知加深,已有研究表明其在脑组织细胞中的活性处于很高的水平。因此,一旦脑组织损伤,相应地NES释放增多,其血清表达水平随之增高。因此,通过观察血清SF、NES表达水平高低变化,有助于了解患者脑组织损伤状况、神经损伤程度。本研究结果显示:术后研究组血清SF、NES表达水平低于对照组(P<0.05)。此项结果表明,行微创颅内血肿清除术,能显著改善脑出血患者血清SF、NES表达水平。分析原因可能是由于开颅血肿清除术创伤性较大,此术式在实施过程中难免伤及脑组织,造成神经细胞死亡增多,而微创颅内血肿清除术凭借自身微创性优势,能有效减少脑组织损伤范围与程度,血肿占位效应随之解除,神经功能相应得到恢复,血清SF、NES表达水平降幅更明显。
综上所述,行微创颅内血肿清除术,利于恢复脑出血患者神经功能,手术时间短,患者术中出血量少、住院时间短,且能调节血清SF、NES表达水平。依据本研究结果可以得知,微创颅内血肿清除术适用于治疗脑出血,但是其具体手术时机未做探讨,在今后的研究中,需要进行深入分析,探讨微创颅内血肿清除术的最佳手术时机。

