MSCT扫描对新生儿食管闭锁、食管气管瘘的诊断价值
薛冠男 张白雪
中国人民解放军联勤保障部队第九八九医院平顶山医疗区医学影像科 平顶山 467000
食管闭锁、气管食管瘘是新生儿常见的食管先天性异常,发病率仅次于肛门直肠畸形、巨结肠,居消化道畸形第3位,严重威胁新生儿的生命安全,需急诊实施手术[1]。孕妇围产期超声和新生儿出生后 X线检查、食管造影虽可确诊,但不能准确显示Gross分型、瘘口位置、瘘管管径,以及闭锁近、远端食管盲端的距离[2]。多层螺旋CT(multislice spiral computed tomography,MSCT)的时间空间分辨率高,扫描速度快且具有强大的后处理功能,可对病变做出准确判断,为制订手术方案提供依据[3]。回顾性分析2010-01—2021-12于我院经术中探查确诊的70例新生儿食管闭锁、气管食管瘘的临床资料,以探讨术前MSCT扫描的诊断价值。
1 资料与方法
1.1一般资料本研究共纳入70例新生儿,男36例,女34例;年龄2.69 d(范围:0.5~7d)。早产儿19例,足月儿51例。出生后反复口吐泡沫,喂奶后乳汁由口鼻溢出,并出现不同程度的呛咳、紫绀与呼吸困难。经MSCT扫描确诊为食管闭锁、气管食管瘘。排除临床影像资料不完整,或合并其他严重畸形放弃治疗的患儿。
1.2方法
1.2.1 MSCT扫描方法 Philips Brilliance 64层MSCT。检查前20 min吸氧,嘱家属抱患儿于竖立位,注意非扫描部位防护。经胃管注入3 mL气体,显示近端食管盲端;间断轻拍背部,使远端食管充盈,显示闭锁远端食管和瘘管。扫描范围从硬腭至膈顶水平。参数设置:管电压、管电流分别为100 kv、50 mA,准直64×0.125 mm,球管转速0.8 s/rot,螺距1.375。扫描后数据传至Philips Brilliance Workspace Por-tal,标准算法,0.625 mm重建。应用MPR与三维表面遮盖显示技术,依次观察食管上段闭锁情况、下段食管与胃内是否有气体;闭锁上段食管和椎体位置,上端盲囊底部和下段盲囊上部间的距离;瘘口位置;是否伴气管及食管狭窄;肺部状态;是否存在其他畸形。由两位经验丰富的影像医师共同阅读MSCT影像学资料进行诊断。
1.2.2 手术方法 均依据术中探查结果进行分型等,并根据分型实施一期或延期吻合手术。
1.3食管闭锁临床分型参照Gross法分型[4]。Ⅰ型:食管上、下段闭锁,不伴气管食管瘘,盲端距离较远。Ⅱ型:食管上段和气管间瘘道相通,下段呈盲袋,两盲端距离较远。Ⅲ型:食管上段闭锁,下段与气管间瘘道相通。Ⅳ型:食管上、下段与气管间瘘道相通。Ⅴ型:食管无闭锁,食管和气管间瘘道相通。Ⅲ型按闭锁两盲端之间的距离分为Ⅲa型(盲端距离>2.0 mm)、Ⅲb型(盲端距离≤2.0 mm)。
1.4统计学方法数据处理和分析采用SPSS 21.0,双人数据录入。术中探查结果为“金标准”,Kappa一致性检验分析MSCT扫描和术中探查结果的一致性。≥0.75为一致性好,0.75>Kappa值≥0.4为一般,<0.4为差。P<0.05为差异有统计学意义。
2 结果
2.1MSCT扫描与术中探查Gross分型结果及MSCT影像特征70例患儿术中探查结果为:Ⅰ型0例,Ⅱ型0例,Ⅲa型12例,Ⅲb型55例,Ⅳ型0例,Ⅴ型3例。MSCT扫描与术中探查结果一致性的Kappa值=0.889,一致性好(P<0.05)。见表1。MSCT诊断Ⅲ型患儿67例,其中Ⅲa型16例、Ⅲb型51例,均有不同程度肺炎表现,食管上段盲端位于T2~3水平;Ⅲa型上下盲端距离2.2~3.9 cm,Ⅲb型为1.3~1.9 cm。Ⅳ型患儿3例,食管上段与下段均和气道相通,瘘口分别位于气管上段和隆突部位,伴下段食管狭窄。
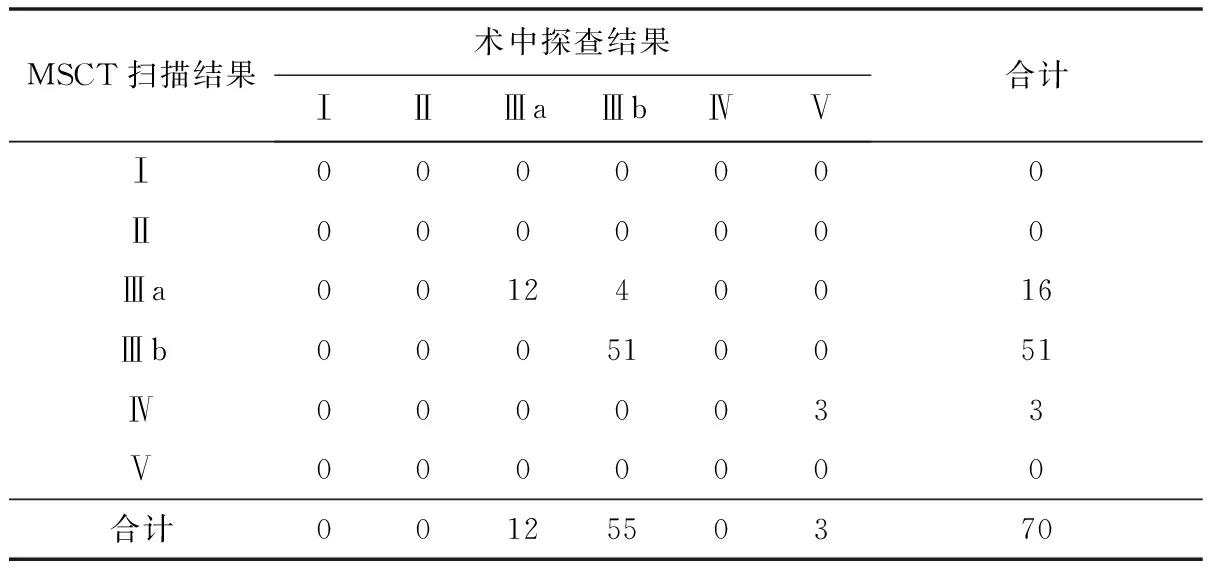
表1 MSCT与手术Gross分型结果比较(n)
2.2MSCT扫描与术中探查瘘口位置70例患儿术中探查瘘口位置为气管下段51例,气管分叉处15例,左侧主支气管起始处4例。MSCT扫描与术中探查瘘口位置结果的一致性好,Kappa值=0.867(P<0.05)。见表2。

表2 MSCT与术中探查瘘口位置评估结果比较
2.3MSCT扫描与术中探查瘘管管径和近、远端食管盲端距离MSCT扫描与术中探查瘘管管径和近、远端食管盲端距离差异无统计学意义(P>0.05)。见表3。
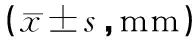
表3 MSCT扫描与术中探查瘘管管径等数据比较
3 讨论
胚胎发育早期,食管、气管于前肠起源,胚胎8周内,若前肠分化出现异常或食管上皮增生过度,将导致管腔重建受阻,致食管闭锁或气管食管瘘[5]。新生儿食管闭锁、气管食管瘘需紧急手术,若延误治疗,极有可能导致新生儿死亡。
X线摄片依照胸腔入口存在含气盲端、鼻饲管插入出现打折、肠管内未充气等对食管闭锁、气管食管瘘予以诊断[6]。食管造影可直观显示食管上段的形态与盲端位置,但不能清晰显示食管下段盲端,因此不能测量两盲端的距离,从而影响精准制订手术方案;同时,造影剂易误吸入气管而引起吸入性肺炎,甚至有导致窒息的风险[7]。支气管镜能观察和判断瘘口位置,发现特殊类型瘘管,但其系在麻醉下的有创检查,故可增加低氧、气道水肿、气胸、出血等并发症风险[8]。MSCT扫描具有大范围、快速、薄层,以及高质量三维后处理等诸多优点,已广泛应用于小儿先天性消化道畸形的诊断[9]。有研究显示,MSCT与3D后处理图像可清晰显示先天性食管闭锁上下段食管、气管食管瘘,并获得食管闭锁两盲端距离;还能显示脊柱、肋骨、心血管系统畸形,以及肺部并发症情况,可最大限度满足临床的需求[10]。
食管闭锁、气管食管瘘手术方案的制订需依据分型,尤其是两盲端间的距离关系到吻合口张力,吻合口瘘、狭窄,胃食管反流等问题,因此是极其重要的临床参数。本研究中MSCT分型结果和术中探查一致性较高,与崔若棣等[11]的研究结果一致。是因为MSCT可实施多平面重建,结合了容积扫描和后处理技术,可清晰显示食管气管瘘盲端位置,有助于确定食管两个盲端之间的距离,为制订手术方案提供了依据。
Ⅲb型食管闭锁、气管食管瘘易于吻合,可一期完成吻合术;而Ⅲa型距离长,吻合存在困难,故需实施延期吻合术。本研究术中探查确定为Ⅲa型的12例患儿中MSCT扫描均为Ⅲa型;而术中探查确定为Ⅲb型的55例患儿中,MSCT扫描为51例,4例被误为Ⅲa型。虽术前MSCT扫描对少数Ⅲb 型患儿的评价结果欠准确,但仍可作为评估食管两闭锁盲端间距的一种重要方法[12]。
本研究中,MSCT扫描结果显示瘘口位置与术中探查结果的一致性高,且两者显示的瘘口管径差异亦无统计学意义。表明MSCT扫描可清晰显示食管上段闭锁情况、下段食管和胃内是否有气体、闭锁食管盲端间距离等,有利于寻找瘘口位置。本研究中有4例患儿瘘口显示欠满意,可能与瘘管内充气困难、瘘管管径较细、瘘管内分泌物,以及食管蠕动、收缩等因素有关。建议瘘口显示不清晰时,可测量近端食管盲端至气管隆突的距离进行评估。
综上所述,MSCT扫描对新生儿食管闭锁、气管食管瘘的Gross分型、瘘口位置、瘘管管径,以及闭锁近、远端食管盲端的距离与术中探查结果的一致性较高,可为术前制订手术方案提供参考。

