超声引导FNA 及FNA-Tg 识别甲状腺乳头状癌淋巴结转移的临床价值
张海琳 ,朱 梅 ,杨 阳 ,韦 琳 ,陈 熙 ,吴白领
(1)昆明医科大学第一附属医院超声科,云南 昆明 650032;2)昆明医科大学第三附属医院超声科,云南 昆明 650100)
目前,甲状腺癌已是内分泌系统中发病率较高的恶性肿瘤[1-2]。其中,以甲状腺乳头状癌最为常见,约占80%。研究表明,甲状腺乳头状癌颈部淋巴结转移率高达50%[1,3]。而对于淋巴结转移的评估,特异性、敏感性及准确率一直较低[4-5]。虽然PET-CT 有着较高的特异度、敏感度[5],但其费用昂贵且有辐射。因此,便捷、实时动态、无辐射的超声引导细针穿刺抽吸细胞学检查(fine needle aspiration cytology,FNAC)被临床广泛用于判定颈部淋巴结是否有转移、复发。
近年来,细针穿刺洗脱液甲状腺球蛋白(thyroglobulin in fine-needle aspirate fluid,FNA-Tg)在追踪淋巴结转移或复发研究中成为热门。Tg 是由高分化甲状腺滤泡上皮合成分泌的大分子碘化糖蛋白,仅存在于正常甲状腺组织、分化型甲状腺癌原发灶及其转移灶中。分化型甲状腺癌转移淋巴结内Tg 的浓度理论上远高于血清中Tg 浓度,而在非转移性淋巴结及非甲状腺来源的恶行淋巴结中几乎检测不到Tg 的表达。甲状腺未分化癌与髓样癌均属于甲状腺癌的罕见类型,前者起源于去分化的甲状腺滤泡上皮,后者起源于甲状腺滤泡旁细胞,两者均无分泌Tg 的病理基础,其转移淋巴结内亦无法检出Tg;由于Tg 具备显著的组织特异性,因此颈部淋巴结中Tg 的高表达可作为分化型甲状腺癌转移的有利佐证[6]。Pacini 等[7]研究显示,FNA 诊断转移淋巴结的敏感性为77.4%,FNA-Tg 的敏感性为100%。通过FNATg 预测淋巴结情况创伤小、风险低,与其它影像学方式对比优势明显。但到目前为止,国内外学者及指南对于FNA-Tg 对淋巴结情况判定的切点值并没有统一标准。
因此,笔者对照病理结果,回顾性分析、比较二维超声、FNA 及FNA-Tg 对可疑颈部淋巴结转移或复发的价值,明确FNA-Tg 的诊断切点值,为诊断甲状腺乳头状癌可疑淋巴结的转移或复发提供更多数据支持。
1 资料与方法
1.1 一般资料
收集2017 年8 月至2018 年3 月在昆明医科大学第一附属医院门诊或住院患者,超声评估为可疑甲状腺来源的转移淋巴结患者67 例,淋巴结74 枚,男27 例,女40 例,年龄17~73 岁,平均(40.4±17.8 )岁。
1.2 设备仪器
超声评估及引导淋巴结穿刺采用GE Logiq E9 型诊断仪,L12-5 探头,频率5~12 MHz,淋巴结弹性成像采用超声诊断仪(AIXPLORER 型超声诊断仪,法国声科),超微血管成像采用Toshiba Aplio 500(东芝,日本),18L7 线阵探头,频率12~18 MHz,配备SMI 显像内置软件,Coulter 离心机(BECKMAN-COULTER MICROFUGE18,美国),全自动免疫分析仪(BECKMANCOULTER-ACCESS 800,美国)。
1.3 研究方法
1.3.1 二维超声检查方法及术前资料超声扫查颈区淋巴结,记录其回声、大小、形态、皮髓质分界、纵横比,血供分型及弹性分级等情况。根据颈侧区可疑甲状腺癌转移淋巴结的声像图标准[8-9]初步筛查出可疑转移或复发淋巴结,排除孕妇、严重心肾功能不全者、精神病、长期服用抗凝药的患者,将符合上述条件的患者纳入研究。完善伦理审查及患者知情同意书,术前查血常规、凝血四项、空腹血糖、血清Tg。
1.3.2 穿刺淋巴结的术前超声评估穿刺患者术前再次超声评估淋巴结,主要评估内容包括超微血管成像(superb microvascular imaging,SMI)及弹性成像(shear wave elastrography,SWE)。依 据SMI 表现将淋巴结内微血管分布分为4 种类型[10]:门型(Ⅰ型);内部点条血供型(Ⅱ型);周围型(Ⅲ型);混合型(Ⅳ 型)。对可疑淋巴结进行弹性成像,根据不同颜色(即不同相对硬度)将弹性分为Ⅰ~Ⅳ级,以弹性分级 ≥ Ⅲ 级作为判断淋巴结良恶性的标准[11-12]。
1.3.3 淋巴结穿刺及洗脱液的采集、测定穿刺中取仰卧位,垫高颈部,充分暴露穿刺区。常规消毒铺巾,1.5 mL 1%利多卡因局部麻醉,超声引导下将细针刺入淋巴结,于不同方向来回快速提插4 次后取出穿刺针,并将针芯内组织推注于载玻片上,推片、固定、送细胞病理学检查。根据穿刺涂片质量确定所需穿刺针数,每个淋巴结至少穿刺2 次。穿刺完毕后对穿刺部位局部按压15~20 min。
FNA-Tg 测定统一选取穿刺针第2 针,用0.9%生理盐水1 mL 将穿刺针进行反复冲洗10 次,制成洗脱液送检。
1.3.4 FNA 及FNA-Tg 结果的判 定FNA 细 胞学及洗脱液标本在送检前注明其所处的颈部解剖分区,以便随访。洗脱液标本采用离心机1 000 r/min 离心 5 min,取上清液,采用化学发光法测定Tg 含量。
本研究选取74 枚淋巴结行FNA 并制备洗脱液,结合手术病理,选用3 种方法对淋巴结性质进行评估:(1)单纯行FNA 检查,FNA 细胞学标本HE 染色后由3 名高年资细胞病理医师阅片,细胞病理检查明确发现乳头状癌细胞者为淋巴结转移阳性,未明确发现癌细胞或细胞量不足等情况定为淋巴结转移阴性;(2)以患者自身血清Tg为对照,建立个体化FNA-Tg 参考值,由于Tg 是由甲状腺上皮细胞合成并分泌,在正常淋巴结组织中含量应等同于或者小于血清 Tg 水平(即FNATg/血清Tg 值≤1),也就是说当FNA-Tg/血清Tg值 > 1 时,穿刺淋巴结中 Tg 含量则高于血清Tg含量,从而证明该淋巴结中存在甲状腺上皮细胞源性癌组织;(3)受试者工作特征(receiver operating characteristic,ROC)曲线分析求诊断最优值,根据本研究74 例淋巴结数据做统计学分析,得出最佳诊断切点值。
1.4 统计学处理
2 结果
2.1 颈部可疑淋巴结病理结果
本组67 例患者,术前常规超声共检出74 枚可疑甲状腺癌转移淋巴结,根据术后病理结果,转移性淋巴结36 枚(36/74),非转移性淋巴结38枚(38/74)。
2.2 颈部转移性淋巴结的二维超声征象与病理结果对比分析
对甲状腺癌转移淋巴结的7 个超声征象分别做统计学分析,其中钙化、囊性变、纵横比、皮髓质分界、血供和弹性成像在颈部淋巴结是否转移中,差异有统计学意义(P <0.05),见表1。

表1 颈部淋巴结的超声征象与病理结果对照[n(%)]Tab.1 Comparison of ultrasound indications and pathological results of lymph nodes [n(%)]
2.3 FNAC 对颈部淋巴结有无转移的诊断
36 枚转移性淋巴结中,FNAC 共检出27 枚,漏诊9 枚(其中3 枚见少量淋巴细胞,未见恶性肿瘤细胞;2 枚送检涂片中无细胞成分,2 枚送检涂片中为血液成分)。FNAC 对有无颈部淋巴结转移的敏感度、特异度及准确性分别为75%、100%和87.84%,见表2。
2.4 FNAC-Tg/血清Tg 值诊断颈部有无淋巴结转移结果与病理结果对比
36 枚转移淋巴结中,35 枚淋巴结的FNACTg/血清Tg 值 > 1,1 枚淋巴结的FNAC-Tg/血清Tg 值 < 1;38 枚非转移淋巴结中,38 枚FNACTg/血清Tg 值均小于1;二者之间,差异具有统计学意义(P< 0.05);FNAC-Tg/血清Tg 值 > 1 诊断转移淋巴结有无转移的敏感度、特异度及准确性分别为97.22%、100%和 98.65%,见表2。
2.5 ROC 曲线确定FNA-Tg 的最佳诊断阈值
绘制ROC 曲线,得出本研究中FNAC-Tg=0.575 ng/mL 为最佳诊断阈值时,以0.575 ng/mL作为阳性诊断参考值,74 枚淋巴结中检出转移淋巴结40 枚,漏诊0 枚,敏感性为100%、特异性为100%及准确率为100%,见图1,表2,表3。

图1 FNAC-Tg 值评价有无淋巴结转移的ROC 曲线Fig. 1 ROC curve of FNAC-Tg evaluation for the presence or absence of lymph node metastasis
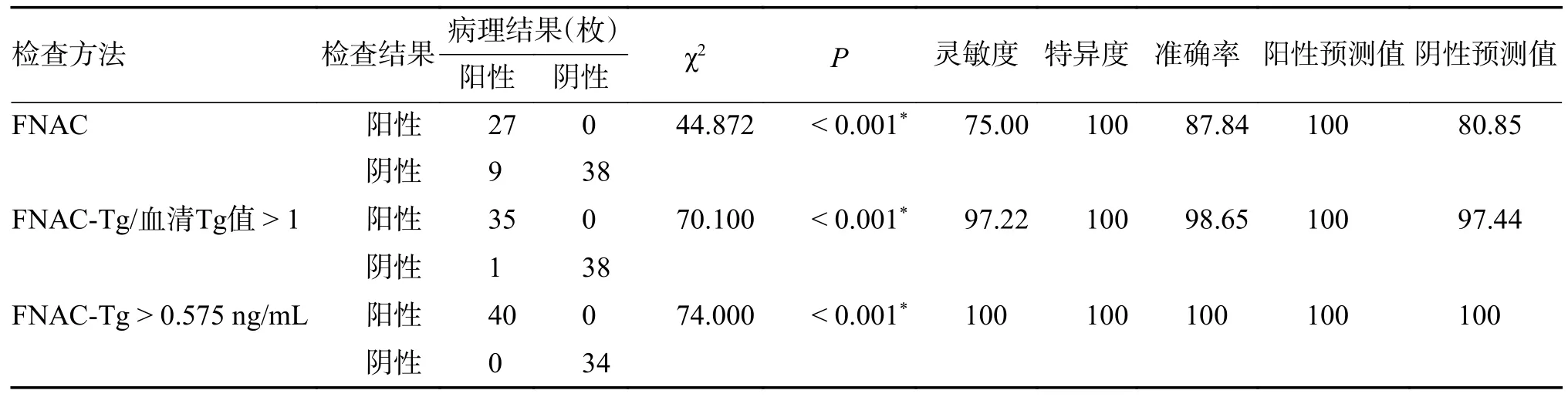
表2 FNAC 和FNA-Tg/血清Tg 比值在诊断甲状腺癌有无淋巴结转移效果与病理结果的对照(%)Tab.2 Comparison of the effects of FNAC and FNA-Tg/serum Tg ratio in the diagnosis of thyroid cancer with or without lymph node metastasis with pathological results(%)
FNAC-Tg 的定量分析及最佳值对诊断淋巴结转移组与淋巴结非转移组有统计学意义(P< 0.05)。Bonferroni 法对以上3 种方法进行两两比较结果证明FNA-Tg 的2 种算法均显著优于FNA 法,FNA-Tg 2 种算法比较无明显差异(P> 0.05),见表3。

表3 ROC 曲线各项指标Tab.3 ROC curve indicators
3 讨论
甲状腺癌是内分泌系统最常见的恶性肿瘤,其发病率上升幅度已经是所有癌症中的第1 位。因此,对甲状腺癌的早期诊断及颈部淋巴结性质的判定对患者的预后具有重要的意义。
超声检查淋巴结内出现微钙化、内部回声不均、皮髓质分界不清、纵横比 < 1.5、淋巴结内部的血流分布异常,及硬度增加都是判断颈部淋巴结有无转移的重要指标。然而,在国内外诸多学者的研究报告中,均提示单纯行可疑复发灶FNA的诊断符合率偏低[13]。本研究漏诊的7 枚淋巴结中,3 枚见少量淋巴细胞,未见恶性肿瘤细胞;2枚送检涂片中无细胞成分,2 枚送检涂片中为血液成分,可见当淋巴结较小或发生囊性变时,易因取材不足,造成漏诊[3]。
近几年,穿刺洗脱液中甲状腺球蛋白测定(FNA-Tg)在诊断甲状腺分化癌颈部淋巴结转移的应用价值得到国内外学者们的普遍肯定,在ATA最新指南中,推荐对患有甲状腺结节或者分化型甲状腺癌的患者行颈部淋巴结FNA-Tg 检查,尤其在细胞学检查和超声影像学不符的情况下建议结合洗脱液中Tg 的检测结果,并提出FNA-Tg 检查在甲状腺癌患者伴囊性变的颈部淋巴结诊断中具有重要意义[14]。
本研究中FNA 漏诊的7 枚转移淋巴结FNATg 值均大于0.575 ng/mL 阳性切点值且FNA-Tg与血清Tg 之比均大于1,均被此2 种方式筛选了出来。笔者认为,这与FNA 细胞学病理检测的镜下肉眼寻找癌细胞与Tg 检测化学发光法分子诊断方法的区别有关。对于取材少、囊性变稀释等造成的癌细胞浓度低,高倍镜下多视野无细胞仅血液无法明确转移与否的观察诊断方式相比,通过化学发光、仪器自动计数的分子诊断能更多地得到标本液中的蛋白信息[15]。所以,在行FNA 过程中,若能同时加入FNA-Tg 的测定,可进一步避免在取材和细胞病理镜下观察中造成的漏诊[14],可进一步提高对甲状腺乳头状癌颈部转移淋巴结的诊断准确率。
综合多位学者的研究,绘制ROC 曲线固然可以得出诊断最优值,但是众多学者所研究的不同地区之间个人存在差异,且以较少样本量为基础得出诊断值,不能完全涵盖未加入计算的患者数据,在长期的临床诊断工作中容易造成漏诊。因此,在甲状腺癌患者术前及术后的淋巴结监测中,在FNA 及FNA-Tg 的基础上,笔者以患者自身术前血清Tg 作为参照,进一步评估FNA-Tg/血清Tg 比值的意义,最终观察到98.65%的转移淋巴结该比值大于1。如引言所述,此结果可被解释如下:对于正常淋巴结来说,其不能分泌Tg,因此其内Tg 值与外周血清Tg 值之比只可能等于或于1。若发生了淋巴结转移,其内便成为了可持续产生、储存、分泌Tg 的场所,在行FNA 取材时其内已被生产还未入血的Tg 便成为了高于血清Tg 的部分,因此比值大于1。所以,以患者自身术前血清Tg 作为对照,以自身FNA-Tg/血清比值作为诊断参考指标是可行的,其能规避传统制定全国统一诊断切点值思路的弊端:不同医院使用设备、试剂、检测方法差异导致的FNA-Tg、血清Tg 值不同,能避免患者TgAb 抗体阳性、TSH 高低以及甲状腺术后正常组织残留多少对血清Tg 的影响,是一种可为患者建立个性化随诊档案,长期评估、预测淋巴结转移、复发的判定方法。
综上所述,本研究既再次验证、评估、比较了FNA、FNA-Tg 切点值对甲状腺癌淋巴结转移、复发的预测效果,又以患者自身为参照,通过FNA-Tg 与血清Tg 比值方法进一步个体化判定淋巴结转移情况,为甲状腺癌患者手术清扫范围的精准规划提供更多数据支持。

