肺奴卡菌病16例临床分析
王传海,扈晓静,张 建,李 霜
胜利油田中心医院 呼吸与危重症医学科,山东东营 257034
奴卡菌是具有分支棒状结构的革兰染色需氧菌,主要通过呼吸道、皮肤伤口等侵入人体,引起局限性或播散性化脓性病变,肺是最常见的受累器官[1]。肺奴卡菌病多发生于免疫受损患者,随着恶性肿瘤放化疗、器官移植、应用免疫抑制剂、糖皮质激素患者的增多,其发病率随之增加[2]。然而,肺奴卡菌病的临床症状和影像学特征不具有特异性,容易漏诊和误诊。本文对胜利油田中心医院收治的16例肺奴卡菌病患者临床资料进行回顾性分析,旨在提高该病的诊治水平。
资料与方法
1 资料 选择2017年1月 - 2021年12月胜利油田中心医院确诊的16例肺奴卡菌病患者临床资料。纳入符合肺奴卡菌病相关的临床症状和影像学表现,并在下呼吸道标本中(包括至少2次合格痰液、支气管肺泡灌洗液、肺组织活检)分离培养出奴卡菌的患者。排除临床资料不完善的患者。
2 方法 收集患者的临床资料,分析其临床症状、影像学表现、诊断方法、治疗及转归。
结 果
1 一般资料 16例患者,男6例,女10例,年龄43 ~ 87(63±15)岁。6例合并自身免疫性疾病并长期口服糖皮质激素(2例未分型结缔组织病,2例干燥综合征,1例类风湿关节炎,1例抗磷脂抗体综合征),10例合并结构性肺病(3例支气管扩张症合并慢性阻塞性肺病,4例慢性阻塞性肺病,2例支气管扩张症,1例肺隔离症),2例合并糖尿病,2例既往有陈旧性肺结核病史。见表1。
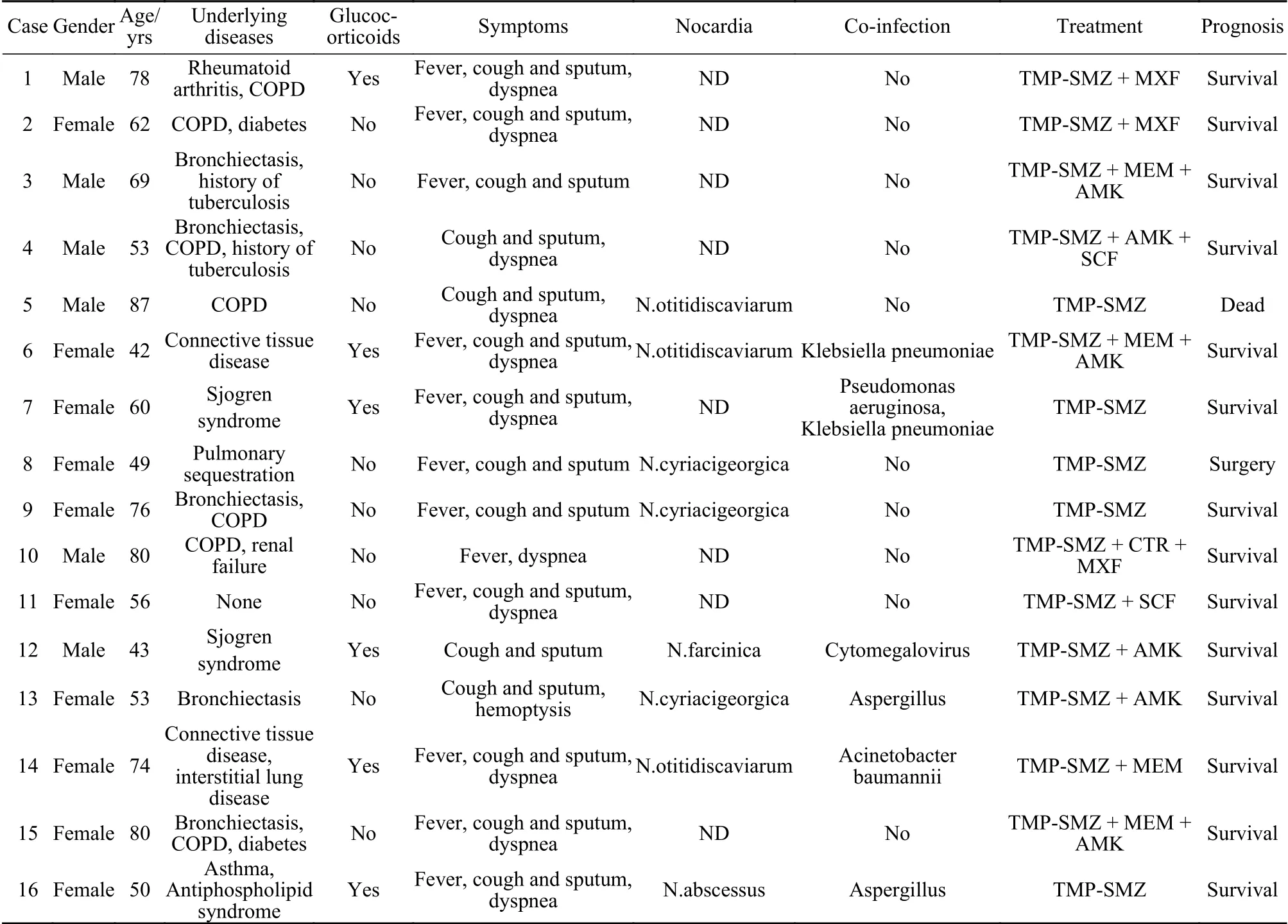
表1 16例肺奴卡菌病患者临床资料Tab. 1 Clinical characteristics of the 16 patients with pulmonary nocardiosis
2 临床表现 8例为急性起病,5例为亚急性起病,3例为慢性起病。临床症状表现为咳嗽咳痰15例(93.7%)、发热12例(75.0%)、呼吸困难12例(75.0%)、咯血1例(6.2%)。
3 影像学表现 所有患者均行胸部高分辨CT检查,影像学主要表现为结节/肿块影(87.5%)、伴空洞(50.0%)、多发斑片影(62.5%)、实变(37.5%),其他表现为胸膜增厚(25.0%)、纵隔淋巴结肿大(18.8%)、胸腔积液(12.5%)、支气管扩张(12.5%)、肺不张(6.3%)。见表2。
4 实验室检查 16例中,12例白细胞、中性粒细胞百分比升高,13例血沉增快,15例C反应蛋白升高;降钙素原(procalcitonin,PCT)>0.5 ng/mL者6例,(0.25 ~ 0.5) ng/mL者2例,<0.25 ng/mL者8例(表2)。通过痰液培养检出奴卡菌10例,肺泡灌洗液检出5例,肺穿刺活检组织中检出1例。16例中3例为豚鼠耳炎奴卡菌,3例为圣乔治教堂奴卡菌,1例为皮疽奴卡菌,1例为脓肿奴卡菌,余8例未分型。其中,6例为混合感染(1例合并肺炎克雷伯菌,1例合并铜绿假单胞菌和肺炎克雷伯菌,1例合并巨细胞病毒,2例合并曲霉菌,1例合并鲍曼不动杆菌)。

表2 16例肺奴卡菌病患者实验室及影像学结果Tab. 2 Laboratory and imaging manifestations of the 16 patients with pulmonary nocardiosis
5 诊断依据 具有肺奴卡菌病的临床症状和影像学表现,并从下呼吸道标本中分离培养出奴卡菌,标本包括至少2次合格痰液、支气管肺泡灌洗液、肺组织穿刺活检等。
6 治疗及转归 16例中,5例单用复方磺胺甲恶唑;11例采用以复方磺胺甲恶唑为基础的联合治疗,其中3例联合美罗培南 + 阿米卡星,2例联合莫西沙星,2例联合阿米卡星,1例联合阿米卡星 +头孢哌酮舒巴坦,1例联合莫西沙星 + 头孢曲松,1例联合头孢哌酮舒巴坦,1例联合美罗培南。1例患者治疗3 d后因合并急性心肌梗死、恶性心律失常发生心源性猝死,余15例治疗5 ~ 12 d后好转出院(表1)。出院后其中1例因反复感染2个月后行右肺下叶切除术,余14例随访半年均无复发。
讨 论
奴卡菌是一种需氧的革兰染色阳性丝状棒状细菌,属于放线菌属,广泛存在于土壤、腐烂的植物和水生环境中。迄今为止,已有50多种奴卡菌种被确认为具有临床意义的致病菌[3]。奴卡菌可以通过呼吸道、皮肤创口、消化道等感染人体,引起局限性或播散性化脓性病变,肺是最容易受侵犯的器官。
既往多数研究认为奴卡菌病是一种条件致病菌,常发生于免疫功能抑制患者,如获得性免疫缺陷综合征、实体肿瘤、器官移植、长期使用糖皮质激素和或免疫抑制剂、糖尿病等[4]。但近年来越来越多研究证实免疫功能正常的患者也会发生肺奴卡菌病,主要发生于慢性结构性肺病患者,如慢阻肺、支气管扩张等[5-6]。本研究中50%(8/16)肺奴卡菌病发生于免疫功能正常的患者,这些患者均存在慢性肺病基础,如慢阻肺、支气管扩张症、陈旧性肺结核、肺隔离症等,这与上述研究相符。这可能与慢性肺病患者气道廓清和局部肺免疫功能下降,进而增加奴卡菌在下呼吸道定值的风险有关[7]。慢阻肺和支气管哮喘患者需要经常吸入糖皮质激素,甚至在急性发作时短时间应用全身糖皮质激素,这也可能会增加肺奴卡菌病的风险。Zhong等[8]研究证实,支气管扩张症和慢阻肺是免疫功能正常患者发生肺奴卡菌病的最重要危险因素。
肺奴卡菌病的临床表现无特异性,大多数呈急性、亚急性发病,常见症状有咳嗽、咳痰、发热、喘憋等,这与其他病原体感染相似。其影像学特征同样是多种多样,缺乏特异性。最常见的表现是结节或肿块、磨玻璃改变、小叶间隔增厚和空洞,部分合并有胸腔积液和胸膜增厚[6,9]。叶涛等[10]报道其胸部CT常表现为多发结节(81%)、实变(75%)、支气管扩张(56%),其他表现包括空洞(25%)、胸内淋巴结肿大(44%)、胸膜增厚(56%)、胸腔积液(6%)、肿块(13%)。本研究显示肺奴卡菌病最常见的影像学表现为结节/肿块伴空洞、多发斑片影、实变,与多数研究相符。虽然肺奴卡菌病的胸部CT表现是多样性和非特异性的,但在免疫抑制和潜在肺病患者中,伴有空洞的实变和结节/肿块提示肺奴卡菌病的可能[11]。
奴卡菌病是一种化脓性感染,通常表现为白细胞计数、中性粒细胞比例、C反应蛋白升高。PCT在鉴别细菌性感染和非细菌性感染方面具有高度的敏感度和特异性,尤其在重症感染、脓毒症方面,有助于提示感染类型、及时启动抗菌治疗时机。对于非重症成年人下呼吸道感染性疾病,通常采用PCT 0.25 ng/mL作为阈值应用抗菌药物[12]。但在本研究中,50%(8/16)患者PCT水平<0.25 ng/mL,12.5%(2/16)患者PCT轻度升高(0.25 ~ 0.5 ng/mL),明显升高(>0.5 ng/mL)者仅占37.5%(6/16)。Guo等[13]报道在11例肾病综合征并发奴卡菌感染患者中,91%(10/11)患者PCT水平正常或轻度升高,仅1例因发生脓毒性休克PCT明显升高。顾恒琼等[14]和赵丽红等[15]分别报道14例和12例肺奴卡菌病患者,PCT升高者分别为1例(1/14)和5例(5/12)。这与本研究结果相符。这可能与奴卡菌本身特殊病原体种类、奴卡菌确诊前接受抗菌药物治疗等有关,需要更大样本量研究证实。
肺奴卡菌病明确诊断的依据是微生物培养结果,临床症状、影像学表现和血感染指标不具特异性。由于微生物分离困难、培养缓慢、缺乏特异性血清学标志物,常使其诊断延迟。据报道从出现症状到明确诊断的平均时间为42 d[16]。传统的革兰染色法和改良的抗酸染色法在诊断方面发挥作用的同时,新型分子诊断技术如基因测序、限制性酶切分析等,已经革新了奴卡菌的鉴定,使得诊断窗口前移,指导临床诊治,显著改善了预后[17-19]。
多年来肺奴卡菌病的治疗方案是以磺胺类药物为基础的单药或多药联合治疗,如利奈唑胺、亚胺培南、阿米卡星等。但近年来奴卡菌对磺胺类药物的耐药率逐步升高,且具有地区、种属差异性[2]。在印度,Kudru等[20]研究观察到20.8%的奴卡菌分离株对磺胺类耐药。Huang等[21]发现中国53例奴卡菌分离株中26.4%对磺胺类耐药,部分种属如N. farcinica的耐药率高达53.8%,但体外实验证实对利奈唑胺的敏感度达100%。因此,肺奴卡菌病的治疗应进行准确的种属鉴定和药敏结果从而针对性应用敏感药物。在获取药敏前或无法获取的情况下,对于免疫功能正常宿主的非重症感染,可用磺胺类单药治疗;严重感染可经验性应用磺胺类药物为基础的2种或3种抗菌药物治疗。治疗疗程上,尚无随机对照研究分析最佳治疗时间,但由于奴卡菌感染具有复发性,故推荐周期为6 ~ 12个月的长疗程治疗[3]。
综上,肺奴卡菌病常见于免疫抑制宿主或慢性结构性肺病患者,当上述患者出现肺部受累,尤其是常规抗菌治疗效果差时,要想到奴卡菌感染的可能;肺奴卡菌病临床表现和影像学特征无特异性,早期识别鉴定菌种和及时抗感染治疗对改善预后意义重大。

