合并Modic改变对经皮内镜椎间孔入路椎间盘切除术治疗腰椎间盘突出症疗效的影响
秦晓彬,翟亚业,李含,孙秀钦,张超远
(南阳市中心医院,河南 南阳 473009)
Modic改变与腰椎间盘退行性改变及腰痛关系密切[1-2]。对于合并Modic改变的腰椎间盘突出症的手术治疗已成为近年研究的热点[3]。经皮内镜椎间孔入路椎间盘切除术(percutaneous endoscopic transforaminal discectomy,PETD)是治疗腰椎间盘突出症的常用术式,疗效确切,与传统的开放手术相比优势明显[4-6]。但目前对于PETD治疗合并Modic改变的腰椎间盘突出症的研究较少,疗效尚不明确。为探讨合并Modic改变对PETD治疗腰椎间盘突出症疗效的影响,我们进行了一项回顾性研究,现总结报告如下。
1 临床资料
1.1 一般资料选取2016年1月至2018年12月在南阳市中心医院住院治疗的腰椎间盘突出症患者的病例资料进行研究。试验方案经医院医学伦理委员会审查通过。
1.2 纳入标准①单节段腰椎间盘突出症;②年龄18~70岁;③采用PETD治疗,术后接受相同的康复治疗;④随访时间≥12个月;⑤病例资料完整。
1.3 排除标准①合并腰椎失稳、马尾综合征、腰椎感染者;②合并Ⅲ型或混合型Modic改变[7]者;③手术节段既往有手术史者。
2 方 法
2.1 数据提取从符合要求的患者的病例资料中提取年龄、性别、腰椎间盘突出节段、病程、合并Modic改变情况、随访时间、疗效评价结果等数据。
2.2 数据分析
2.2.1病例分组 按照合并Modic改变情况,将符合要求的患者分为无Modic改变组、ModicⅠ型改变组和ModicⅡ型改变组。
2.2.2疗效比较 比较3组患者的腰痛视觉模拟量表(visual analogue scale,VAS)评分、腿痛VAS评分、Oswestry功能障碍指数(Oswestry disability index,ODI)[8]、以改良Macnab分级标准[9]评价的综合疗效、腰椎间盘突出症复发情况。
2.3 数据统计采用SPSS26.0软件进行数据统计分析。3组患者性别、椎间盘突出节段、腰椎间盘突出症复发情况的组间比较均采用χ2检验;年龄、病程、随访时间、腰痛VAS评分、腿痛VAS评分、ODI的总体比较均采用单因素方差分析,进一步组间两两比较均采用LSD-t检验;术前和末次随访时腰痛VAS评分、腿痛VAS评分、ODI的组内比较均采用配对t检验;综合疗效的比较采用秩和检验。检验水准α=0.05。
3 结 果
3.1 分组结果共纳入142例腰椎间盘突出症患者;3组患者的基线资料比较,差异无统计学意义,有可比性(表1)。
3.2 疗效比较结果
3.2.1腰痛VAS评分 术前3组患者的腰痛VAS评分比较,差异无统计学意义。末次随访时3组患者的腰痛VAS评分均较术前降低。末次随访时3组患者的腰痛VAS评分比较,差异有统计学意义;ModicⅠ型改变组和ModicⅡ型改变组的腰痛VAS评分均高于无Modic改变组(P=0.000;P=0.000);ModicⅠ型改变组和ModicⅡ型改变组的腰痛VAS评分比较,差异无统计学意义(P=1.000)。见表2。
3.2.2腿痛VAS评分 术前3组患者的腿痛VAS评分比较,差异无统计学意义。末次随访时3组患者的腿痛VAS评分均较术前降低。末次随访时3组患者的腿痛VAS评分比较,差异无统计学意义。见表3。
3.2.3ODI 术前3组患者的ODI比较,差异无统计学意义。末次随访时3组患者的ODI均较术前降低。末次随访时3组患者的ODI比较,差异有统计学意义;ModicⅠ型改变组和ModicⅡ型改变组的ODI均高于无Modic改变组(P=0.000;P=0.000);ModicⅠ型改变组和ModicⅡ型改变组的ODI比较,差异无统计学意义(P=1.000)。见表4。
3.2.4综合疗效 末次随访时,3组患者按照改良Macnab标准评定的综合疗效比较,差异有统计学意义(χ2=6.935,P=0.031);无Modic改变组的综合疗效优于ModicⅠ型改变组和ModicⅡ型改变组(χ2=-17.192,P=0.035;χ2=-16.285,P=0.023),ModicⅠ型改变组和ModicⅡ型改变组综合疗效的差异无统计学意义(χ2=0.906,P=0.915)。见表5。
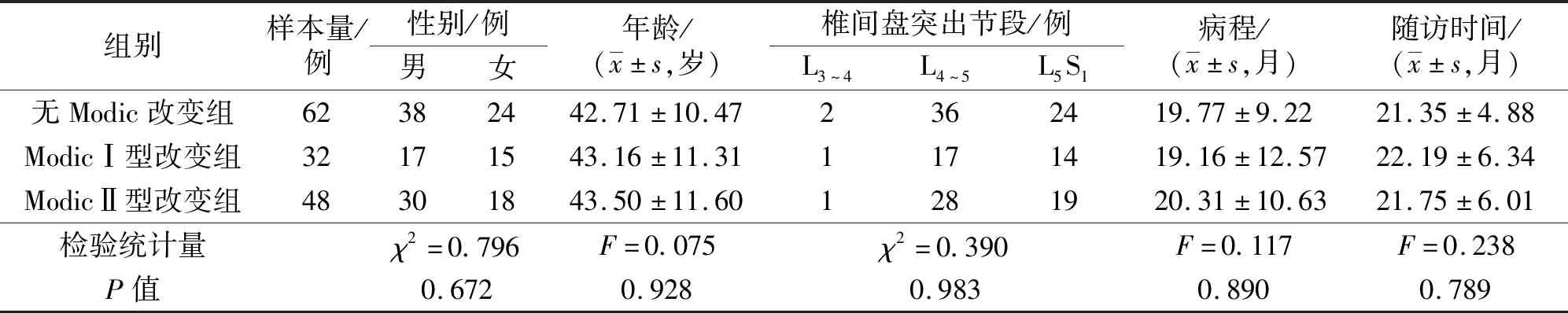
表1 3组腰椎间盘突出症患者的基线资料
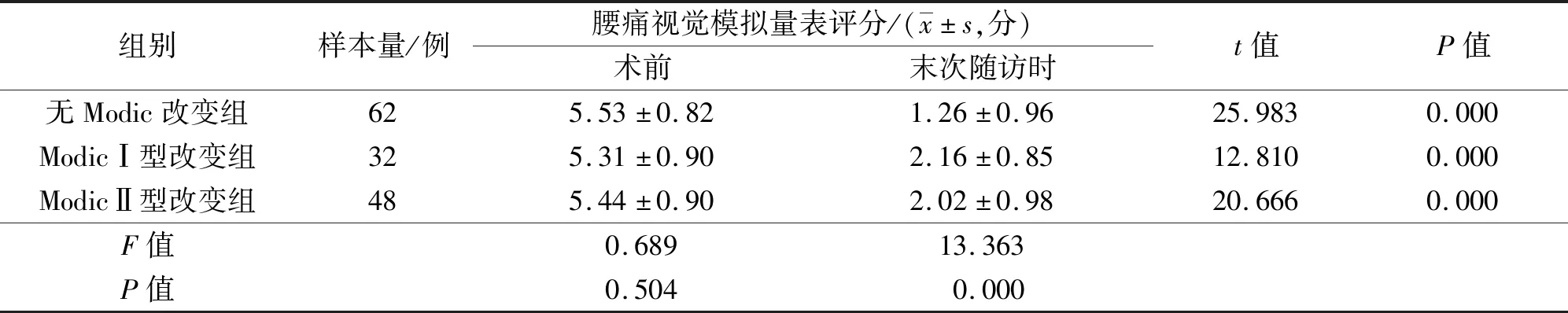
表2 3组腰椎间盘突出症患者手术前后的腰痛视觉模拟量表评分

表3 3组腰椎间盘突出症患者手术前后的腿痛视觉模拟量表评分
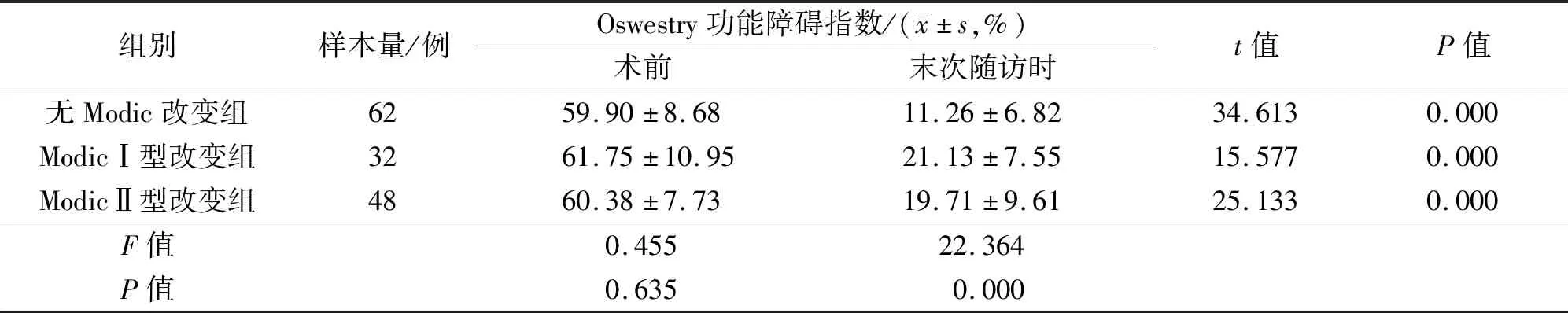
表4 3组腰椎间盘突出症患者手术前后的Oswestry功能障碍指数
3.2.5腰椎间盘突出症复发情况 至随访结束时,无Modic改变组2例复发、ModicⅠ型改变组5例复发、ModicⅡ型改变组7例复发;3组患者的复发率比较,差异有统计学意义(χ2=5.969,P=0.049)。进一步两两比较(α′=0.017),组间差异均无统计学意义(P=0.043;P=0.040;P=1.000)。复发患者再次行PETD或经椎间孔腰椎椎体间融合术治疗后,症状均缓解。

表5 3组腰椎间盘突出症患者末次随访时的综合疗效评定结果 单位:例
3.3 典型病例典型病例影像资料见图1、图2。
图2 病例2影像图片
4 讨 论
Modic改变与腰痛关系密切,尤其是ModicⅠ型改变[1-2,10-11]。韩超等[12]对562例腰椎退行性改变患者的研究发现,合并Modic改变的患者中55.7%存在腰痛症状,而无Modic改变的患者中仅有27.6%存在腰痛症状。Toyone等[13]发现,合并Modic改变的腰椎间盘退行性改变患者中,合并ModicⅠ型改变和ModicⅡ型改变者腰痛的发生率分别为73%和11%,而且合并ModicⅠ型改变者腰痛症状相对更加严重。为探究这一现象的原因,Ohtori等[14]收集ModicⅠ型改变、ModicⅡ型改变及无Modic改变患者的终板组织进行研究,发现合并Modic改变患者的终板中蛋白基因产物9.5和肿瘤坏死因子-α高表达,特别是ModicⅠ型改变的终板,而在无Modic改变的终板中则为低表达。
Modic改变对腰椎间盘突出症手术效果的潜在不利影响,导致目前学术界对合并Modic改变腰椎间盘突出症手术方案的选择存在较大争议[15-16]。Chin等[17]对30例因腰椎间盘突出症行单纯椎间盘切除术治疗的患者进行的前瞻性研究发现,所有患者术后腰痛和腿痛均明显改善,其中无Modic改变者腰痛改善效果更优。但也有研究者认为Modic改变对椎间盘切除术疗效影响较小,他们认为此类患者的腰痛主要源于椎间盘突出引起的压迫[18-19]。赵栋等[20]回顾性分析了486例合并Modic改变的腰椎间盘突出症患者的病例资料,发现在术后腰痛缓解方面,腰椎融合术明显优于单纯髓核切除术,而在行单纯髓核切除术的患者中合并ModicⅡ型改变者的疗效优于合并ModicⅠ型改变者;作者认为腰椎融合术适用于合并ModicⅠ型改变的腰椎间盘突出症,而单纯髓核切除术适用于合并ModicⅡ型改变者。随着微创脊柱外科技术的发展,PETD逐渐被脊柱外科医生和脊柱疾病患者所认可。与传统开放手术相比,PETD具有创伤小、术后疼痛轻微、恢复快等优点[21]。合并Modic改变是否会影响腰椎间盘突出症PETD手术的效果,目前尚无明确结论。
本研究中,3组患者术后腰痛VAS评分、腿痛VAS评分及ODI均较术前改善,提示PETD能有效治疗合并Modic改变的腰椎间盘突出症;但与无Modic改变的患者相比,合并Modic改变者术后腰痛VAS评分和ODI更高,表明合并Modic改变的腰椎间盘突出症患者术后更易残留腰痛症状。从根据改良Macnab标准评定的综合疗效来看,无Modic改变组的疗效优于其余2组,而ModicⅠ型改变组和ModicⅡ型改变组的疗效相当。Yao等[22]的研究表明,Modic改变是腰椎间盘突出症患者术后复发的危险因素之一。合并Modic改变的腰椎间盘突出症术后复发率高的原因尚不明确,可能的机制是Modic改变破坏了椎间盘的营养通道,引起髓核内营养物质和水分供应减少,影响椎间盘的愈合和缓冲震荡功能,最终导致再次突出[23]。本研究中3组复发率的差异无统计学意义,可能与观察的样本量较小有关。
本研究的结果提示,合并Modic改变会影响腰椎间盘突出症PETD术后症状缓解。

