合并周围神经病变2型糖尿病中医证型与心率变异相关性分析
黄凤娟, 谢慧文
(1.广州中医药大学第一临床医学院,广东广州 510405;2.广州中医药大学第一附属医院,广东广州 510405)
近年来,糖尿病(diabetes mellitus,DM)的患病人数迅速增长,已经成为继高血压之后的排第二位的慢性疾病。糖尿病心脏自主神经病变(cardiac autonomic neuropathy,CAN)是糖尿病严重的神经并发症之一,其导致的糖尿病心脏病致死率高。相关研究表明,CAN与心血管疾病(cardiovascular disease,CVD)高度相关[1];而周围神经病变(diabetic peripheral neuropathy,DPN)是糖尿病的另一常见的神经并发症,是以感觉神经病变为主,累及自主神经系统的疾病[2]。相关研究表明,周围神经病变与自主神经病变具有相关性[3],伴有周围神经病变和自主神经病变的糖耐量异常患者均有小神经纤维受损。心率变异性(heart rate variability,HRV)分析以其非侵入性、高灵敏度等特征被广泛应用于评价心脏自主神经功能[4]。中医方面,糖尿病可归属于“消渴”病范畴,周围神经病变作为糖尿病的一种常见并发症,《糖尿病周围神经病变中医临床诊疗指南(2016年版)》[5]将其中医证型分为阳虚血瘀证、气虚血瘀证、阴虚血瘀证、痰瘀阻络证、肝肾亏虚证等,认为2型糖尿病周围神经病变与痰、瘀关系密切,痰、瘀既是其致病因素,也是其重要的病理产物。因此,通过观察2型糖尿病周围神经病变中医证型与心率变异性的相关性,可及早预防和控制2型糖尿病周围神经病变的发生与发展,为糖尿病早期预防心血管疾病的发生提供临床参考。
1 对象与方法
1.1研究对象及分组收集2019年9月至2021年9月在广州中医药大学第一附属医院住院并符合2型糖尿病诊断且完善动态心电图检查的161例患者的临床资料,建立数据库,并根据是否合并周围神经病变分为合并周围神经病变2型糖尿病组111例和单纯2型糖尿病对照组50例。再根据《糖尿病周围神经病变中医临床诊疗指南(2016年版)》[5]的辨证分型标准,将合并周围神经病变2型糖尿病组的111例患者分为阳虚血瘀证19例、气虚血瘀证28例、阴虚血瘀证20例、肝肾亏虚证16例、痰瘀阻络证28例,共5组。
1.2诊断标准
1.2.1 西医诊断标准 参考2020年中华医学会糖尿病学分会(CDS)制定的《中国2型糖尿病防治指南》[6]中关于远端对称性多发性周围神经病变(DSPN)的诊断标准。DSPN是周围神经病变分型中弥漫性神经病变最常见的一种类型。
1.2.2 中医辨证标准 根据中华医学会糖尿病学分会发布的《糖尿病周围神经病变中医临床诊疗指南(2016年版)》[5]将合并周围神经病变2型糖尿病中医证型分为:阳虚血瘀证、气虚血瘀证、阴虚血瘀证、肝肾亏虚证、痰瘀阻络证等5种证型。
1.3纳入标准①于2019年9月至2021年9月在广州中医药大学第一附属医院住院治疗;②符合2型糖尿病诊断标准;③有完善的动态心电图检查资料的患者。
1.4排除标准①不符合纳入标准的患者;②1型糖尿病患者;③出现其他严重糖尿病并发症的患者;④动态心电图检查资料不完善的患者。
1.5观察指标
1.5.1 一般资料 观察合并周围神经病变2型糖尿病不同中医证型和单纯2型糖尿病患者的年龄、性别、糖尿病病程指标的差异。
1.5.2 动态心电图 收集整理24 h动态心电图的数据,观察2型糖尿病周围神经病变不同中医证型及单纯2型糖尿病患者的心率变异性时域指标,包括:所有RR间期标准差(standard deviation of normal-to-normal R-R intervals,SDNN)、所有相邻RR间期差值的均方根(root mean square of successive N-N interval differences,RMSSD)、所有相邻RR间期相差≥50 ms占窦性心搏总数的百分数(the percentage of intervals≥50 ms different from preceding interval,PNN50)的差异。
1.6统计方法应用SPSS 26.0统计软件进行数据的统计分析。符合正态分布和方差齐性要求的计量资料以均数±标准差(±s)表示,多组间比较采用单因素方差分析,两两比较采用LSD法分析;不符合正态分布的计量资料以中位数和四分位数[M(Q1,Q3)]表示,多组间比较采用Kruskal-Wallis非参数秩和检验。计数资料用率或构成比表示,多组间比较采用Kruskal-Wallis非参数秩和检验;将有统计学意义的变量以及从专业角度认为对结局有影响的变量纳入二元Logistic回归模型中,以探讨对结局有影响的因素。以P<0.05表示差异有统计学意义。
2 结果
2.1合并周围神经病变2型糖尿病不同中医证型及单纯2型糖尿病患者的性别、年龄、糖尿病病程等一般资料比较表1结果显示:161例患者中,单纯2型糖尿病患者50例,合并周围神经病变糖尿病患者111例,其中阳虚血瘀证19例、气虚血瘀证28例、阴虚血瘀证20例、肝肾亏虚证16例、痰瘀阻络证28例。各组间的年龄比较,差异有统计学意义(P<0.01),痰瘀阻络证组的年龄大于其余各组;各组间的性别比较,差异无统计学意义(P>0.05);各组间的糖尿病病程比较,差异有统计学意义(P<0.01),痰瘀阻络证组的糖尿病病程长于其余各组。
表1 合并周围神经病变2型糖尿病不同中医证型及单纯2型糖尿病患者的一般资料比较Table 1 Comparison of general data in T2DM-DPN patients with different TCM syndromes and in simple T2DM patients [±s或M(Q1,Q3)]

表1 合并周围神经病变2型糖尿病不同中医证型及单纯2型糖尿病患者的一般资料比较Table 1 Comparison of general data in T2DM-DPN patients with different TCM syndromes and in simple T2DM patients [±s或M(Q1,Q3)]
注:①P<0.01
?
2.2合并周围神经病变2型糖尿病不同中医证型及单纯2型糖尿病患者的心率变异性时域指标SDNN、RMSSD、PNN50比较表2结果显示:经Kruskal-Wallis检验发现,各组间SDNN、RMSSD、PNN50均有显著性差异(P<0.05),合并周围神经病变2型糖尿病不同中医证型患者的SDNN、RMSSD、PNN50值均较单纯2型糖尿病患者降低,SDNN中位数从高到低依次为单纯2型糖尿病组、阳虚血瘀证组、气虚血瘀证组、阴虚血瘀证组、肝肾亏虚证组、痰瘀阻络证组。与合并周围神经病变2型糖尿病不同中医证型患者比较,单纯2型糖尿病组的SDNN高于痰瘀阻络证组(P<0.01),RMSSD高于阳虚血瘀证组(P<0.05),PNN50差异无统计学意义(P>0.05)。各中医证型组之间比较,气虚血瘀证组SDNN、RMSSD、PNN50高于痰瘀阻络证组(P<0.05或P<0.01),阳虚血瘀证组SDNN、PNN50高于痰瘀阻络证组(P<0.05),其余各组两两比较,差异均无统计学意义(P>0.05)。

表2 合并周围神经病变2型糖尿病不同中医证型及单纯2型糖尿病患者的心率变异性(HRV)指标比较Table 2 Comparison of heart rate variability in T2DM-DPN patients with different TCM syndromes and in simple T2DM patients [M(Q1,Q3)]
2.3合并周围神经病2型糖尿病患者危险因素相关性分析表3结果显示:以DPN为因变量,将可能影响结局的变量纳入二元Logistic回归分析,结果显示,糖尿病病程、SDNN是影响周围神经病变发生的独立危险因素(P<0.01)。
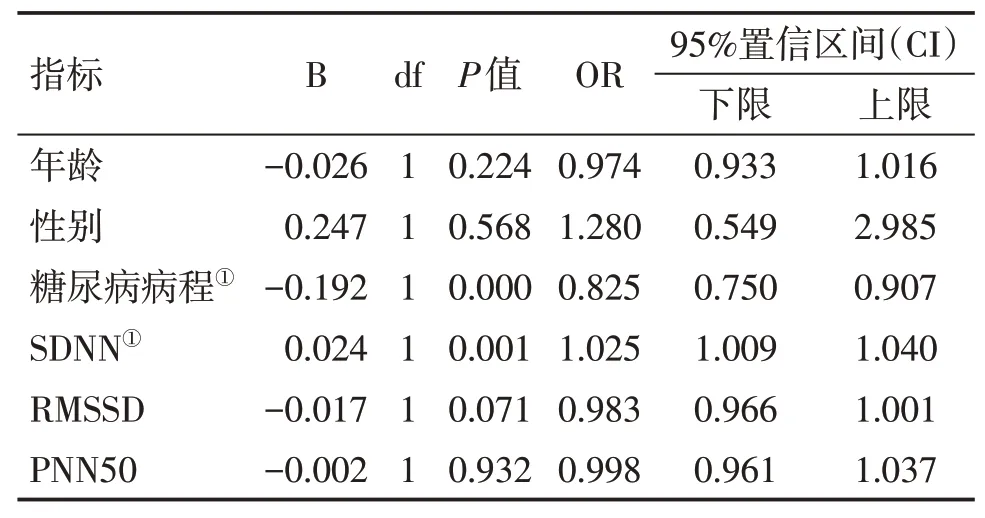
表3 合并周围神经病变2型糖尿病患者危险因素的相关性分析Table 3 Analysis of the correlation of risk factors for T2DM-DPN patients
3 讨论
我国糖尿病主要以2型糖尿病(T2DM)为主,1型糖尿病(T1DM)等其他类型的糖尿病较少见。糖尿病病程的延长以及长期的高血糖水平,可对机体全身系统造成损害,进而导致糖尿病一系列并发症,包括糖尿病各种神经病变、微血管及大血管病变等,其中约有50%的糖尿病患者会发展成为神经病变[7]。周围神经病变(DPN)是糖尿病神经病变中最常见和研究最多的多神经病变,在糖尿病神经病变中约占75%,其可累及多个神经系统(感觉、自主和运动神经系统)[8],多数患者早期无明显症状,很容易被忽视,直到疾病完全稳定。周围神经病变起病隐匿,机制复杂,神经损伤后难以逆转,目前认为其发病机制与高血糖机制、代谢综合征相关机制、微血管病变机制、神经营养机制、自身免疫机制、遗传与基因易感性机制相关[9]。
心率变异性(HRV)是目前最有效的用于定量评价自主神经病变的方法,已被广泛地应用于临床。高水平的HRV通常是健康个体所特有的有效自主机制的标志,而低水平或降低的HRV通常显示自主神经系统障碍[10]。研究[11-12]表明,HRV在评价糖尿病自主神经功能障碍患者方面具有重要意义,HRV降低是糖尿病心脏自主神经病变的最早期表现。HRV时域分析指标SDNN指的是24 h内所有RR间期标准差,反映了交感神经和迷走神经的活性,RMSSD指的是相邻RR间期差值的平方和的平方根,PNN50指的是相邻RR间期相差≥50 ms占窦性心搏总数的百分数,RMSSD、PNN50共同反映了迷走神经活性[13]。
目前自主神经病变与心率变异性的相关性已得到认可,而关于周围神经病变与心率变异性关系的研究仍不多。相关研究[14]表明,心率变异性是周围神经病变独立的危险因素。因此,我们收集了相关病例探讨合并周围神经病变2型糖尿病与心率变异性相关性,结果显示:在单纯2型糖尿病对照组及不同中医证型间比较,差异有统计学意义(P<0.05),单纯2型糖尿病患者的SDNN高于各中医证型组,且明显高于痰瘀互结证组,说明合并周围神经病变患者的心率变异性较单纯2型糖尿病患者低。合并周围神经病变2型糖尿病患者不同中医证型间比较,差异有统计学意义(P<0.05)。SDNN由高到低依次为阳虚血瘀证、气虚血瘀证、阴虚血瘀、肝肾亏虚证、痰瘀阻络证,其中痰瘀阻络证明显低于其余4个证型。表明痰瘀阻络证周围神经病变患者心率变异性明显降低,这可能与本组痰瘀阻络证患者的年龄较大、病程较长、神经受损较严重有关。糖尿病周围神经病变是进展性疾病,而证是对疾病发生发展的反映,中医证型在某种程度上也反映着周围神经病变的进展,其证型的演变规律为:阳虚血瘀证→气虚血瘀证→阴虚血瘀证→肝肾亏虚证→痰瘀阻络证。由此可见,SDNN是糖尿病周围神经病变的独立危险因素。
糖尿病属中医“消渴”病范畴,周围神经病变作为糖尿病的并发症,在古代中医学典籍中没有专门的论述,但是根据肢体疼痛、麻木、发凉等相关临床表现,现代中医学者多将其归于“痹证”的范畴。对于其病机,历代医家大多认为,本病是由于消渴日久,体内气阴不足,肝肾亏虚,继而六淫侵袭,致使血液凝滞,脉络痹阻;以及津亏、液耗、阴虚、气虚、阳虚等导致血行迟缓,血脉瘀阻,络脉闭塞而表现为本虚标实之证。由此可见,糖尿病周围神经病变早期以阳气亏虚、气阴两虚为主,中期以肝肾亏虚证为主,晚期以痰瘀阻络证为主,再次印证了糖尿病周围神经病变中医证型由阳虚血瘀证→气虚血瘀证→阴虚血瘀证→肝肾亏虚证→痰瘀阻络证的发展规律。随着病情进展,以及饮食失调、年老体弱、机体气血阴阳亏虚、肝肾不足等的影响,容易发展为阴阳失衡,气血不足,气行不畅,无以运化痰瘀,致使脉络淤积,血液运行不畅,心血瘀阻,心血不足,心脏受损,进而影响心脏交感神经和迷走神经而出现HRV降低。
综上所述,合并周围神经病变2型糖尿病患者中医证型与心率变异性存在一定的相关性,在2型糖尿病诊治过程中应密切注意心率变异性的变化,及早干预和预防糖尿病周围神经病变的发生与发展。本研究结果可为改善糖尿病患者临床预后提供一定的参考依据。

