螺旋CT血管造影和颈部血管超声对急性脑梗死患者颈动脉系统检查的影响
任宇虹
(绵阳市中心医院超声医学科 四川 绵阳 621000)
急性脑梗死具有发病率高、致残率高和致死率高等特点,对患者的危害极大[1]。急性脑梗死患者常见的临床表现为瘫痪、感觉异常及语言障碍,有时还可能出现痴呆,常在安静、休息时发作。根据相关的临床研究证实,脑梗死发生的主要原因是颈动脉粥样硬化,因此在对急性脑梗死患者进行病情评估的过程中需要对患者颈动脉狭窄程度和斑块的位置进行判断,才能够帮助临床医师为患者选择针对性的治疗方案,并提高预后效果[2]。数字减影血管造影技术检查是诊断颈动脉狭窄的金标准,但在检查过程中会造成一定的创伤,加之检查费用较高,操作技术较为复杂,故不易在临床广泛推广[3]。随着超声技术的不断提升,颈部血管超声检查和螺旋CT血管造影检查在脑部疾病的诊断中被广泛应用,能够有效判断患者的病情,且检查费用较低,患者易于接受,操作也相对简单[4]。本研究旨在探讨螺旋CT血管造影和颈部血管超声在急性脑梗死患者颈动脉系统检查中的应用价值。
1 资料与方法
1.1 一般资料
回顾性分析绵阳市中心医院2019年6月—2020年6 月收治的急性脑梗死患者77例的病历资料,所有患者均先后行数字减影血管造影检查、颈部血管超声检查和螺旋CT血管造影检查。所选患者中男46例,女31例;年龄45~71岁,平均年龄(58.0±8.8)岁;原发性高血压18例,血脂异常20例,糖尿病25例,颈椎病8例,冠心病6例。科室护理人员的年龄为19~28岁,平均(23.5±2.9)岁。
纳入标准:①患者经数字减影血管造影检查确诊为脑梗死;②患者对本次研究知情并签署知情同意书;③ 患者无合并其他严重心脑血管疾病。排除标准:①存在心、肝、肾功能不全的患者以及患有严重性疾病的患者;②不同意本次研究的患者;③合并其他严重心脑血管疾病的患者。
1.2 方法
数字减影血管造影(digital subtraction angiography,DSA)检查:患者在入院后先行DSA检查,血管造影剂为Philips-Allura Xper-FD20。在检查时,嘱患者取平卧位,充分显露双侧腹股沟区,采用局部麻醉。麻醉满意后注射碘佛醇造影剂,对患者的颈总动脉、颈内动脉、动脉分叉处以及锁骨下动脉和双侧椎动脉的管腔狭窄、斑块和闭塞的情况进行检查。通过横切和纵切影像相结合的方式进行评估。在横切面观察斑块的位置,在纵切面测量颈动脉直径。将凸阵探头和线阵探头相结合,用凸阵探头观察斑块的细微结构,线阵探头观察患者狭窄的部位和远端。对患者的内中膜进行测量:颈总动脉纵切面分叉下方1.0~1.5 cm处,颈动脉球部;对患者的管径进行测量:颈总动脉管径,在纵切面分叉下方的1.0~1.5 cm处,球部管径则是颈内动脉起始段的最宽处,颈内动脉管径则在球部的下方,椎动脉管径则为V2段。
螺旋CT造影检查:参数设置如下,管电压为120 kV,管电流为80 mA,层厚为2 mm,螺距为1.5 mm,层间距为1 mm,扫描时间为5 s。在检查的过程中,患者取平卧位,充分显露颈部,并固定好头部。经肘静脉注射造影剂,剂量为80 mL,注射速率为3~4 mL/s。在操作过程中,分别对患者的颈总动脉、颈内动脉、锁骨下动脉、双侧椎动脉以及动脉分叉处来进行扫描,并将观察的结果上传到工作站来进行后续的处理,再使用数字减影医学软件将患者的血管进行分离,最终对患者管腔狭窄情况、斑块以及闭塞情况进行判断。
颈部血管超声检查:使用型号为Philips-HD11的彩色多普勒诊断仪,探头频率设置为(8~12)MHz,在检查的过程中,患者取平卧位,充分显露颈部,并固定好头部。颈部均匀涂抹耦合剂后,在超声探头下观察患者的颈总动脉、动脉分叉处以及颈内动脉等部位的管腔狭窄程度和斑块情况。由2名经验丰富的主治医师分别对数字减影血管造影检查、颈部血管超声检查和螺旋CT血管造影检查所获得的图像进行分析,意见不统一时协商并达成一致。
1.3 观察指标
以数字减影血管造影检查结果为金标准,评估螺旋CT血管成像、颈部血管超声对急性脑梗死的诊断价值。正常成人的颈动脉直径为5.0~7.5 mm。颈动脉硬化狭窄的分级标准为:狭窄率在29%及以下时为轻度狭窄;狭窄率在30%~<70%时为中度狭窄;狭窄率在70%~<100%时为重度狭窄;狭窄率为100%时为闭塞。统计颈动脉狭窄发生情况。比较不同检查方法对颈动脉狭窄情况、斑块情况的检出率。
1.4 统计学方法
采用SPSS 21.0统计软件对数据进行分析。符合正态分布的计量资料采用均数±标准差()表示,组间比较行t检验;计数资料采用频数(n)、百分率(%)表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 数字减影血管造影对颈动脉硬化狭窄的检查结果
根据颈动脉硬化狭窄的分级标准,数字减影血管造影显示有15例患者的颈动脉直径在3.55~5.33 mm,属于轻度狭窄;有41例患者颈动脉直径在3.00~4.50 mm,属于中度狭窄;有21例患者颈动脉直径在0.75~1.13 mm,属于重度狭窄。
2.2 不同检查方法对颈动脉狭窄情况的检出率比较
螺旋CT造影对颈动脉狭窄情况的检出率(72.73%)略高于颈部血管超声检查对颈动脉狭窄情况的检出率(62.34%),但差异无统计学意义(P>0.05),见表1。
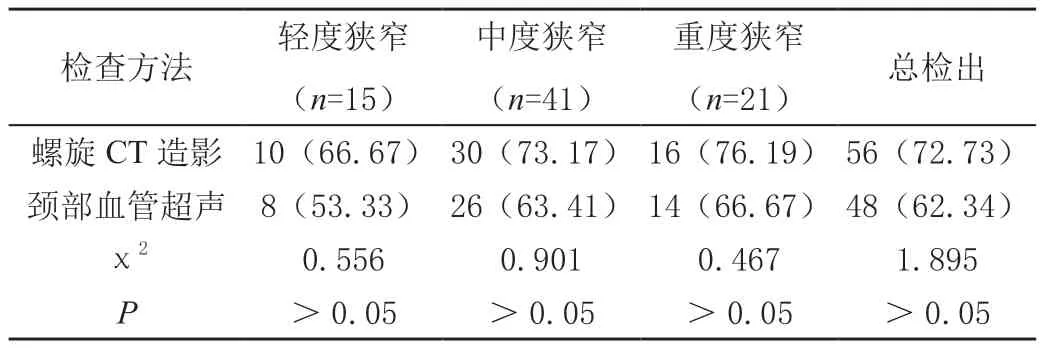
表1 不同检查方法对颈动脉狭窄情况的检出率比较[n(%)]
2.3 不同检查方法对颈动脉斑块的检出率比较
数字减影血管造影显示有22例患者存在颈动脉斑块。经螺旋CT血管造影检查检出颈动脉斑块18例,检出率为81.82%;经颈部血管超声检查检出颈动脉斑块10例,检出率为45.45%。螺旋CT血管造影对颈动脉斑块的检出率较颈部血管超声检查高,差异有统计学意义(χ2=6.286,P<0.05)。
3 讨论
随着我国进入老龄化社会,急性脑血管病的发病率呈现持续上升趋势,且患者呈年轻化的发展趋势。急性脑梗死是因脑组织的血液供应突然中断之后导致脑组织坏死,继而导致局灶性急性脑供血不足所致,若不及时干预会对患者的身心健康甚至生命安全造成严重的威胁[4]。除此之外有异物沿血液循环进入脑动脉或者是供应脑部血液循环的颈部动脉也会导致急性脑梗死[5]。急性脑梗死起病会在数小时或者是1~2 d内达到高峰。急性脑梗死患者的临床表现包括头疼、眩晕、耳鸣等,病情严重的患者会在很短的时间内发展为昏迷不醒的状态[6]。当颈动脉出现轻度狭窄时,机体往往会通过扩张远端血管、侧支循环等自身调节来避免脑组织血流量出现明显降低,但随着末梢灌注压的不断下降及狭窄程度的不断发展,最终会发展为脑梗死[7-8]。急性脑梗死在发生后,患者的神经元会受到不同程度的损伤,但其损伤机制相对复杂,临床治疗旨在迅速帮助患者重新建立脑血液循环,以积极缓解神经元损伤程度,进一步减少梗死面积,从而不断改善患者预后[9-10]。但是患者在治疗后往往会遗留一定的后遗症,严重影响患者的生活质量。因此,及时、准确、快速地评估急性脑梗死患者的颈动脉狭窄情况,对疾病的治疗及预后非常重要[11]。
在临床上通常以数字减影血管造影技术检查作为诊断颈动脉狭窄的金标准。但该种检查方式具有一定的创伤性,且检查费用较高,操作亦较为复杂,患者的接受度往往较差[12]。近年来,随着颈部血管超声检查和螺旋CT血管造影检查的广泛应用,提高了急性脑梗死的诊断准确性,能更好地为患者治疗方案的制定和预后效果的改善提供参考[13]。颈部血管超声检查是通过对患者颈部血管中的血流状态进行动态观察,来判断患者管腔狭窄、斑块以及闭塞的具体情况的一种操作方法,具有操作相对简单、对患者无创、检查费用比较低等特点。但是对于重度狭窄或者闭塞的现象,采用颈部血管超声检查就需要经验丰富的专家,才能够准确判断患者颈动脉的狭窄程度[14]。螺旋CT血管造影检查主要是通过三维图像来对患者的血管情况进行重构,具有图像分辨率高、直观性强、对患者无创、并发症少等特点,能够全面、清晰地对患者的血管结构特征进行显示。但该种检查方式对检查者的操作技巧要求较高,且造影剂具有一定的辐射性。螺旋CT血管造影检查是利用造影剂浓度和增强的血流、血管壁之间的差异,获得患者血管管腔内壁表面的仿真重建图像,能够对狭窄血管内的形态进行充分显示,并将血管中的血栓、钙化斑块等立体化。相关研究指出,螺旋CT血管造影检查对患者颅内的血管狭窄以及血管闭塞的敏感度高达100%,阳性预测值高达94%,这一结果与脑血管造影的结果基本一致[15]。螺旋CT血管造影检查在检测基底动脉的狭窄程度上要优于颈部血管超声检查,特别是对于基底动脉出现阻塞的情况,螺旋CT血管造影检查和颈部血管超声检查联合检测能够进一步提高诊断敏感性和特异性[16]。但是考虑临床实际操作,采用螺旋CT血管造影的操作更为方便,检查费用也更低,也更容易被患者所接受。有研究结果表明,颈部血管超声检查和螺旋CT血管造影检查检测斑块引起的颈动脉狭窄的一致率较高,但螺旋CT血管造影检查对颈动脉狭窄程度的诊断准确性要高于颈部血管超声检查。
本研究发现,根据颈动脉硬化狭窄的分级标准,数字减影血管造影显示有15例患者的颈动脉直径在3.55~5.33 mm,属于轻度狭窄;有41例患者颈动脉直径在3.00~4.50 mm,属于中度狭窄;有21例患者颈动脉直径在0.75~1.13 mm,属于重度狭窄。螺旋CT造影对颈动脉狭窄情况的检出率(72.73%)略高于颈部血管超声检查对颈动脉狭窄情况的检出率(62.34%),但差异无统计学意义(P>0.05)。螺旋CT血管造影对颈动脉斑块的检出率较颈部血管超声检查高,差异有统计学意义(χ2=6.286,P<0.05)。
综上所述,在对急性脑梗死患者进行颈动脉系统的检查中,与颈部血管超声相比,采用螺旋CT血管造影对颈动脉狭窄和斑块的检查效果更好。

