盆底超声测量前腔室结构参数及静、动态MRI 在初产妇产后压力性尿失禁诊断及防治中的应用观察
马春燕,魏 珊,符叶柳
(中南大学湘雅医学院附属海口医院超声医学科,海南 海口 570208)
压力性尿失禁(Stress urinary incontinence,SUI)是指当腹部压力突然增加(例如咳嗽、大笑、打喷嚏、剧烈运动等)时由于排尿失控而出现的非自主性尿液流出,属于盆底功能障碍性疾病,临床多见于孕产后妇女以及绝经后老年女性,长期的尿失禁对女性身心健康、生活质量产生严重不良影响[1-3]。现有的研究尚未揭示SUI 的具体发病机制,但业界普遍认为经阴道分娩、产伤等所导致的膀胱颈损伤、肛提肌损伤、尿道支持结构损伤或因雌激素分泌不足所导致的尿道周围韧带功能受损、尿道括约肌张力降低等是导致SUI 发病的主要原因[4-5]。目前治疗SUI 的方法种类繁多,短期效果尚可,但是远期疗效均不佳,有学者指出导致这种情况原因主要包括针对患者的治疗方法选择不当以及没有进行全面有效的尿道功能评估[6]。以往临床常通过临床表现、盆底肌肌力测试、X 线、CT 等进行SUI 分析及诊断,但这些检查方法均存在不同程度的局限性。随着超声和影像学检测技术的不断发展,彩色多普勒超声和MRI 被广泛应用于临床各种检测,彩色多普勒超声具有无辐射、操作便捷、成像较好,价格低廉等优点,MRI 具有较高的软组织分辨率,可实现多参数、多平面成像[7-8]。本研究运用盆底超声测量前腔室结构参数和动、静态MRI 检测初产妇产后SUI,判断其在诊断和防治SUI 方面的价值。
1 资料与方法
1.1 研究对象
选取2020 年1—12 月在本院产科进行经阴道分娩并在产后42 d 回院接受复查的初产妇100 例作为研究对象。根据是否符合国际控尿学会(ICS)中SUI 诊断标准[9]分为对照组和SUI 组,对照组54 例,年龄24~37 岁,平均(29.12±4.41)岁,SUI 组46 例,年龄22~36 岁,平均(28.57±4.38)岁。本研究经过医院伦理委员会审核并通过,所有参与者均参与知情同意书。
1.2 纳入、排除标准
SUI 组纳入标准:①年龄≥18 周岁;②腹部压力突然增加(例如咳嗽、大笑、打喷嚏、剧烈运动等)时出现非自主性尿液流出症状;③膀胱抬举试验、棉签试验阳性;④尿动力学检测诊断为SUI;排除标准:①既往有盆腔手术史或盆腔占位性病变;②既往有慢性心脑血管及代谢性疾病史;③患者对密闭空间恐惧或患有其他MRI 检查禁忌症;④患有膀胱过度活动症、神经源性膀胱、低顺应性膀胱、急迫性尿失禁等疾病。
对照组纳入标准:①年龄≥18 周岁;②腹压突然增加时无不自主漏尿症状,无盆腔器官脱垂,无便秘等症状;排除标准:①既往有盆腔手术史或盆腔占位性病变;②既往有高血压、冠心病、糖尿病等慢性病史;③患者对密闭空间恐惧或患有其他MRI 检查禁忌症。
1.3 检查方法
受试者在进行MRI 和超声检查前1 h 将膀胱排空,在检查前0.5 h 饮水约200~300 mL,使膀胱保持适当充盈度,取仰卧位,双腿垫软垫,屈膝并尽可能外翻,保持膀胱截石位。
MRI 检查方法:采用Philips Ingenia 3.0T MRI扫描设备进行MRI 检查,线圈采用32 通道相控阵体线圈。进行动态检查时嘱被检者进行 “缩肛-放松-力排”动作,即Valsalva 动作,并重复2~3 次,确保能够得到满意的动态MRI 影像。扫描序列及设备参数设置:静态MRI 成像应用快速自旋回波(TSE)序列T2WI 完成,设置TR 4 000 ms,TE 100 ms,FOV 280 mm×280 mm,矩阵320×256,层厚3.0 mm,层间距0.4 mm,激励次数(NEX)为2 次,选取冠状面、矢状面、横断面3 个不同平面进行成像;采用单次激发快速自旋回波(SSTSE)序列进行力排期成像,TR 4 177 ms,TE 5.5 ms,FOV 280 mm×280 mm,矩阵为260×251,层厚5.0 mm,层间距0.5 mm,NEX 为2次,选取冠状面、矢状面、横断面3 个不同平面进行成像;采用平衡式快速场回波(B-FFE)序列进行动态MRI 成像,TR 5.3 ms,TE 2.6 ms,FOV 300 mm×300 mm,翻转角为90°,矩阵200×199,层厚6.0 mm,层间距0.6 mm,NEX 为1 次,选取矢状面进行成像。
静态MRI 影像检测肛提肌裂隙面积(LHA):即耻骨联合下缘层面和双侧肛提肌内缘所围成的面积,是盆膈裂空关闭能力的体现;H 线:即肛直肠连接处至耻骨联合下部后缘,是肛提肌纵向拉紧盆腔器官能力的体现;M 线:即耻骨尾骨线(PCL)至肛直肠连接处的距离,是盆腔器官进行头尾方向移动程度的体现;B-PCL:即膀胱颈至PCL 的距离,是膀胱颈位置的体现;U-PCL:即宫颈至PCL 的距离,是宫颈位置的体现;膀胱尿道后角(RVA):即尿道近端长轴与膀胱后壁的夹角,是膀胱颈闭合完整度的体现[10];尿道前倾角(AUA):即尿道垂线与长轴的夹角,是尿道活动性的体现;提肛板角(LPA):即水平线与肛提肌板夹角,是肛提肌板对盆腔器官拉紧能力的体现;D 表示耻骨联合下缘至膀胱颈的距离,S 表示耻骨长轴中线至膀胱颈的距离,两者是尿道高度和位置的体现。动态MRI 影像评估受检者膀胱颈开放状态,即是否存在膀胱漏斗。若膀胱颈开放时影像学表现为膀胱、尿道连接处关闭不完全,膀胱颈呈现漏斗形状,是尿道内口闭合能力差的体现,也是尿道括约肌功能低下的间接体现[11](图1)。
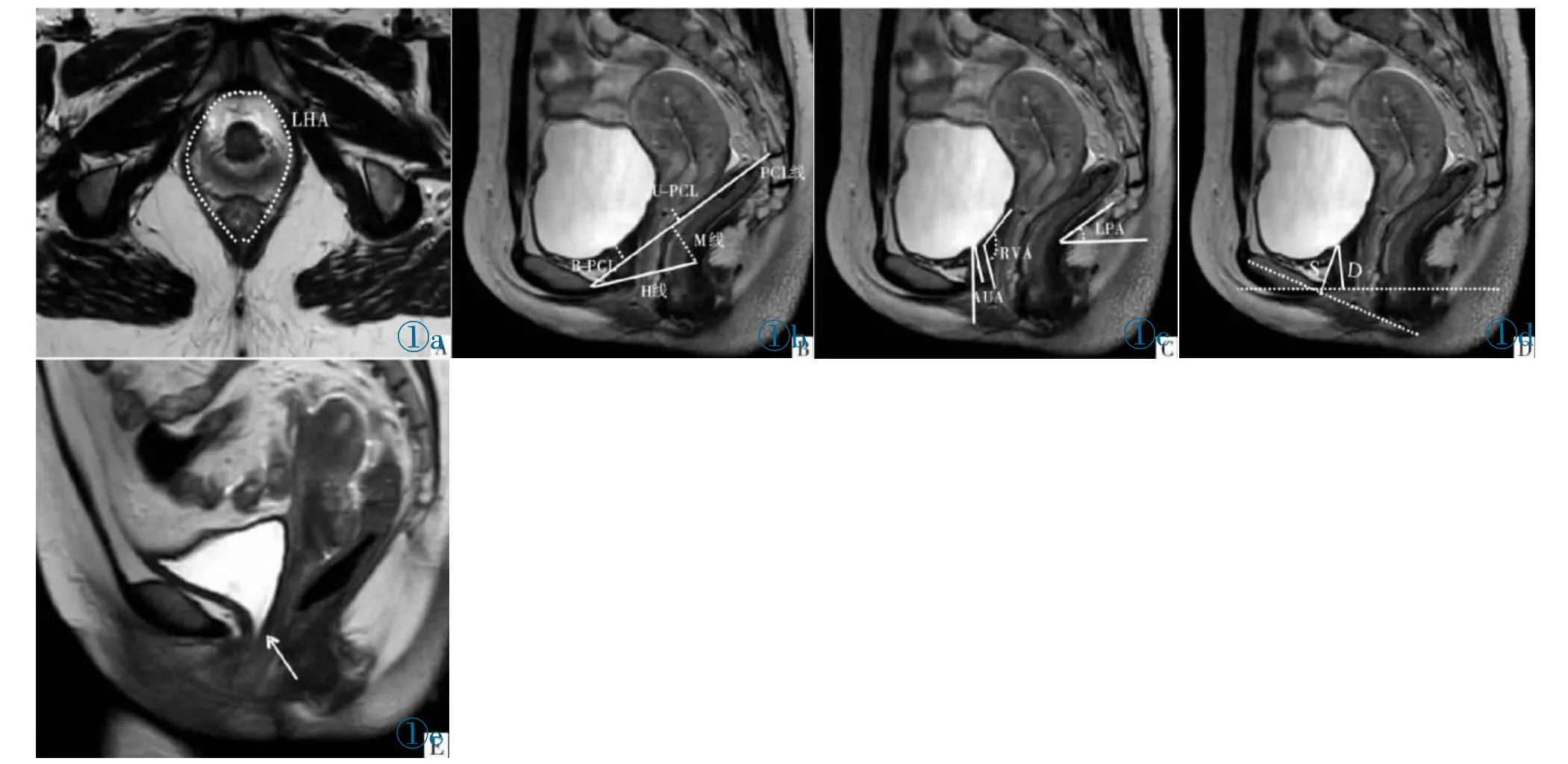
图1 MRI 检测。图1a:盆腔横断面T2WI;图1b:盆腔正中矢状面T2WI;图1c:盆腔正中矢状面T2WI;图1d:盆腔正中矢状面T2WI;图1e:盆腔矢状面SSTSE,尿道近端开口关闭不完全,膀胱颈可见漏斗样改变。Figure 1.MRI detection.Figure 1a: Axial view of the pelvic cavity on T2WI.Figure 1b: The median sagittal plane of the pelvic cavity on T2WI.Figure 1c: The median sagittal plane of the pelvic cavity on T2WI.Figure 1d: The median sagittal plane of the pelvic cavity on T2WI.Figure 1e:In the sagittal plane of the pelvis on SSTSE,the proximal urethra opening is not completely closed,and the bladder neck shows funnel-like changes.
超声检查:采用美国GE Volusion E8 和中国mindray Resonate 8 EXP 彩色多普勒超声诊断仪,设置探头频率为3~8 MHz,扫描角度为70°,容积扫描角度为85°。探头放置于尿道口和阴道口之间,在正中矢状切面,将耻骨联合后下缘水平线作为参考线,检测逼尿肌厚度(BDT):即在排空膀胱的情况下,从近膀胱中线位置,测量膀胱内缘至外缘的厚度;尿道倾斜角(UTA):以人体纵轴作为参考线,近端尿道与人体纵轴的夹角;膀胱颈移动度(BND):即膀胱颈与耻骨联合后下缘水平线的垂直距离在静息状态时和最大Valsalva 动作时的差值;尿道内口是否存在漏斗:即尿道内口在最大Valsalva 动作时是否呈漏斗样改变;尿道旋转角(URA):即静息状态和最大Valsalva 动作时尿道倾斜角的差值,是膀胱颈活动度的体现(图2)。
膀胱膨出分级:①轻度膨出:膀胱膨出最远处的位置在耻骨联合下缘≤1 cm;②中度膨出:膀胱膨出最远处位于耻骨联合下缘>1~2 cm;③重度膨出:膀胱膨出最远处位于耻骨联合下缘>2 cm。
1.4 统计学方法

图2a 静息状态,B-PCL 为28.6 mm,RVA 为128°,UTA 为32°。图2b Valsalva 时,B-PCL 为20.5 mm,RVA 为123°,UTA 为18°,BND 为8.1 mm,URA 为14。图2c B-PCL 为18.9 mm,U-PCL 为28.8 mm。图2d Valsalva 动作时RVA 为121.7°。图2e Valsalva 动作时膀胱颈与耻骨联合后下缘水平线的垂直距离为12.8 mm,提示中度膨出。Figure 2 a.At rest,B-PCL is 28.6 mm,RVA is 128°,and the UTA is 32°.Figure 2b.During Valsalva,B-PCL is 20.5 mm,RVA is 123°,the UTA is 18°,BND is 8.1 mm,and the URA is 14.Figure 2c.The B-PCL is 18.9 mm,and the U-PCL is 28.8 mm.Figure 2d.The RVA is 121.7° during Valsalva movement.Figure 2e.It shows the horizontal line of the bladder neck and the posterior lower edge of the pubic symphysis in the maximum Valsalva movement.The vertical distance is 12.8 mm,suggesting moderate bulging.
数据采用SPSS 21 统计软件进行分析。所有数据均进行正态性分布检验,计量资料用表示,两组间比较采用独立样本t 检验。计数资料用率或例数表示,两组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组间一般资料比较
SUI 组和对照组间年龄、产后时间差异均无统计学意义(P>0.05),两组具有可比性。
2.2 两组静态时MRI 检测盆底各指标比较
静态MRI 检测发现SUI 组LHA、RVA 水平明显高于对照组,而B-PCL、D、S 水平明显低于对照组(P<0.05)(表1)。
表1 两组静态时MRI 检测盆底各指标比较()
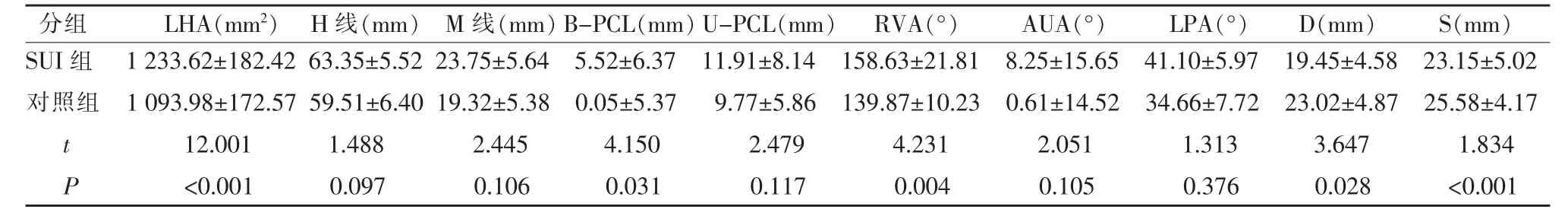
表1 两组静态时MRI 检测盆底各指标比较()
2.3 两组静态时超声检测前腔室结构各参数比较
静态超声检测发现SUI 组UTA、RVA 水平均高于对照组,而B-PCL 水平低于对照组(P<0.05)(表2)。
表2 两组静态时超声检测前腔室结构各参数比较()
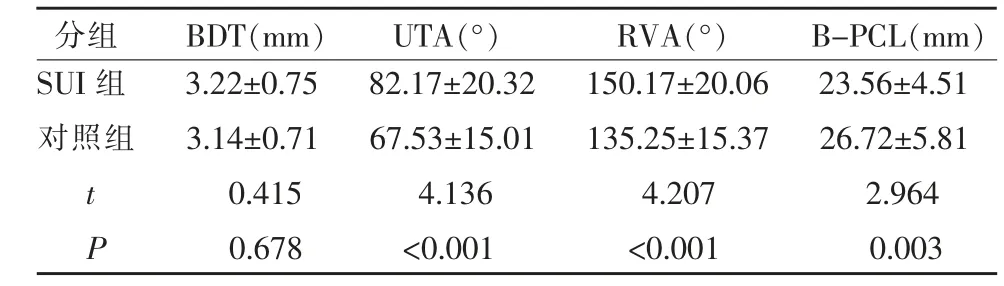
表2 两组静态时超声检测前腔室结构各参数比较()
2.4 两组动态时MRI 检测盆底各指标比较
动态(即最大Valsalva 动作时)MRI 检测发现SUI 组LHA、H 线、M 线、RVA、AUA、LPA 均高于对照组,而B-PCL、U-PCL、D、S 均低于对照组(P<0.05)(表3)。
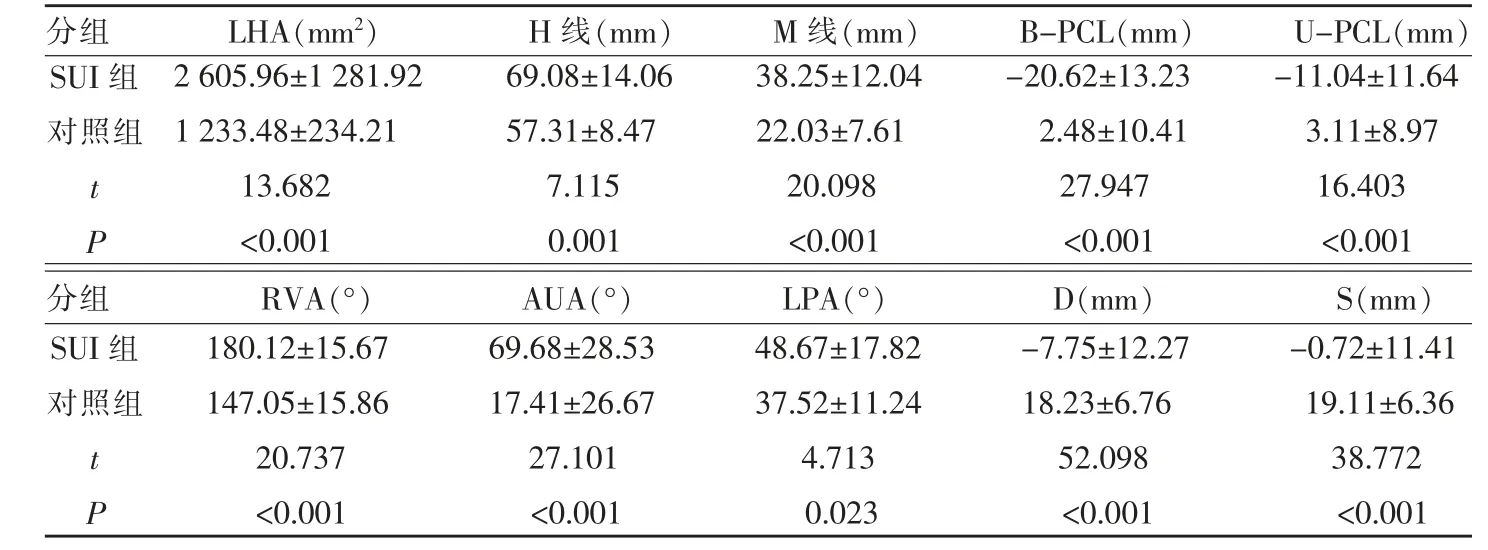
表3 两组动态时MRI 检测盆底各指标比较(±s)
2.5 两组动态时超声检测前腔室结构各参数比较
动态超声检测发现SUI 组BND、URA 水平均高于对照组,而D 水平低于对照组(P<0.05)(表4)。
表4 两组动态时超声检测前腔室结构各参数比较()

表4 两组动态时超声检测前腔室结构各参数比较()
2.6 两组动态时超声检测尿道内口漏斗形成情况比较
动态时超声检测尿道内口漏斗形成情况显示SUI 组尿道内口漏斗形成率(58.69%)和膀胱膨出率(73.91%)均高于对照组(27.78%、24.07%)(P<0.05)(表5)。

表5 两组动态时超声检测尿道内口漏斗形成情况比较
2.7 超声检测参数用于预测SUI 的价值分析
超声联合MRI 检测的ROC 曲线下面积(AUC)明显大于单独应用超声检测(P<0.05)(表6,图3)。
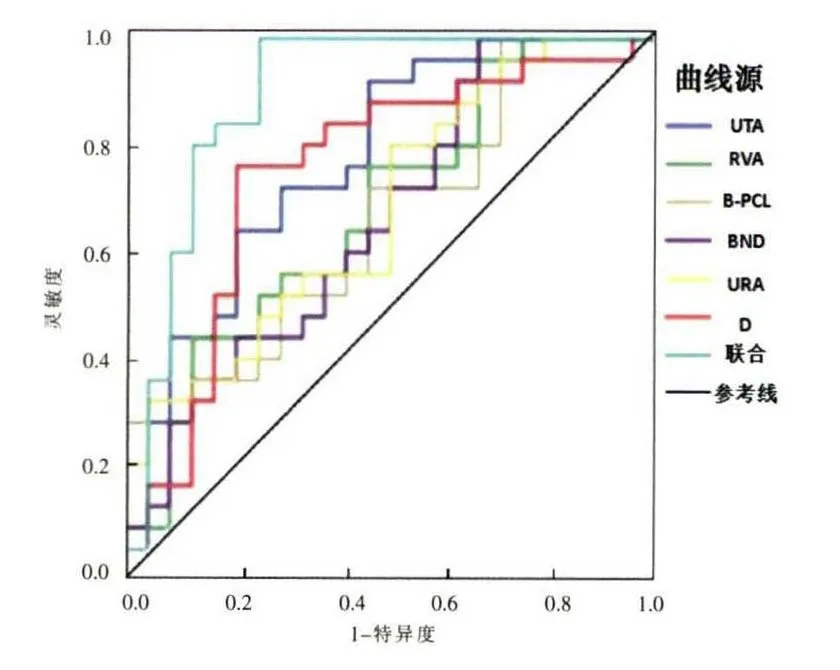
图3 超声检测参数用于预测SUI 的ROC 曲线。Figure 3.ROC curve of ultrasonic testing parameters used to predict SUI.
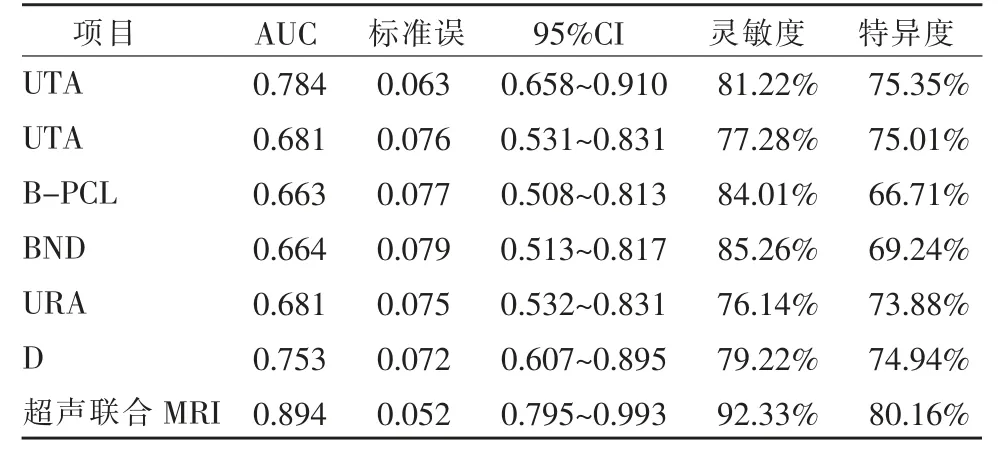
表6 超声检测参数用于预测SUI 的价值分析
3 讨论
调查研究显示[12],近年来SUI 发病率呈现逐年上升趋势,对患者的生活质量产生严重影响,产后属于女性的特殊生理时期,若此时能够得到早期诊断与治疗,则可以显著改善SUI 的临床症状,提高生活质量。随着医学研究的不断发展,盆底结构在解剖学上分为前盆腔、中盆腔、后盆腔,其中阴道前壁、膀胱、尿道组成前盆腔(即前腔室),阴道顶部、子宫组成中盆腔,阴道后壁、直肠组成后盆腔。正常女性的控尿系统在盆底肌群、尿道、膀胱、神经组织、结缔组织等的相互作用下共同完成,其中任何一个盆腔脏器位置及功能出现异常,都会影响女性控尿系统的功能状态。有关SUI 的发病机制理论众多,均以尿道周围支持结构出现异常变化为理论基础。从女性尿道解剖结构来看,女性尿道长度平均为4.0 cm,直径约为0.4 cm,位于耻骨后斜下方和阴道口之间,由外层横纹肌和内层平滑肌所覆盖尿道中上段的80%[13]。尿道黏膜在最内层部位,尿道的张力、闭合由黏膜层、黏膜下层和尿道扣余额及共同维持。尿道旁韧带、尿道周韧带、耻骨尿道韧带、肛提肌等尿道旁支持结构的存在对维持尿道的正常解剖位置、维持正常压力传导系统起到重要作用[14]。当功能尿道长度缩短,腹腔压力增高导致尿道高压波动范围变小,因此当腹压骤增时,患者可能出现SUI。目前有多重理论解释SUI 发病机制。一种学说认为女性怀孕期由于子宫增大,对下尿路产生巨大的压迫作用,引起下尿路发生解剖结构改变,并且女性在经阴道分娩过程中通常会在一定程度上损伤肛提肌、尿道周围韧带,也会引起尿道解剖结构发生位置变化[15]。尿道解剖位置发生偏移后,当腹压突然增加时,尿道头尾侧和腹背侧移动度明显增加,尿道呈现高活动性旋转下移,膀胱颈下移、尿道旋转角增大、尿道变短等[16-17],从而阻断了腹压传至尿道,导致尿道压力小于膀胱内压力,于是出现漏尿症状。一种理论认为女性怀孕期体内激素水平发生变化,从而影响尿道支持结构、尿道黏膜、尿道括约肌胶蛋白的合成,出现膀胱漏斗,导致尿道括约肌张力下降、人体控制排尿能力下降,出现漏尿表现[18-19]。临床既往通常采用内镜检查、尿动力学检查等诊断SUI,但由于内镜检查和尿动力学检查均为侵入性检查,患者接受度偏低,具有明显局限性。近年来随着超声和影像学的发展,超声和MRI 被广泛应用于SUI 诊断,能够直观观察尿道、膀胱等组织的形态、位置以及耻骨联合与膀胱颈的关系[20-21]。膀胱尿道后角位于矢状位,是尿道纵轴与膀胱底部之间的角度,SUI 患者的腹壁变得松弛,导致膀胱颈比正常位置低,此时如果出现腹压增大,则膀胱颈的位置也随之变化[22]。如果患者膀胱颈出现明显下移,膀胱尿道后角消失,此时如果出现腹压增大,可通过检测膀胱尿道后角来判断膀胱的生理性解剖结构、尿道下垂、尿道支持组织等是否发生异常。尿道倾斜角是在正中矢状位上,人体长轴与尿道纵轴的角度,也是临床评价尿道活动性的主要指标,其变化可以反映尿道支持结构的变化情况。尿道口主要是尿道平滑肌,近端为环形平滑肌与膀胱颈平滑肌相连,颈部较为肥厚,具有较强的收缩力,对于尿道内口的关闭具有重要意义。正常人储尿期的膀胱处于闭合状态,但SUI 患者储尿期的膀胱颈为漏斗状的开放状态,主要由于尿道括约肌闭合系统出现功能障碍从而导致近端尿道松弛,表现为漏斗样改变。
本研究通过观察MRI 和超声检查在SUI 初产妇产后动、静态时的前腔室和盆底的各项指标变化,发现SUI 组患者动态MRI 检查LHA、LPA、H 线、M线均高于对照组,静态时LHA、RVA 均高于对照组,B-PCL、D 均小于对照组,最大Valsalva 动作时超声检查BND、URA 水平高于对照组,D 值低于对照组,该结果表明SUI 患者的肛提肌、膀胱括约肌以及膀胱尿道支持结构存在受损情况;动态MRI 示BPCL、U-PCL、D、S 较对照组降低,AUA 增大,静态时超声示UTA、RVA 高于对照组,B-PCL 低于对照组,表明SUI 患者尿道轴发生旋转、尿道长度缩短且位置降低,因此尿道轴旋转下移且伴有极高的活动度[22];本研究发现SUI 组患者RVA 水平、尿道内口漏斗形成率高于对照组,RVA 和尿道内漏斗形成均表明膀胱颈状态异常,提示SUI 患者的膀胱、尿道连接处的闭合完整性不足[23]。这些结果均表明SUI 患者的尿道内口括约肌功能降低,患者控制尿液排出的能力下降。国外研究[24]表明肛提肌功能受损、膀胱颈位置下移、膀胱颈闭合完整性欠缺以及尿道长度缩短等与SUI 的发生密切相关,本次研究的结果也显示SUI 患者的肛提肌裂隙、膀胱颈位置、膀胱尿道后角以及尿道长度等发生改变,与上述结果一致。本研究进一步采用ROC 曲线分析了超声以及超声联合MRI 诊断SUI 的效能,结果显示超声联合MRI 诊断SUI 的效能明显高于单独检测,说明超声联合MRI诊断SUI 价值较高。
综上所述,初产妇产后SUI 患者的肛提肌功能下降、膀胱颈闭合完整性欠缺、尿道活动性升高、尿道内口括约肌功能降低、尿道膀胱漏斗发生率增加,是导致发生尿失禁的主要原因。临床可通过超声联合MRI 对患者进行检查与诊断,同时进行盆底康复训练,以预防或降低初产妇产后SUI 的发生、缓解其症状。适宜在临床推广使用。

