系统性功能康复训练用于股骨颈骨折髋关节置换术后患者的临床效果
于凯华,冯晓燕
(山东省烟台市招远市人民医院骨科,山东 烟台 265400)
股骨颈骨折好发于中老年群体,多由直接或间接暴力所致,可引起髋部疼痛、下肢活动受限等症状,降低患者日常活动能力,影响工作及生活[1-2]。髋关节置换术为当前治疗股骨颈骨折的重要手段,通过人工材料制成的关节替代病损关节,能够快速重建骨折部位解剖结构,促进髋关节功能恢复,以缓解活动受限等症状[3-4]。但该术式术中需将病损关节剥离,可对机体造成较大创伤,且出血量多,术后还需配合必要的康复训练,以缩短康复进程。目前,临床常规康复训练多指导患者进行肌力训练、踝泵运动等,能够在一定程度上帮助患者改善患肢功能,逐渐恢复正常活动能力[5]。但常规康复训练在训练系统性方面有所欠缺,仍有部分患者康复效果有限。系统性功能康复训练则是一种更为完善的康复训练方法,能够参照疾病及患者具体恢复情况制定个体化训练方案,通过循序渐进的科学化训练,有助于患肢功能更好恢复。鉴于此,本研究选取2020年1月—2022年1月我院收治的78例股骨颈骨折髋关节置换术后患者为对象,分析系统性功能康复训练的应用效果。报道如下。
1 资料与方法
1.1 一般资料
选取我院收治的78例股骨颈骨折髋关节置换术后患者,按随机数字表法分为两组,各39例。对照组男24例,女15例;年龄55~74岁,平均年龄(63.89±5.28)岁;骨折部位:22例左侧,17例右侧;骨折类型:15例头下型,13例基底型,11例经颈型;体质量指数(BMI)18~28 kg/m2,平均BMI(24.56±1.47)kg/m2。观察组男23例,女16例;年龄55~75岁,平均年龄(63.92±5.31)岁;骨折部位:20例左侧,19例右侧;骨折类型:17例头下型,12例基底型,10例经颈型;BMI 18~28 kg/m2,平均BMI(24.62±1.49)kg/m2。两组一般资料对比,差异无统计学意义(P>0.05)。本研究经我院医学伦理委员会审核通过。
1.2 入选标准
纳入标准:符合《成人股骨颈骨折诊治指南》[6]中股骨颈骨折诊断标准;均行髋关节置换术治疗;精神状态正常;对本研究知情且签署同意书。排除标准:存在肝肾功能衰竭;存在凝血功能异常;存在感染性疾病;存在心肺功能欠佳;合并恶性肿瘤。
1.3 方法
对照组予以常规康复训练。做好健康宣教、换药及用药指导,并开展肌力训练、踝泵运动等,术后3 d患者可离床在助行器下辅助行走,若出现明显不适则需及时反馈医师针对性处理。
观察组予以系统性功能康复训练。(1)干预前先向患者讲解系统性康复训练的意义及重要性,并依据髋关节置换术后特点及患者恢复情况制定康复训练计划,且加强训练督促;(2)术后第1天:指导患者开展踝关节屈伸活动、股四头肌等长收缩训练,每组训练40次,每日3组;(3)术后第2天:开展直腿抬高练习、踝关节屈伸运动及膝关节屈曲运动,每组10次,每日3组;(4)术后第3~4天:指导患者坐在床边,行膝关节屈曲运动,屈髋<90°,每日训练不超过30 min。(5)术后第5~7天:指导患者双手扶床进行站立后伸与外展锻炼,每日训练不超过30 min;(6)术后第2周:指导患者拄拐或用助行器辅助练习行走,每次行走30步以上,每日3次;(7)出院后指导:叮嘱患者出院后坚持下地行走,每次行走60步以上,每日3次,且术后3个月内禁止交叉双腿、弯腰、蹲便等动作,避免髋关节脱位。
两组均于术后3个月进行评价。
1.4 观察指标
(1)髋关节功能:于术前及术后3个月,以Harris髋关节功能评分评估,量表包含关节功能、畸形、疼痛程度和关节活动度,共100分,得分越高表明髋关节功能恢复越好。
(2)疼痛程度:于术后1 d、14 d及术后3个月,以视觉模拟评分法(VAS)评价,分值0~10分,由患者自行判断,得分越低表明疼痛越轻。
(3)日常生活能力:于术前及术后3个月,以Bathel指数评定量表(BI)评价,包括进食、洗澡等方面,总分100分,得分越高表明日常生活能力越好。
(4)并发症:记录关节僵硬、下肢深静脉血栓形成、压力性溃疡等的发生情况。
1.5 统计方法
采用SPSS 22.0统计学软件进行数据分析,计数资料以[n(%)]表示,用χ2检验;计量资料以(±s)表示,用t检验;P<0.05为差异有统计学意义。
2 结 果
2.1 髋关节功能组间比较
两组术前各项Harris髋关节功能评分相比,组间差异无统计学意义(P>0.05);观察组术后3个月Harris髋关节功能评分中关节功能、畸形、疼痛程度、关节活动度评分及总分均高于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 两组Harris髋关节功能评分对比[(±s),分]
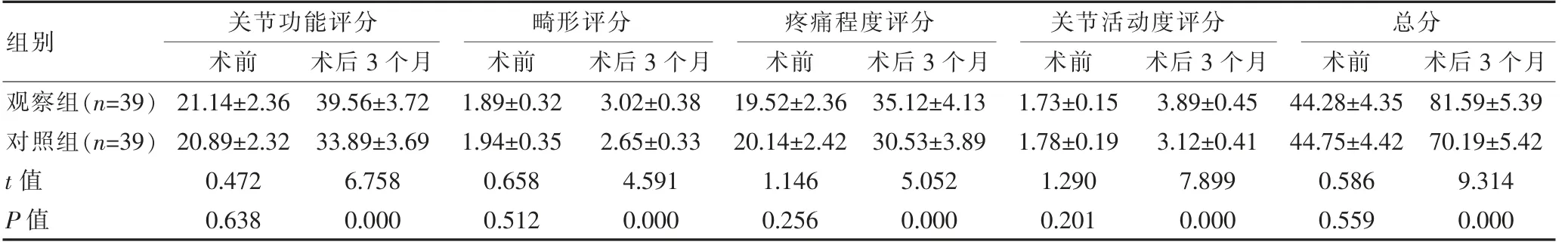
表1 两组Harris髋关节功能评分对比[(±s),分]
组别观察组(n=39)对照组(n=39)t值P值关节功能评分术前术后3个月21.14±2.36 20.89±2.32 0.472 0.638 39.56±3.72 33.89±3.69 6.758 0.000畸形评分术前 术后3个月疼痛程度评分术前 术后3个月关节活动度评分术前 术后3个月1.89±0.32 1.94±0.35 0.658 0.512 3.02±0.38 2.65±0.33 4.591 0.000 19.52±2.36 20.14±2.42 1.146 0.256 35.12±4.13 30.53±3.89 5.052 0.000 1.73±0.15 1.78±0.19 1.290 0.201 3.89±0.45 3.12±0.41 7.899 0.000总分术前 术后3个月44.28±4.35 44.75±4.42 0.586 0.559 81.59±5.39 70.19±5.42 9.314 0.000
2.2 疼痛程度及日常生活能力组间比较
两组术后1 d的VAS评分相比,差异无统计学意义(P>0.05);两组术前BI评分相比,差异无统计学意义(P>0.05);观察组术后14 d、术后3个月VAS评分均低于对照组,术后3个月BI评分高于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组VAS、BI评分对比[(±s),分]
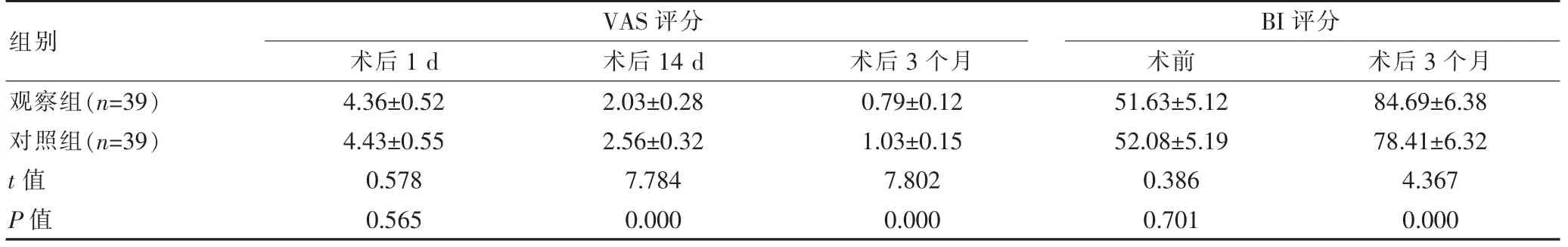
表2 两组VAS、BI评分对比[(±s),分]
组别观察组(n=39)对照组(n=39)t值P值VAS评分术后1 d 术后14 d 术后3个月4.36±0.52 4.43±0.55 0.578 0.565 2.03±0.28 2.56±0.32 7.784 0.000 0.79±0.12 1.03±0.15 7.802 0.000 BI评分术前 术后3个月51.63±5.12 52.08±5.19 0.386 0.701 84.69±6.38 78.41±6.32 4.367 0.000
2.3 并发症组间比较
对照组发生关节僵硬2例,下肢深静脉血栓形成5例,压力性溃疡1例,并发症发生率为20.51%(8/39);观察组发生关节僵硬1例,下肢深静脉血栓形成1例,并发症发生率为5.13%(2/39)。观察组并发症发生率低于对照组,差异有统计学意义(χ2=4.129,P=0.042)。
3 讨 论
股骨颈骨折病因复杂,临床认为该病多发于中老年群体,该类群体常伴有不同程度骨质疏松,使得骨量流失、骨脆性增加,此状态下一旦受到直接或间接暴力冲击,则可引起骨折发生[7-8]。而股骨颈骨折发生后可严重限制患者下肢活动功能,并伴有强烈髋部疼痛感,还需及时开展治疗,避免影响工作及生活。目前,该病治疗多采用手术方法,对于骨骼质量较好的患者可行切开复位内固定治疗,以尽可能保留股骨头,达到骨性愈合。但对于骨骼质量偏差的患者还需首选髋关节置换术治疗,直接以人工关节替换病损关节,实现关节功能的快速重建。而手术效果不仅取决于术中操作,术后的功能康复也尤为重要,配合科学化的康复方案,有助于促进关节功能恢复,并降低并发症发生风险。
常规康复训练多按照骨折术后常规流程指导患者进行相应训练,能起到一定康复效果,但整体康复过程中缺乏一定的针对性、连续性及规范性,导致髋关节功能恢复效果欠佳。同时,常规康复训练主要依靠家属督促开展,易受患者、家属等主观能动性影响,一旦未能坚持运动,可导致血液凝滞,诱发关节僵硬、下肢深静脉血栓形成等并发症,加重患者痛苦。本研究结果显示,观察组术后3个月Harris髋关节功能评分中关节功能、畸形、疼痛程度、关节活动度评分及总分均高于对照组;术后14 d、术后3个月VAS评分均低于对照组,术后3个月BI评分高于对照组,并发症发生率低于对照组(P<0.05),提示系统性功能康复训练在股骨颈骨折髋关节置换术后患者中应用效果显著,能够减轻术后疼痛,加快患者髋关节功能恢复,减少并发症发生,增强日常生活能力。分析原因为,系统性功能康复训练是一种更为科学化的训练方式,其能够依据疾病特点及患者自身情况,制定更加具有针对性、连续性及系统性的康复方案,使得患者可在不同时间点开展不同康复训练措施,有助于进一步提高训练效果,促进髋关节功能恢复。同时,系统性功能康复训练的过程更为循序渐进,训练强度由简至难,能逐渐放松患者肌肉,提高患者耐受能力,从而减轻患者对主动活动的恐惧[9-10]。在踝关节屈伸活动、股四头肌等长收缩训练等持续性锻炼过程中,可避免患者长期卧床,并加快患肢血液循环,避免血液长期处于粘滞状态,从而减少关节僵硬、下肢深静脉血栓形成等发生,提高术后生活质量。此外,系统性功能康复训练过程中,不仅有家属督促,前期还有医护人员督导,确保康复训练措施落实,进而进一步增强康复效果,促进关节功能恢复。
综上所述,系统性功能康复训练能够加快股骨颈骨折患者术后髋关节功能恢复,减轻术后肢体疼痛,减少并发症发生,改善日常生活能力。

