针灸治疗改善帕金森病患者睡眠情况的Meta分析
傅 嘉,时 晶
(1北京中医药大学第一临床学院,北京100020;2北京中医药大学东直门医院脑病科三区,北京 100010)
帕金森病(Parkinson’s disease,PD)是一种常见的中老年人神经系统变性病,发病率高达万分之一以上,平均发病年龄多在60岁以上[1]。据估计,中国PD患者超过200万名。国内外研究均提示随着年龄的增长,PD发病率逐渐增加[2]。PD患者在疾病发生发展的过程中往往会出现抑郁、焦虑、睡眠障碍、排尿困难等一系列非运动症状。相比运动症状,这些非运动症状对患者的生活质量有着同样或者更严重的影响[3]。睡眠障碍是PD最常见的非运动症状之一,在PD患者中其发生率可达90%以上[4],主要包括失眠、日间过度嗜睡、与呼吸相关的睡眠障碍、快动眼睡眠行为障碍、不宁腿综合征等,这些都会对PD患者的生活质量造成一定影响[5]。在不同患者身上,PD睡眠障碍呈现出不同的表现形式以及不同的严重程度。现代医学多用非苯二氮卓类和苯二氮卓类药物治疗,但副作用、耐受性、依赖性、认知损害以及随着时间推移有效性的下降限制了其使用。针灸疗法具有治疗范围广、副作用少等优势。目前关于针灸治疗PD睡眠障碍已有一定临床研究,但未见到相关的系统评价。本文从循证医学角度,系统评价针灸治疗在改善PD睡眠情况方面的临床疗效,希望能够为针灸治疗的临床应用提供更客观、可靠的证据。
1 资料与方法
1.1 文献检索策略系统检索The Cochrane Library、PubMed、Embase、中国知网(CNKI)、中国生物医学文献(CBM)、万方(Wanfang)和维普(VIP)7个数据库,检索时间设定为数据库建库至2022年10月。通过主题词和自由词二者结合的方式在以上数据库进行检索。中文检索词包括:帕金森、PD、震颤麻痹、电针、头针、腹针、针灸、针刺、临床观察、随机、随机对照试验;英文检索词包括:Parkinson disease、Paralysis agitans、Acupuncture、Acupuncture treatment、Randomized controlled trial等。
1.2 纳入标准与排除标准纳入标准:(1)各个数据库公开发表的、可用于评价针灸改善PD患者睡眠情况的随机对照试验。(2)符合临床公认的PD诊断标准;睡眠障碍诊断标准不做限定。(3)试验组以针灸为主,单独应用或结合药物应用,其中结合药物应用的试验中,要保证对照组中应用相同药物。对照组可予PD相关药物治疗、常规西药治疗或假针刺治疗。(4)以临床总有效率、帕金森病睡眠量表(Parkinson’s disease sleep scale,PDSS)为主要结局指标。以匹茨堡睡眠质量指数量表(Pittsburgh sleep quality indexs,PSQI)、帕金森病统一评定量表(Unified parkinson disease rating scale,UPDRS)、帕金森病问卷39项(Parkinsons’s disease questionnaire, PDQ-39)及不良反应为次要结局指标。排除标准:(1)名家医案、个案报告、综述等描述性文献;(2)有关动物的实验研究;(3)重复文献;(4)对照组设置不合理;(5)缺乏主要结局指标的文献。
1.3 文献筛选和资料提取2位研究者分别对文献进行筛选、将数据提取,汇总在Excel表格,如果有不一致的地方,通过与对方进行讨论或者邀请第三方协商来解决问题。研究者通过阅读文献的标题、摘要和全文以了解其是否符合设定的纳排标准,并且据此筛选文献,再通过统一制定的资料提取表进行数据提取。从中获取的数据主要有第一作者、发表时间、样本量、研究对象的基线资料、干预措施、疗程及相关的结局指标。
1.4 纳入研究的偏倚风险评价偏移风险评估通过2位研究者参考Cochrane协作网系统评价手册(5.1.0版)独立完成。根据评估细则,对评价手册中所涉及的7个偏倚风险评估条目作出风险等级的评估,如“低风险”“高风险”或“风险不清楚”。如发生意见不一致,则通过讨论或交由第3位研究者处理。
1.5 统计学处理采用RevMan5.4软件对所得数据进行统计分析,以Q检验和I2确定各试验间的异质性,当I2<50%时,表明各试验间同质性好,选取固定效应模型;反之,I2≥50%时提示有异质性,选取随机效应模型,并进一步根据异质性的可能来源进行亚组分析。二分类变量选取相对危险度(Relative risk,RR),连续变量选取均数差(Mean difference,MD)表示效应值,同时采用95%置信区间(Confidence interval,CI),P<0.05表示差异有统计学意义。
2 结果
2.1 纳入文献的基本特征检索获得2 229篇文献,通过阅读标题、摘要及全文后,最终共纳入13篇随机对照试验,其中11篇中文文献,2篇英文文献,共涉及938例患者,见图1。9篇[8-13,16-18]文献报告了总有效率,9[1-3,10-11,13-15,18]篇文献报告了PDSS量表评分,3篇[10,12,17]文献报告了PSQI评分,5篇[6-7,10,15,17]文献报告了UPDRS评分,2篇[6,11]文献报告了PDQ-39评分,4篇[6,7-8,14]文献报告了服药后不良反应,见表1。

图1 文献筛选流程与结果
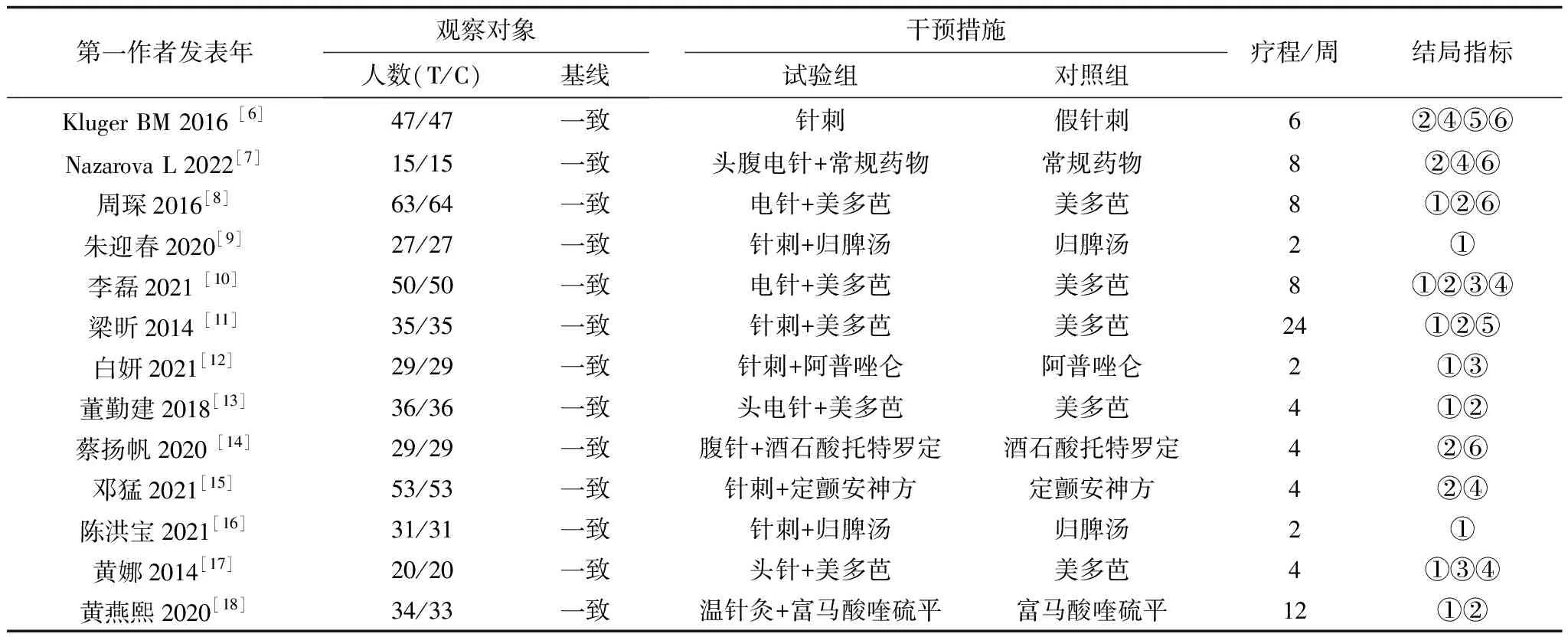
表1 纳入研究的基本特征
2.2 文献质量评价13项纳入的文献皆采取随机分组方式,其中5篇[8,10-11,15,18]文献使用随机数字表,2篇[12,17]文献采用“就诊先后顺序”,1篇[6]文献使用区组随机,1篇[7]文献使用硬币分组,余4篇[9,13-14,16]文献仅提及随机分组,未描述具体随机方法。3篇[6-7,18]文献提及盲法和分配隐藏。所有研究的结局指标均可提取。试验组和对照组性别、年龄、病程差异无统计学意义,见图2。
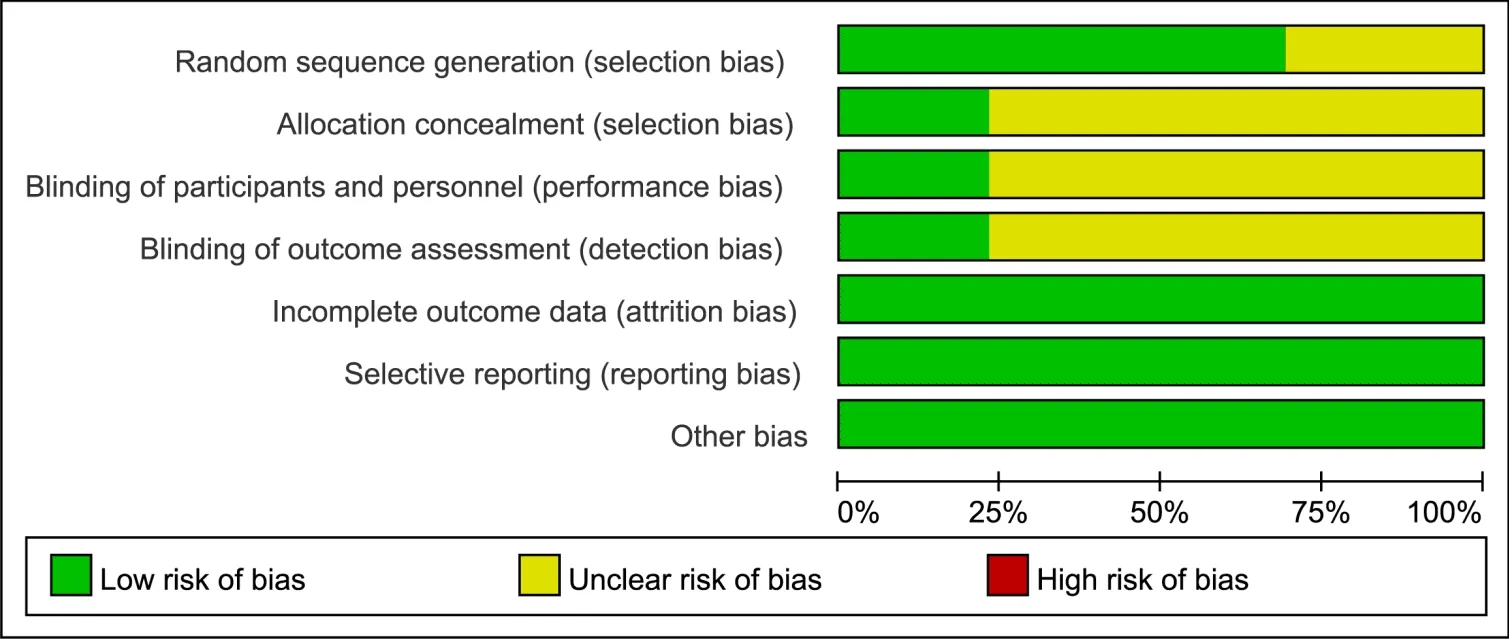
图2 偏倚风险分析
2.3 系统评价数据分析结果
2.3.1 临床总有效率 共有9项[8-13,16-18]研究报道了临床治疗总有效率。所得数据进行异质性检验,I2=46%,P=0.06,表明本研究同质性较高,选取固定效应模型,结果显示试验组临床总有效率高于对照组[RR=1.33,95%CI(1.22,1.44),P<0.000 01],见图3。

图3 临床总有效率的Meta分析森林图
2.3.2 对PDSS评分的影响 共有9项[1-3,10-11,13-15,18]研究报道了治疗前后的PDSS评分。所得数据进行异质性检验,I2=78%>50%,P<0.000 1,提示异质性较强,使用随机效应模型,结果显示,试验组在改善PD患者的睡眠情况方面优于对照组[MD=11.10,95%CI(7.51,14.68),P<0.000 01],见图4。

图4 PDSS评分的Meta分析森林图
按照治疗时间将9篇文献划分成2组进行亚组分析,其中8周以下组异质性高(I2=81%,P=0.001),采取随机效应模型,结果显示治疗8周以下,试验组在改善PD患者睡眠情况方面优于对照组[MD=7.59,95%CI(2.27,12.90),P<0.005];治疗8周及以上组同质性较好(I2=41%,P=0.15),结果提示针刺治疗8周及以上,试验组在改善PD患者睡眠情况方面优于对照组[MD=14.14,95%CI(10.46,17.82),P<0.000 01]。由于对8周以下组进行亚组分析后仍无法找到异质性来源,推测其可能与纳入研究者年龄,病程,病情严重程度分析有关。见图5。

图5 2组PDSS评分的亚组分析
2.3.3 对PSQI评分的影响 共有3项[10,12,17]研究报道了PSQI水平,经异质性检验提示3项研究间异质性高(I2=97%,P<0.000 01),采用随机效应模型,结果显示试验组在改善PD患者睡眠情况方面优于对照组[MD=4.21,95%CI(7.00,1.41),P=0.003],见图6。

图6 PSQI评分的Meta分析森林图
2.3.4 对UPDRS评分的影响 共有5项[6-7,10,15,17]研究报道了UPDRS评分,经异质性检验显示同质性较好(I2=0%,P=0.47),采用固定效应模型。结果提示试验组在改善患者PD相关症状方面优于对照组[MD=-5.45,95%CI(-6.46,-4.45),P<0.000 01],见图7。

图7 UPDRS评分的Meta分析森林图
2.3.5 对PDQ-39评分的影响 共2项[6,11]研究报道了PDQ-39评分,经检验同质性好[I2=20%,P=0.26],采用固定效应模型。结果显示试验组在改善PD患者生活质量方面优于对照组[MD=-5.27,95%CI(-8.90,-1.64),P=0.004],见图8。

图8 PDQ-39评分的Meta分析森林图
2.4 不良反应共4篇[6-8,14]文献报道了在研究过程中患者出现的不良反应,具体不良反应见表2。异质性检验显示同质性较好[I2=0%,P=0.41],使用固定效应模型。结果显示试验组与对照组不良反应差异无统计学意义[RR=0.53,95%CI(0.25,1.16),P=0.11],见图9。

表2 不良反应

图9 不良反应发生率的Meta分析森林图
2.5 发表偏倚分析对主要结局指标中的临床总有效率绘制漏斗图,如图10。结果显示临床总有效率数据点大致均匀分布在漏斗两侧,另有1个数据点散在漏斗外,不排除发表性偏倚的存在。

图10 临床总有效率的漏斗图
3 讨论
3.1 PD与睡眠障碍的关系睡眠障碍在PD中非常常见,可在PD病程的任何阶段出现。一方面,睡眠-觉醒的调节依赖于多个大脑区域和神经递质的功能。PD相关的大脑和神经递质功能损伤,特别是调节睡眠功能的神经递质如去甲肾上腺素、5-羟色胺、多巴胺、γ-氨基丁酸的损害,可直接影响睡眠-觉醒机制导致睡眠中断[19];另一方面,PD相关症状(如僵直、麻木、夜间翻身困难),多巴胺能药物的应用也可能导致PD患者出现睡眠障碍。在PD患者中,睡眠碎片化和浅层睡眠可能增加,睡眠的完整性也可能受到干扰[20]。且随着疾病的进展,其发病率及严重程度将不断增加[21]。
3.2 针灸与PD睡眠障碍的关系中医把PD睡眠障碍归属于不寐,病属虚实夹杂,包括肝肾阴虚、气血亏虚、痰瘀风动、阴阳两虚等证型,是一个慢性的致病过程[22]。针灸治疗以中医整体观、辩证观为指导,治病求本,补虚泻实,调和阴阳,改善患者体内血液循环,疏通人体营卫,整体调节患者的身体状况,纠正人体紊乱的生理功能,使其达到平衡状态。针灸具有抗氧化应激、抗凋零的功效,可以减少炎症因子的表达,促进脑源性神经营养因子的表达,保护黑质多巴胺神经元的缺失,以达到改善PD相关睡眠障碍的作用;还可以通过抑制交感神经兴奋,调节褪黑素释放来改善PD患者睡眠质量[23]。
3.3 针灸治疗PD睡眠障碍的疗效与安全性评价目前检索发现关于针灸改善PD睡眠情况的临床研究都是小样本研究,暂无多中心大样本研究。本研究综合近年来发表的关于针灸治疗改善PD患者睡眠情况的临床文献,从6个角度对所选取的13项RCTs研究进行了系统评价。临床总有效率、PDSS评分、PSQI评分、UPDRS评分、PDQ-39评分比较,差异具有统计学意义,提示针灸治疗可以显著改善PD患者的睡眠情况并改善患者生活质量。从临床安全性来看,仅4项[6-8,14]研究报道了不良反应,对比试验组与对照组,差异无统计学意义,提示针灸治疗不良反应少,安全性较好。
3.4 研究的局限性(1)仅3篇文献采用盲法并提及分配隐藏,余未提及具体施盲方法,分配隐藏均不清楚;(2)PD睡眠障碍需长期治疗,所纳入的研究缺乏病情长期的追踪随访;(3)干预方法多样包括电针、头针、腹针等,取穴穴位、干预频次及治疗疗程不尽相同,对照组用药也有一定差异,因此结局指标数据可能存在偏倚;(4)纳入文献未采用统一的诊断标准,不利于数据统计分析,存在评价方法的局限性。
综上,针灸治疗在改善PD患者睡眠情况方面具有积极作用,并可以进一步改善PD患者的生活质量,但由于本研究纳入研究的数量和质量不足,Meta分析结论的科学性及可靠性也相应受到影响,今后还需要更多大样本、高质量、多中心的临床随机对照试验加以验证。

