咬合不适综合征的研究现状
赵维家,金晓婷,罗 洁,傅柏平
1978年,Marbach[1]首次提出幻觉咬合综合征(phantom bite syndrome,PBS),患者感觉持续咬合不适,而口腔内检查没有发现相应的咬合异常情况,他认为这类患者的感觉与幻肢症患者感觉类似。该疾病病因不明、临床表现多样,不同学者曾提出多种命名方式,常见的有咬合感觉障碍(occlusal dysesthesia,OD)[2]、咬合敏感(occlusal hypersensitivity)[3]和咬合过警(occlusal hyperawareness)等[4]。2013年,针对这类患者,日本修复学会把该疾病命名为咬合不适综合征(occlusal discomfort syndrome,ODS)[5]。根据患者口腔内是否存在明显咬合不协调将其分为广义与狭义两类。广义咬合不适综合征(ODS-Broad):不论患者口腔内是否存在明显的咬合不协调情况,患者感觉持续的咬合不适;而狭义咬合不适综合征(ODS-Narrow)指在患者口腔内无明显的咬合关系不协调的情况下,患者仍感觉有持续的咬合不适。临床上患者抱怨“咬合不舒服”,口腔内检查并未发现明显咬合关系不协调,此时若依照患者要求行调牙合或修复治疗,患者病情可能反而加重[6]。ODS病因不明,治疗方式多样,疗效不确定,本文将从临床表现、病因、诊断、治疗等方面介绍ODS。
1 流行病学
该疾病目前尚无患病率报道,颞下颌关节疾病患者的问卷调查显示约30%的患者存在咬合不适症状[7]。该疾病女性患者明显多于男性患者,约为男性患者数量的5倍[8],患病年龄20~80岁,好发年龄40~50岁[5-6],无儿童患病。有研究者调查发现,患者有口腔治疗史时,ODS多发生于曾接受过口腔治疗的一侧牙列;患者无口腔治疗史时,ODS多发生于左侧牙列[8]。
2 病 因
ODS病因目前尚不明确,可能的相关因素包括医源性因素、心理疾病、感觉传导异常以及中枢神经异常等。
2.1 医源性假说
Sutter[9]提出不恰当的口腔治疗是ODS的病因,他认为患者出现症状时口腔内咬合关系可能存在不协调情况,但是,这种不协调过于微小以致于医生无法发现。个别病例报道通过系统性调牙合可以消除患者的不适感[10]。这种假说似乎与大部分患者的主观感觉一致,但值得注意的是,部分患者在出现ODS症状前并未接受相关的口腔治疗[5,8]。
2.2 心理疾病假说
Marbach[11]认为PBS是一种疑病妄想症,与幻肢症的机制相似。大量研究表明,心理疾病与ODS关系密切,因此许多学者支持这种假说[12-14]。Tamaki等[5]调查发现,口腔医生对患者病因的判断中,最常见的是精神障碍,其次是性格因素。此外,Tinastepe等[15]发现,患者减少对自身咬合的关注时,咬合不适症状可暂时缓解。
2.3 感觉传导异常假说
Munakata等[16]令42名受试者咬合不同厚度薄片并报告咬物感觉,发现ODS患者对咬合感觉的阈值明显低于非ODS人群。Clark等[17]发现,特定的牙齿内部及其周围的感受器敏感程度增加,会增强患者对咬合刺激的感觉。对咬合刺激敏感似乎是ODS患者的主要特点之一,但是,将其作为该疾病的病因缺乏足够的证据。Nishimori等[18]发现睡眠时间不足亦会导致咬合感觉阈值降低。
2.4 中枢神经异常假说
Shinohara等[14]回顾199例患者的病史,发现同时患有抑郁或双相情感障碍的ODS患者更有可能出现左侧咬合不适。他们认为这种症状的出现不仅表明周围神经的感觉或传导异常,更有可能是中枢神经异常的表现。有研究发现,ODS患者大脑血流分布异常[19],但是,脑血流分布异常情况不完全一致[20]。值得注意的是,抑郁等心理疾病是ODS常见的共病,这些疾病的患者也有相似的脑部血流变化表现[21]。
2.5 被动适应假说
本课题组根据诊治ODS患者经验提出被动适应假说。以下几种情况可能诱发ODS。①在口腔修复治疗时,医师为防止修复治疗后出现食物嵌塞,通常采用邻面接触稍紧的修复方案。由于牙周膜具有一定的弹性,牙齿具有一定的生理动度[22]。如果邻面接触过紧,导致邻牙微量移动。患者感觉咬合“高”,医师仍然对修复体进行调牙合,而忽视了邻牙咬合关系的变化。此时患者仍感觉咬合不适,而修复体已没有明显咬合高点或咬合干扰。大部分患者的咬合不适感在治疗完成后一周内逐渐消失或缓解。部分患者牙周膜感觉阈值较低,甚至可低至8 μm[23],这类患者的咬合不适感并不会消失,反而可能因为患者对咬合感觉的关注而变得越来越强。②在对肯氏Ⅰ或Ⅱ类牙列缺损进行修复时,由于医师的临床经验不足,患者两侧咬合用力不均衡,造成一侧修复体咬合微量脱空或咬合过高。由于颞下颌关节和牙周膜具有一定的可让性[22,24],即使存在微小咬合关系不协调,通过牙齿微量移动和颞下颌关节的弹性补偿,患者最大牙尖交错位时咬合关系似乎与治疗前一致。此时患者的咀嚼器官相关的肌肉神经系统无法适应现在的咬合关系,导致患者咬合感觉异常,患者因咬合不适就诊。由于咬合关系已经被动适应,因而医师无法发现患者咬合关系的明显不协调。这可能是ODS可以预防,却难以治疗的原因。
3 临床表现
3.1 患者特征
3.1.1 心理学特征 许多研究表明ODS患者存在明显的心理学特征,归纳如下:①患者坚信“咬合有问题”,反复试验“咬合关系”并要求“调整咬合”;②患者就诊意愿强烈,就诊次数多,对医生信任程度低;③患者认为日常生活受到长期、严重的影响;④患者往往否认存在心理或精神疾病,并拒绝就诊相应科室[2,5-6]。
3.1.2 治疗史 大部分患者患病前曾有口腔治疗史,尤其是口腔修复、口腔正畸和颞下颌关节病治疗史[6],但仍有部分患者患病前未接受任何口腔治疗[5,8]。
3.2 口腔内表现
所有ODS患者均主诉“咬合不舒服”,最常见的是牙尖交错位时,患者感觉牙齿咬合异常,其次是其他特定咬合位置时,患者感觉牙齿咬合异常[5]。部分患者口腔内有明显的咬合关系异常表现,如:咬合高点、早接触和下颌运动异常等。而ODS-Narrow患者口腔内缺乏与咬合不适症状对应的咬合关系异常。
口腔内咬合关系是否有明显不协调是区分广义与狭义ODS的重要依据。Tamaki等[5]归纳咬合关系无明显不协调具体标准如下:①牙尖交错位时髁突位于关节窝内;②牙尖交错位稳定,无早接触;③侧方运动时工作侧牙尖接触,且没有非工作侧牙尖干扰。
3.3 共病
大量研究表明,ODS患者同时患焦虑[15]、抑郁[12]、双相情感障碍[12]等精神疾病的概率显著高于非ODS人群[17]。患者共病抑郁症时,ODS发生于左侧牙列的概率显著增加[8]。此外,两者均存在脑部血流量分布异常[25]。
4 诊 断
ODS患者临床表现多样,病因不明,尚无系统的诊断标准。ODS-Broad诊断较为简单,如患者自觉“咬合不适”,无论患者口腔内是否有明显咬合关系异常,均可诊断为ODS-Broad。判断患者是否为ODS-Narrow是ODS诊断的关键。临床上常结合患者特征,根据口内咬合关系、心理问卷调查结果等进行ODS-Narrow诊断。
4.1 问卷调查
患者调查问卷中常出现关于咬合不适症状的问题[17,26],如是否因口腔问题导致进食时不适、是否有咬物时不舒服的问题。
心理因素与ODS关系密切,通过问卷调查可以全面评估患者的心理-社会健康状况。Tsukiyama等[27]通过对12例ODS患者和12名非ODS志愿者的问卷调查,提出一般健康问卷可用于评估患者总体心理健康状况,简明心境量表可用于评估患者的情绪状态。Narita等[19]检测15例患者与15名非ODS志愿者的脑部血流动力情况,并进行了症状列表-90-R问卷调查,发现患者的前额叶血流动力变化与躯体化项目评分结果显著相关。
4.2 诊断标准
ODS患者具有明显的患者特征,Kelleher等[28]归纳诊断标准如下:①患者口腔医学知识丰富;②患者保存口腔模型或就诊资料;③患者认为不适感来源于异常的咬合关系;④各类口腔治疗均无明显疗效;⑤患者否认患有心理疾病并拒绝接受心理治疗;⑥患者社会经济地位较高;⑦患者智力高于平均水平。这一诊断标准受主观因素影响较大,临床上较少使用。
Clark等[29]根据患者临床表现提出ODS-Narrow的诊断标准如下:①牙周、牙体组织、咀嚼肌、颞下颌关节无明显异常;②咬合不适感觉持续超过6个月;③口腔内无明显的咬合不协调。这一诊断标准简便可行,目前使用广泛。
4.3 其他诊断方式
ODS患者常有脑血流异常表现,尤其是双侧前额叶血流量不均衡[25],因此可采用单光子发射计算机断层扫描检查患者脑血流情况。如患者双侧前额叶脑血流量不均衡,需考虑ODS诊断。目前并无证据证明所有ODS患者均有脑血流量改变,因此如未发现脑血流量异常,仍需结合其他临床症状考虑是否诊断为ODS。
5 治 疗
目前ODS尚无系统治疗指南。患者有明显咬合关系异常时,治疗方式较为明确,调整患者咬合关系、消除不协调后患者临床症状通常缓解或消失[5]。因此,下文主要讨论ODS-Narrow患者的治疗方法。
5.1 观察随访
Marbach[11]认为该疾病“最好的治疗方法是不治疗”。在这之后,大量研究表明,几乎所有的口腔治疗对ODS-Narrow的疗效都不稳定,甚至可能加重患者的病情[6],因此许多学者建议对患者观察随访。值得注意的是,口腔治疗并不是该疾病的唯一治疗选择。随着心理因素与ODS的关系被逐步证明,心理治疗(尤其是患者教育)的重要性和效果逐渐显现[10]。
5.2 心理治疗
心理治疗的关键是降低患者对咬合不适症状的关注度,提升患者对咬合状态的接受程度[10]。系统的心理治疗需由心理医生进行,而相对简单的认知行为疗法(cognitive behavioral therapy,CBT)可以由口腔医生完成[30]。这种治疗方式已被证明在治疗牙科焦虑和灼口综合征等心理因素相关口腔疾病时均有一定治疗效果[31]。CBT治疗采取以下方式[5,10]:①建立信任——建立互相信任的医患关系是治疗ODS-Narrow的基础;②减少关注——告知患者,应避免经常尝试寻找正确的咬合位置或关注咬合不适症状,必要时可暂时使用牙合垫治疗;③心理疏导——告知患者医生相信患者的不适症状,但症状的原因并不是咬合关系异常,而是从口腔到中枢神经的感觉传递异常,因而“调牙合”等治疗方式无法改善患者咬合不适的症状;④注意事项——避免否认患者的不适症状,或将症状归结为“精神疾病”。
值得注意的是,虽然许多研究表明心理治疗对ODS-Narrow患者的治疗效果明显,但口腔医师往往更关注患者的口腔内情况,很少将该治疗方法应用于治疗ODS患者。Ligas等[32]调查了4 000多名口腔医生,发现医生对ODS以及CBT的认知并不完善,部分口腔医生不能为患者提供适合的CBT治疗。
5.3 调牙合与修复治疗
大部分ODS-Narrow患者认为咬合不适症状由咬合关系不协调引起[5],因此,患者通常要求医生进行调牙合或拆除原有修复体重新修复。许多研究表明,在没有明确口内咬合关系不协调的情况下进行调牙合或修复治疗效果不明确,甚至可能加重患者的不适症状[6],因此在未发现咬合关系明显不协调时,不建议进行调牙合或修复治疗。Sutter[9]报道在T-Scan咬合力计辅助下,通过即刻完全前牙引导的调牙合方式减少后牙分离时间可以有效消除患者的咬合不适症状[33]。这种调牙合治疗方式被证明可以用于治疗肌筋膜痛[34],但用于治疗ODS-Narrow目前仅有个案报道,缺乏临床证据。
5.4 牙合垫治疗
当患者对咬合不适症状的关注度无法通过CBT治疗减少时,为减少关注度,可以采用牙合垫治疗[5]分开上下牙列,减少咬合刺激,降低患者对咬合关系的关注度。值得注意的是,牙合垫本身属于口腔异物,可能增加口腔内的刺激,反而导致患者关注度增加[6]。此外,牙合垫治疗缺乏循证医学证据,应谨慎、短期使用。
5.5 药物治疗
当患者同时存在明显的心理疾患时常使用药物治疗。常见的药物有阿米替林、米那普伦、匹莫齐特和氯硝西泮等[5,35],这些药物大多为中枢神经抑制剂,常用于治疗抑郁、焦虑等心理疾患。而Toyofuku等[36]通过对7例患者进行4周的米那普伦治疗减轻了患者咬合不适的症状。这一治疗结果被认为与任何抗抑郁作用均无关联。
6 预 防
ODS目前尚无系统的预防方案。关于预防ODS,本课题组有如下体会:①当修复体邻接恢复过紧时,戴入修复体后邻牙可能出现轻微移位,导致患者出现咬合不适感。修复体初戴时如邻接过紧,应首先调整邻接,避免用力强行就位使牙齿移位。②修复体轻微不合适时,部分患者戴入修复体后患牙咬合关系似乎没有改变,而邻牙甚至对侧牙咬合关系出现变化,患者出现不适感(图1)。检查患者咬合关系时应全面检查每个牙齿,而不是局限于检查有修复治疗史的牙齿,后者有可能导致部分咬合关系明显不协调的患者被误诊为ODS-Narrow。③人眼可以分辨出数微米的细小差别[23],而临床常用的咬合纸厚度均在数十至数百微米,对不协调的咬合关系检查的灵敏度低于人眼。检查修复体是否适合时,应先采用目视法:修复体戴入前观察并记录患者全口咬合关系,修复体戴入后再次观察患者全口咬合关系,如戴入后任意牙齿咬合关系出现细微的变化,提示修复体邻接关系不适合或者咬合过高,需进行调整。④修复体戴入后,采用咬合纸同时测试双侧咬合力,如双侧咬合力不平衡,提示修复体需进行调整。若此时忽略了咬合的细微改变,修复体粘接后,医师无法发现患者的细微咬合异常。
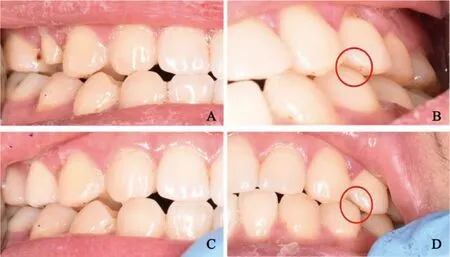
A:修复体戴入前右侧咬合关系;B:修复体戴入前左侧咬合关系,红圈内24与对颌牙咬合紧密;C:修复体戴入后右侧咬合关系与戴入前一致;D:修复体戴入后左侧咬合关系,红圈内24与对颌牙咬合出现缝隙
7 结 论
ODS病因尚未明确。患者对口颌系统细微咬合关系不协调的被动性适应,可能诱发ODS。ODS-Narrow治疗效果不确定,口腔医师首先应以心理疏导为主。

