妇科腹腔镜术后予以给氧体位康复训练对患者非切口疼痛及胃肠道功能的影响
朱宇芳,贺 艳,蔡 礼
(无锡市人民医院手术室,江苏 无锡 214023)
腹腔镜手术是妇科较为常见的治疗手段,属于一种微创手术技术,安全性和有效性均较高。行妇科腹腔镜手术会造成机体组织创伤,且会对内脏神经造成一定程度的损伤,可导致患者术后出现颈肩部酸痛,一些患者甚至会表现为肋间痛、上腹部胀痛等除手术切口疼痛以外的躯体疼痛,这被称之为非切口疼痛[1]。据统计,行腹腔镜手术的患者术后非切口疼痛的发生率高达50% 左右,一般疼痛持续2 ~3 d 可自行缓解,而当患者术后翻身、深呼吸及下床活动时,会导致躯体疼痛进一步加重,这类疼痛有时甚至会超过切口疼痛[2]。对术后非切口疼痛的发生机制进行分析,主要是由于腹腔镜手术中建立气腹导致膈肌受损,部分腹膜组织亦会出现损伤,从而引起神经相关性反射性疼痛[3]。由于女性对躯体疼痛的耐受度较低,因此妇科腹腔镜手术后非切口疼痛较为多见,亦是这类患者群体的常见主诉。如何有效减轻妇科腹腔镜手术后的非切口疼痛,已成为医学界的研究热点,亦成为护理人员提高患者术后生理舒适度主要面临的问题。目前,在缓解妇科腹腔镜手术后非切口疼痛方面,常用的干预手段有物理疗法、体位法、给氧法等,虽然取得了一定成效,但仍未构建规范化的照护体系,且仍需一定的数据支撑,方能保证研究的科学性和可及性。在本次调研中,笔者拟引入给氧体位康复训练,以分析该干预措施对妇科腹腔镜手术后非切口疼痛及胃肠道功能的影响,现报道如下。
1 资料和方法
1.1 一般资料
以我院妇科2019 年6 月至2020 年2 月收诊的59例行妇科腹腔镜手术的患者为对照组,以我院妇科2020年3 月至11 月收诊的61 例行妇科腹腔镜手术的患者为研究组。病例纳入标准:行妇科腹腔镜手术,且手术过程顺利;术后出现肋间、颈肩部、上腹部疼痛,且视觉模拟评分法(VAS)评分>4 分;认知功能正常且自愿参与本研究。病例排除标准:术前服用过布洛芬;术前已存在颈肩部疼痛;存在认知功能障碍或精神异常。两组患者的一般资料比较无显著差异(P>0.05)。详见表1。
表1 两组一般资料的比较(± s)
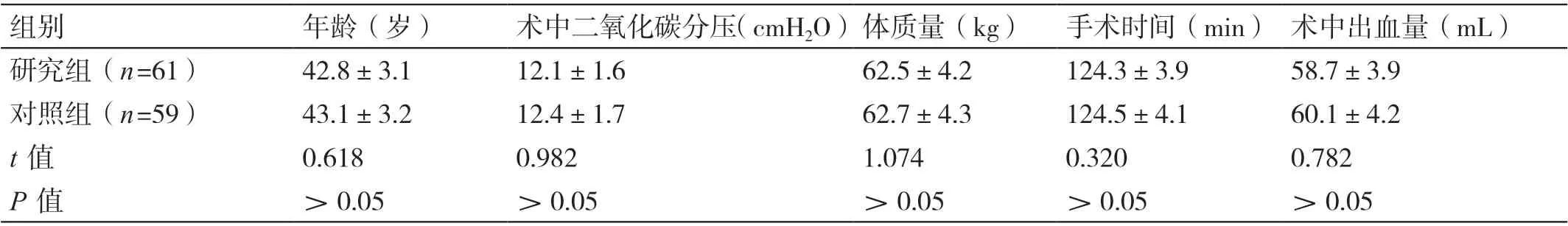
表1 两组一般资料的比较(± s)
组别 年龄(岁) 术中二氧化碳分压(cmH2O)体质量(kg) 手术时间(min) 术中出血量(mL)研究组(n=61) 42.8±3.1 12.1±1.6 62.5±4.2 124.3±3.9 58.7±3.9对照组(n=59) 43.1±3.2 12.4±1.7 62.7±4.3 124.5±4.1 60.1±4.2 t 值 0.618 0.982 1.074 0.320 0.782 P 值 >0.05 >0.05 >0.05 >0.05 >0.05
1.2 方法
1.2.1 对照组 术后给予对照组常规护理,包括低流量吸氧,持续吸氧时间达6 h,指导患者保持舒适的体位,并对非切口疼痛部位予以按摩、热敷等处理。
1.2.2 研究组 研究组在对照组术后常规护理的基础上实施给氧体位康复训练。在给氧(氧流量为3 L/min)的状态下,于术后6 h 开始进行康复训练,具体的方法是:1)体位调整康复:指导患者取去枕侧卧位,保持膝关节和双侧髋关节呈90°屈曲状态,摇动床位,将躯干抬高15°~20°。引导患者延长呼气与吸气时间,进行深长而缓慢的腹式呼吸训练。吸气时,使膈肌尽量下移,呼气时间与吸气时间比为2:1,呼吸频率为6 ~8 次/min,训练时长应达到20 min。2)躯体训练:指导患者取平卧位,保持双臂呈伸直状态,并上举,与床面垂直。将双手放置于肩部上方,以环形的方式旋转肩部关节,在此过程中保证双下肢呈屈膝状态,双足平抵床面,并交替上抬双下肢,该动作共重复5 次。2 次/d,共持续3 d。
1.3 观察指标
分别于术后6 h、24 h、48 h 及72 h 采用VAS 评估两组患者的非切口疼痛程度,VAS 的分值为0 ~10 分,分数越高说明患者术后非切口疼痛越严重。比较两组患者的术后首次下床活动时间及胃肠功能恢复时间,包括术后肛门排气时间、进食时间和首次排便时间。比较两组患者的术后住院时间和住院费用。
1.4 统计学方法
对调研纳入的数据行SPSS22.0 软件分析,计数资料、计量资料分别用%、±s表示,对重复资料采取Wilcoxon 秩和检验,对连续型资料采取t检验,对离散型资料采取χ² 检验,P<0.05 为有统计学差异。
2 结果
2.1 两组术后不同时间VAS 评分的比较
术后6 h 及72 h,两组的VAS 评分比较无显著差异(P>0.05)。术后24 h 及72 h,研究组的VAS 评分均较对照组低(P<0.05)。详见表2。
表2 两组术后不同时间VAS 评分的比较(分,± s)

表2 两组术后不同时间VAS 评分的比较(分,± s)
注:* 与对照组同时间比较,P <0.05。
组别 VAS 评分术后6 h 术后24 h 术后48 h 术后72 h研究组(n=61) 7.5±1.4 4.3±0.6* 3.5±0.4* 0.6±0.2对照组(n=59) 7.3±1.3 6.9±1.0 6.2±0.7 0.7±0.3 P 值 P 交互<0.05;P 时间<0.05;P 组间<0.05
2.2 两组术后首次下床活动时间及胃肠功能恢复时间的比较
研究组的术后首次下床活动时间、肛门排气时间、进食时间和首次排便时间均较对照组短(P<0.05)。详见表3。
表3 两组术后首次下床活动时间及胃肠功能恢复时间的比较(h,± s)

表3 两组术后首次下床活动时间及胃肠功能恢复时间的比较(h,± s)
组别 术后首次下床活动时间 术后肛门排气时间 术后进食时间 术后首次排便时间研究组(n=61) 7.5±1.2 8.2±1.3 6.0±0.8 10.7±1.3对照组(n=59) 13.1±2.3 16.9±2.8 16.5±2.6 19.1±2.5 t 值 15.078 13.621 11.089 13.020 P 值 <0.05 <0.05 <0.05 <0.05
2.3 两组术后住院时间及住院费用的比较
研究组的术后住院时间和住院费用均较对照组少(P<0.05)。详见表4。
表4 两组术后住院时间及住院费用的比较(± s)
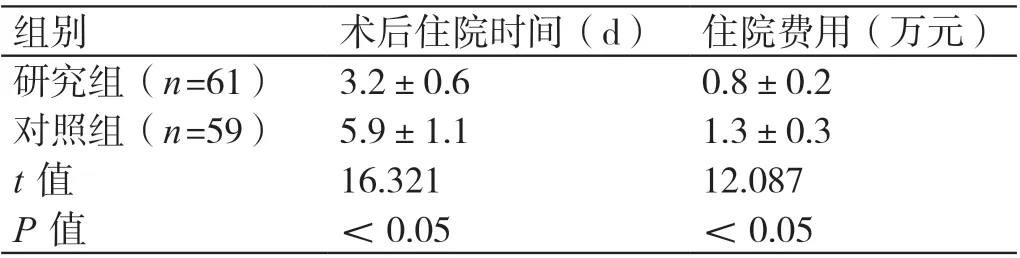
表4 两组术后住院时间及住院费用的比较(± s)
组别 术后住院时间(d) 住院费用(万元)研究组(n=61) 3.2±0.6 0.8±0.2对照组(n=59) 5.9±1.1 1.3±0.3 t 值 16.321 12.087 P 值 <0.05 <0.05
3 讨论
腹腔镜手术是临床妇科的重要治疗手段之一。由于手术属于创伤性操作,因此会导致患者术后出现一定程度的切口疼痛,但在临床上非切口疼痛亦是不可忽视的引起生理不适的因素来源[4]。非切口疼痛是腹腔镜手术患者特有的躯体痛感,是手术损伤膈肌、腹膜等组织所诱发的躯体反射性疼痛。相关文献[5]指出,有50% 左右的患者行腹腔镜手术后会出现颈肩部疼痛,有40% 左右的患者会出现明显的上腹部胀痛,而大多数非切口疼痛均发生于手术后的2 ~3 d 内,有时非切口疼痛的程度会远远超过切口疼痛。妇科腹腔镜手术多采取头低足高位,术中随着腹腔脏器位置的移动,会加重膈肌的损伤程度,导致患者在手术结束后呈现浅短呼吸状态,再加上腹腔内蓄积大量的二氧化碳,而机体对二氧化碳的吸收速率较慢,因此会导致患者术后出现颈肩部疼痛、上腹部胀痛等症状,且疼痛持续的时间较长。在本研究中,笔者引入了给氧体位康复训练,分析该干预措施对妇科腹腔镜手术后非切口疼痛及胃肠道功能的影响,研究结果显示,术后24 h 及72 h,研究组的视觉模拟评分法(VAS)评分均较对照组低(P<0.05);研究组的住院时间和住院费用均较对照组少(P<0.05)。提示该训练方案能减轻患者术后的非切口疼痛,缩短住院时间,减少治疗费用。多数行妇科腹腔镜手术的患者在全身麻醉后会出现浅呼吸状态,无法保证术后机体获取充足的氧气,亦无法保证腹腔内残余的二氧化碳能够被快速吸收。术后患者通过进行腹式呼吸训练,能使膈肌处于上下移动的状态,并能最大程度地扩张胸廓组织,使外界的氧气能够大量进入肺部,改善机体的通气状态,避免因大量二氧化碳蓄积而发生高碳酸血症及代谢性酸中毒,且能有效减轻酸性物质对膈肌和腹膜产生的不良刺激。此外,随着膈肌的上下移动,能改善膈肌的血液循环,促进膈肌的营养供给和修复,加速乳酸的吸收。有研究指出,腹腔镜子宫全切术中为患者摆放头低足高体位能使膈肌下部存留的二氧化碳向盆腔部位转移,进而可明显减轻患者术后非切口疼痛的程度[6]。本研究中,术后通过指导患者取膝胸侧卧位,能使上腹部肌肉得到最大程度的放松,可明显减轻腹式呼吸引起的切口疼痛。本研究的结果显示,研究组的术后首次下床活动时间、肛门排气时间、进食时间和首次排便时间均较对照组早(P<0.05)。提示妇科腹腔镜术后予以给氧体位康复训练能促进患者胃肠道功能的恢复。究其原因主要是,该训练方案更侧重于肢体的主动运动,能有效减轻肌肉的异常痉挛和收缩,改善局部的血液循环,促进乳酸的吸收,有利于患者早期下床活动,进而可促进其胃肠功能的恢复。有学者认为,妇科腹腔镜手术后给予肢体主动运动辅以深呼吸训练,能降低患者非手术切口疼痛的发生率,且能促进胃肠道功能的恢复,缩短肛门排气时间[7]。这与本研究结果基本一致。术后在进行给氧体位康复训练过程中,应注意以下几点:1)在妇科腹腔镜手术的围手术期,应加强各环节的管理,不仅在手术前要做好健康宣教,在手术结束时还需充分排空患者腹腔内的二氧化碳。2)明确患者术后吸氧的重要性,术后持续吸氧能提高血氧含量,避免因二氧化碳积聚过多而引发高碳酸血症。手术结束后,应将吸氧时间延长至6 ~10 h。3)注重康复训练的重要性与适度性,避免患者在训练过程中因动作幅度过大而引起手术切口出血或疼痛加重。4)着重强调康复训练过程中的主观能动性,使患者自觉开展各项康复训练。
综上所述,妇科腹腔镜术后予以给氧体位康复训练,能减轻患者的非切口疼痛,缩短术后胃肠道功能恢复时间,减少住院费用。

