老年慢阻肺急性加重期患者睡眠障碍对焦虑抑郁状态和短期预后的影响
古力巴克然木·阿布拉 阿布都萨拉木·阿布拉 马瑞 美尔瓦提 邹韶红
慢性阻塞性肺疾病(慢阻肺)是一种以不可逆性气流受限为特征的慢性进行性发展的呼吸系统疾病,主要表现为慢性咳嗽、咳痰、气促等肺部症状。在感染、季节变化等多种因素影响下,慢阻肺患者病情常会急性加重,咳嗽咳痰、气促症状超出日常变异,需要住院治疗,给患者家庭造成了重大的疾病负担[1-2]。研究显示[3],慢阻肺患者具有较高的睡眠障碍发生率,严重影响患者的生活质量。遗憾的是,临床上多关注慢阻肺患者的慢性肺部症状,对其睡眠障碍问题及其严重性关注不足[4]。近年来研究显示[5],慢阻肺属于一种心身疾病,焦虑抑郁状态高发,进一步降低患者的生活质量,甚至出现自杀倾向。而慢阻肺急性加重期患者睡眠障碍对焦虑抑郁状态和短期预后的影响研究甚少。本研究探讨了老年慢阻肺急性加重期患者睡眠障碍对焦虑抑郁状态和短期预后的影响,并分析了睡眠障碍的影响因素,以期从睡眠管理角度改善疾病预后。
资料与方法
一、一般资料
收集2020年1月至2021年9月于我院接受治疗的256例慢阻肺急性加重期患者作为研究对象,纳入标准:1)符合慢阻肺急性加重期的相关诊断标准[6];2)年龄≥60岁;3)意识清楚;4)呼吸困难指数1~3级,入院时经评估不需要入院ICU或行机械通气治疗;5)能够配合量表的填写;6)自愿参与本研究。排除标准:1)合并其他导致气流受限的呼吸系统疾病患者;2)合并影响睡眠质量的其他疾病患者;3)正服用镇静、催眠药物患者;4)存在沟通交流障碍或精神疾病而不能完成量表填写;5)治疗过程中死亡患者。其中142例发生睡眠障碍的患者为睡眠障碍组(n=142),114例未发生睡眠障碍患者为非睡眠障碍组(n=114)。睡眠障碍组男103例(72.54%),女39例(27.46%),年龄60~84岁,平均年龄(71.76±6.55)岁;非睡眠障碍组男80例(70.18%),女34例(29.82%),年龄60~82岁,平均(71.50±6.60)岁。两组患者性别比例,平均年龄比较无统计学差异(P均>0.05)。
二、 研究方法
采用匹茨堡睡眠量表(Pittsburgh sleep quality index,PSQI)[7]评估患者睡眠质量,该量表总分0~21分,评分越高,表明睡眠质量越差,当总分≥7分时,判断为存在睡眠障碍,其中总分7~11分为轻度睡眠障碍,12~16分为中度睡眠障碍,17~21分为重度睡眠障碍。采用焦虑自评量表(self-rating anxiety scale,SAS)和抑郁自评量表(self-rating depress scale,SDS)评估患者焦虑和抑郁状态,总分0~100分,评分越高,表明患者焦虑和抑郁状态越严重。采用疲乏程度量表(fatigue severity scale,FSS)评估患者疲乏程度,该量表共9个条目,每个条目评分1~7分,每个条目均分≥4分时判断患者存在疲乏[8]。呼吸困难指数判断:0级即患者只有在费力运动时会出现呼吸困难症状;1级即患者在平地快走或者爬小坡时才会出现呼吸困难症状;2级即患者因为气短症状在平地行走时比同龄人慢或者在行走过程中需要停下来休息;3级即患者平地行走100m左右需要停下来喘气;4级即患者因为呼吸困难症状严重而不能离开家,或者进行日常的穿脱衣服时会出现呼吸困难症状;短期预后判断:患者在治疗过程中因为病情加重、意识障碍等因素需要入住ICU,或者需要进行机械通气治疗时判断为预后不良;治疗后患者临床症状、体征及实验室指标等明显改善时判断为预后良好。
患者入院后,指导患者填写各种调查量表。比较睡眠障碍组和非睡眠障碍组患者SAS评分、SDS评分和预后。采用Pearson或Spearman相关分析PSQI评分与SAS评分、SDS评分、预后的相关性。比较两组患者一般资料差异。采用多因素二元Logistic回归分析老年慢阻肺急性加重期患者睡眠障碍的影响因素。
三、统计学分析
本研究中数据采用SPSS 23.0分析,PSQI评分、SAS评分和SDS评分均符合正态分布,两组SAS评分和SDS评分比较采用t检验,预后比较采用χ2检验,PSQI评分与SAS评分、SDS评分相关性采用Pearson相关性分析,PSQI评分与预后相关性采用Spearman相关分析。单因素分析中计量资料采用t检验,计数资料采用χ2检验,多因素分析采用二元Logistic回归分析,当P<0.05时为有统计学意义。
结 果
一、老年慢阻肺急性加重期患者睡眠障碍组和非睡眠障碍组患者SAS评分、SDS评分和预后比较
老年慢阻肺急性加重期患者睡眠障碍组患者SAS评分、SDS评分及预后不良比例高于非睡眠障碍组,比较有统计学差异(P均<0.05)(见表1)。

表1 老年慢阻肺急性加重期患者睡眠障碍组和非睡眠障碍组患者SAS评分、SDS评分和预后比较
二、老年慢阻肺急性加重期患者PSQI评分与SAS评分、SDS评分及预后相关性分析
相关性分析显示,PSQI评分与SAS评分、SDS评分及预后不良呈正相关(r=0.550,0.465,0.408),P均<0.001。
三、老年慢阻肺急性加重期患者睡眠障碍单因素分析
单因素分析结果显示,睡眠障碍组与非睡眠障碍组患者在经济条件、呼吸困难指数、疲乏、吸入药物治疗依从性、肺康复锻炼意愿、SAS评分和SDS评分等资料比较有统计学差异(P均<0.05)。而两组患者在文化程度、婚姻、民族、居住地、吸烟、合并疾病等资料比较无统计学差异(P均>0.05)(见表2)。
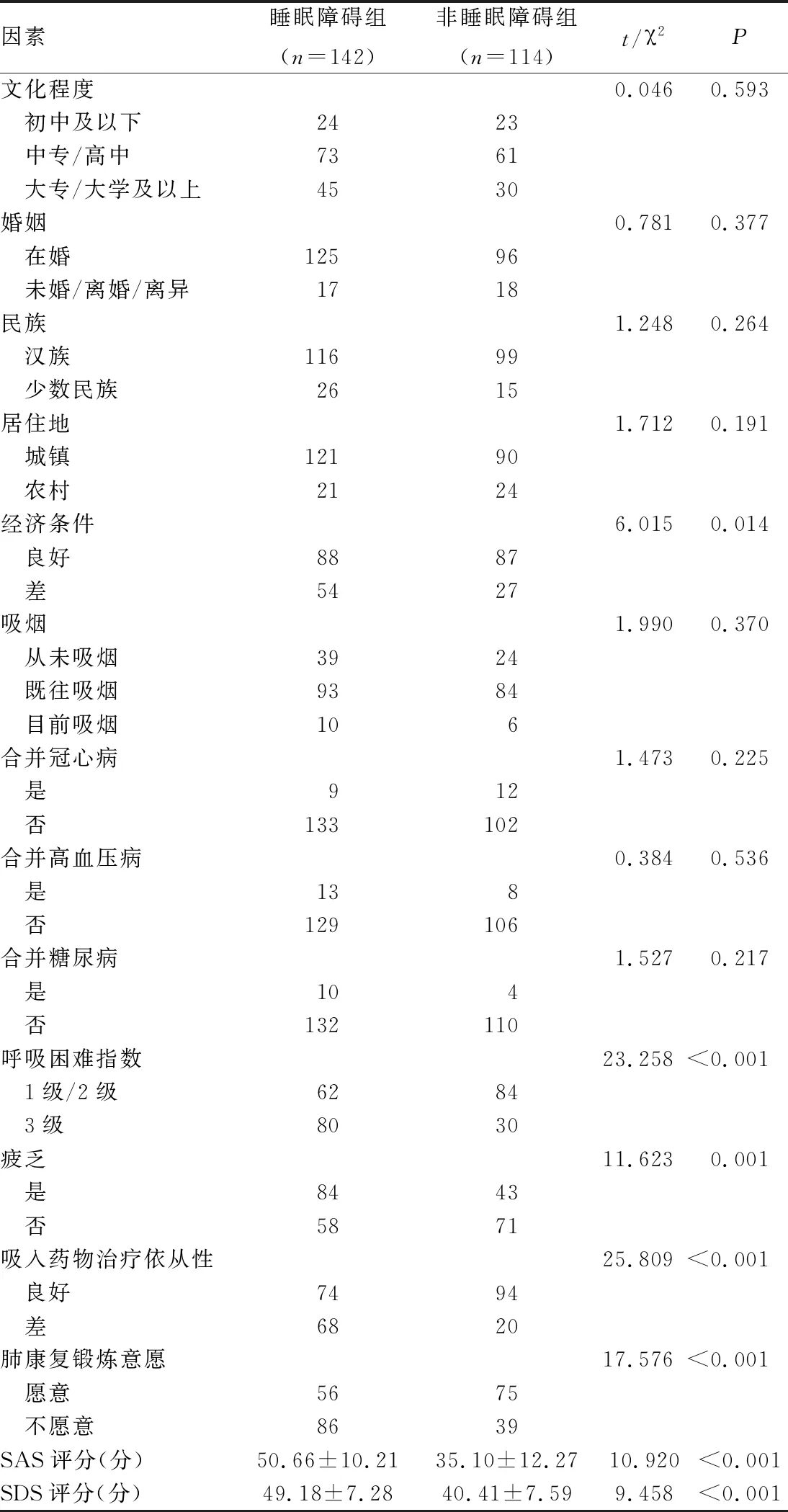
表2 老年慢阻肺急性加重期患者睡眠障碍单因素分析
四、老年慢阻肺急性加重期患者睡眠障碍多因素Logistic回归分析
将上述单因素分析具有统计学差异的7个因素纳入回归二元Logistic回归模型进行分析,因变量赋值:1=存在睡眠障碍;0=无睡眠障碍。自变量赋值:经济条件(1=经济差,0=经济良好);呼吸困难指数(1=3级,0=1级/2级);疲乏(1=是,0=否);吸入药物治疗依从性(1=依从性差,0=依从性良好);肺康复锻炼意愿(1=不愿意,0=愿意);SAS评分和SDS评分为具体值。分类资料以赋值0为参考。Logistic回归分析显示,经济条件、呼吸困难指数、疲乏、吸入药物治疗依从性、肺康复锻炼意愿、焦虑和抑郁均是老年慢阻肺急性加重期患者发生睡眠障碍的影响因素(OR=3.975,3.953,4.131,4.618,4.910,1.149,1.256,P均<0.05)(见表3)。

表3 老年慢阻肺急性加重期患者睡眠障碍多因素Logistic回归分析
讨 论
睡眠障碍是慢阻肺急性加重期患者常见合并症之一,但是医护人员对该问题重视不足。Shah N.M.等研究显示[9],超过50%的慢阻肺患者存在睡眠障碍。国内研究显示[10],慢阻肺患者睡眠障碍发生率高达50%以上。但是,目前关于慢阻肺急性加重期患者睡眠障碍与焦虑、抑郁和预后相关性研究甚少。本文显示,睡眠障碍组SAS评分和SDS评分及预后不良比例高于非睡眠障碍组,相关性分析显示,PSQI评分与SAS评分、SDS评分及预后不良呈正相关,表明慢阻肺急性加重期患者睡眠障碍会加重患者的焦虑抑郁状态,增加预后不良发生率,进一步提示了探讨慢阻肺急性加重期睡眠障碍影响因素的必要性。
既往研究多关注呼吸困难、疲乏等疾病症状对慢阻肺患者睡眠障碍的影响,而其他方面因素研究较少[11]。本研究同样显示呼吸困难指数和疲乏是老年慢阻肺急性加重期患者的影响因素。另外还显示,经济条件、吸入药物治疗依从性、肺康复锻炼意愿、焦虑和抑郁均是睡眠障碍的影响因素。分析可能原因,慢阻肺患者会给家庭带来巨大的经济负担,经济条件差的患者可能会因为经济负担而影响家庭和睦关系,降低睡眠质量。吸入药物是慢阻肺患者的一类重要治疗药物,可改善呼吸困难症状,肺康复锻炼是延缓肺功能下降的有效干预措施[12],吸入药物治疗依从性差和不愿意接受肺康复锻炼的患者可能因呼吸困难症状控制不佳而容易发生睡眠障碍。本研究发现,睡眠障碍会加重慢阻肺急性加重期患者的焦虑和抑郁状态,而当患者出现焦虑和抑郁时,又会导致睡眠障碍进一步加重,形成恶性循环[13-14]。
综上所述,老年慢阻肺急性加重期患者睡眠障碍会加重患者焦虑、抑郁状态和增加短期预后不良发生率。因此,在关注患者呼吸困难、疲乏症状同时,应关注患者的经济条件,加强药物治疗和肺康复锻炼健康宣教,提高患者药物治疗依从性和肺康复锻炼,并充分评估患者的心理状态,进行针对性心理干预,从多个方面改善患者的睡眠质量。

