甲状腺滤泡型乳头状癌超声图像及临床特征分析
芮春平
(中国建筑第三工程局武汉中心医院超声影像科 湖北 武汉 430070)
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是一种临床常见的甲状腺恶性疾病,甲状腺滤泡型乳头状癌(follicular papillary thyroid cancer,FPTC)是PTC中较常见的亚型,瘤体含有大量滤泡而乳头状结构不明显,其超声表现多样,与经典型甲状腺乳头状癌(classical papillary thyroid carcinoma,CPTC)相比显示出较多的良性病灶特征性,使其在诊断上更具备一定的挑战性[1-2]。有研究证实[3],FPTC的超声特征是有差异的,但是其差异不能明确地表现出来。本研究依照美国放射学会(American College of Radiology,ACR)超声TI-RADS分类对FPTC患者进行分析[4],分析100例FPTC患者的临床特征、超声图像及甲状腺超声成像报告及数据系统(thyroid ultrasound imaging report and data system,TI-RADS)分类特点,旨在进一步加深对FPTC的认识和提高诊断准确性,具体报道如下。
1 资料与方法
1.1 一般资料
选取2019年4月—2022年4月间在中国建筑第三工程局武汉中心医院施行手术且病理活检证实FPTC的100例患者(100个甲状腺结节)为观察组。选取同期经手术且病理证实为CPTC的100例患者(100个甲状腺结节)为对照组。纳入标准:①临床病例资料完整,主动配合研究者;②患者及家属均知情并签署知情同意书。排除标准:①有认知障碍者;②精神疾病患者;③合并PTC以外的恶性肿瘤者;④凝血功能障碍患者;⑤不配合研究者。两组患者的年龄、性别、体质量指数(body mass index,BMI)等一般临床资料比较差异无统计学意义(P>0.05)。见表1。
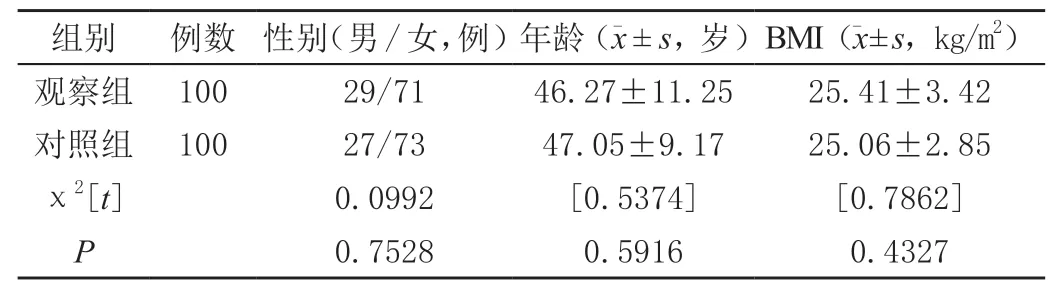
表1 两组患者一般资料比较
1.2 方法
使用GE LOGⅠQ E9超声诊断仪,患者采取仰卧位,颈前部完全显露,以ML6-15探头分布检查左、右甲状腺叶和峡部,频率(10~15)MHz,在扫查某侧叶时,患者头向后仰并向对侧偏转,探头以从上到下的大体顺序动态扫描整体甲状腺,并保持超声影像。之后从各个切面对病灶进行扫描,观察病灶的各种超声图像特征。在二维超声上观察结节的内部结构、边缘、最大径、长宽比、回声等级、钙化、后方超声衰减效应、结节声晕等。运用彩色多普勒超声评估结节血供情况。
1.3 分类标准
依照扫查结节的超声指标参数进行美国放射学会(ACR)超声[4]TI-RADS分类,分类标准如表2所示。

表2 甲状腺结节超声ACR TI-RADS分类
1.4 观察指标
观察两组患者的临床特征、超声影像特征和TIRADS类别分布。
1.5 统计学方法
使用SPSS 20.0统计软件分析数据。符合正态分布的计量资料以均数±标准差(± s)表示,组间比较采用独立样本t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,等级资料采用Ridit检验比较。P<0.05为差异具有统计学意义。
2 结果
2.1 临床特征及超声影像特征分析
观察组淋巴结转移率14%(14/100)低于对照组的37.00%(37/100),差异有统计学意义(χ2=13.9229,P<0.05);超声影像提示,FPTC大多表现为规则形态、纵横比≤1、无钙化或微钙化、实性、后方无衰减的低回声结节,血供以中等或低血供为主;观察组结节最大径为(21.76±10.48)mm,显著大于对照组的(11.37±7.12) mm(t=8.2006,P<0.01)。
2.2 类别分布
按照ACR TI-RADS分类诊断标准,FPTC的TIRADS类别分布和CPTC的TI-RADS类别分布差异存在统计学意义(P<0.01),见表3。
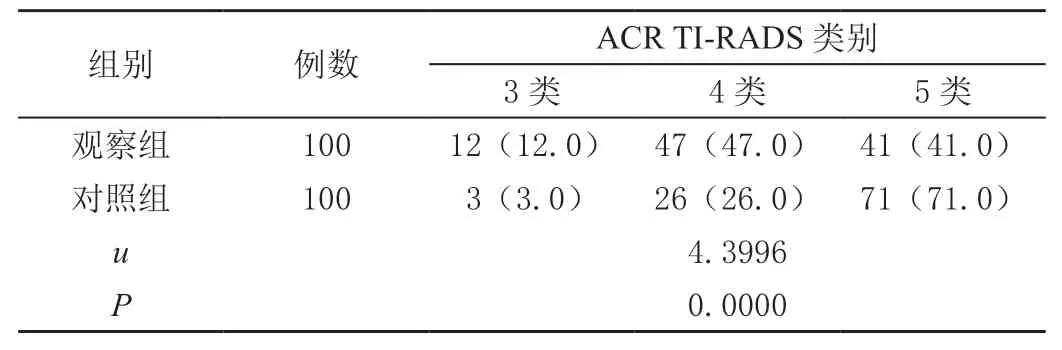
表3 两组ACR TI-RADS类别分布比较[n(%)]
3 讨论
PTC具有众多的病理亚型,包括经典型(经典乳头型)、滤泡型、高细胞型、柱状细胞型、弥漫硬化型、实性型、筛状-桑葚样型、嗜酸细胞型和Warthin瘤样型,FPTC和CPTC在PTC亚型中均较为常见,正是各亚型间不同的病理学特点决定了其超声影像和临床特征的差异,同时也决定了不同亚型PTC的预后[5-6]。FPTC与CPTC的超声特征有所差异,FPTC具有经典型乳头状癌核特征,但因为滤泡结构的形成导致无发育良好的乳头。FPTC根据是否存在包膜分为浸润性和包裹性,包裹性又根据是否伴浸润分为伴有浸润和不伴浸润[7]。病理特征决定了超声和临床特征。
在本研究中,FPTC与CPTC组患者的性别、年龄、BMI均无显著性差异(P>0.05),但FPTC淋巴结转移率显著低于CPTC患者(P<0.01),与以往研究一致[8-9]。本研究在分析FPTC超声图像后发现,其超声图像特征是最大径较大,边缘规则、纵横比≤1、内部结构实性、低回声、无钙化或微钙化、后方无衰减、低到中等血供,多无声晕。有学者认为[9],FPTC超声影像表现和其病理亚型有较大的相关性。通过常规超声指标参数,可帮助鉴别良、恶性甲状腺结节,甲状腺超声成像报告及数据系统的建立为评价甲状腺结节提供了更加规范化的标准[10]。目前TI-RADS的分类体系较多[11],笔者采取现在被多数人采用的ACR TI-RADS,通过分析FPTC组和CPTC组甲状腺结节的TI-RADS类别发现,FPTC以4类最为多见,而CPTC以5类更为多见,组间差异存在统计学意义(P<0.01),这说明,CPTC结节以具有较高的恶性风险,FPTC的恶性风险低于CPTC,这与其超声图像特征以及淋巴结转移率较低等临床特征可成互相印证。本研究中发现,FPTC的超声影像既有典型恶性结节表现,也有与良性结节相近似的表现,分析这种显著的差别可能是由于FPTC中不同种类的病理亚型决定的:非包膜内型FPTC的生长方式与CPTC相类似,故而二者具有相似的超声图像表现[12];侵袭性包膜内型FPTC因结节包膜被侵犯而使之边界不规则,有成角或分叶现象[13];非侵袭性包膜内型FPTC则病灶较为局限,结节的包膜大多是完整的。FPTC结节大多纵横比≤1,说明FPTC有沿正常组织水平向生长的趋势[14],因此其横径明显大于纵径。FPTC大多表现为等回声或低回声,分析原因在于FPTC中包含有大量滤泡,滤泡内胶质较多,胶质-滤泡上皮存在较强的声阻抗差,易引起多界面反射,因此表现为等或低回声[15]。
FPTC结节内缺少乳头状结构,不过,其转移灶往往存在发育良好的乳头状结构,且常伴囊性变,因此FPTC的颈部转移淋巴结超声表现与CPTC的颈部转移淋巴结基本一致,多为高回声,伴微小钙化与囊性变[16-18]。因此,若甲状腺结节缺乏典型恶性特征,或表现为相对良性的特征,而颈部淋巴结超声表现与CPTC转移淋巴结相符时,须高度怀疑FPTC的可能[19]。一般认为当结节边缘不光滑、最大径>10 mm、发生甲状腺外侵犯时,易出现中央区淋巴结转移,而出现中央区淋巴结转移的FPTC往往远期预后不佳。
综上所述,FPTC的超声表现多样,结合FPTC的超声图像和淋巴结转移率低等临床特征,有助于加深对于FPTC的认识,进一步提升FPTC诊断与鉴别诊断的准确性。

